Crit Care. 2019 Nov 19. pii: S1036-7314(19)30128-6.
Central venous access device Securement and dressing effectiveness: The CASCADE pilot randomised controlled trial in the adult intensive care.
Mitchell ML, Ullman AJ, Takashima M, Davis C, Mihala G, Powell M, Gibson V, Zhang L, Bauer M, Geoffrey Playford E, Rickard CM.
Introduction
Central venous access devices (CVADs) are a vital medical device for intensive care (ICU) patients; however, complications and failure are common, yet potentially prevented through effective dressings and securement.
Objectives/aims
The objective of this study was to test the feasibility of a randomised controlled trial (RCT) comparing standard care with three dressing and securement products to prevent CVAD failure. Secondary aims included comparing dressing and securement products on CVAD failure, microbial colonisation, and intervention costs.
Methods
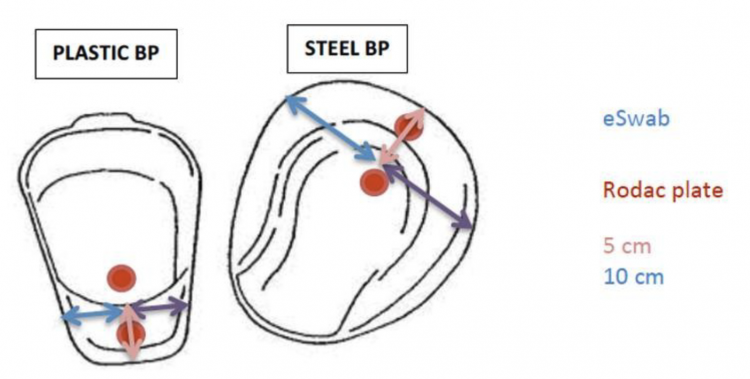
A single-centre pilot RCT of ICU adult patients requiring CVADs for >24 h were randomised to four groups: (i) sutures plus chlorhexidine gluconate (CHG) dressing (standard care); (ii) standard care plus tissue adhesive (TA); (iii) two sutureless stabilisation devices (SSD) plus CHG dressing; (iv) sutures, CHG disc plus integrated securement dressing (ISD). Descriptive statistics assessed feasibility. Incidence rates (IRs) of CVAD failure were reported, with group differences compared using the Fisher exact and log-rank tests. Cox regression explored univariable risks for failure. A substudy examined bacterial colonisation of catheter tips, dressings, and skin. Cost estimates of the intervention were compared.
Results
A total of 121 participants were randomised. Study feasibility was established with no withdrawal and moderate staff acceptability; however, recruitment was low at 12%. Overall CVAD failure was seen in 14 of 114 (12%) CVADs (19 per 1000 catheter-days); highest in the SSD group (IR: 27.3 per 1000 catheter-days [95% confidence interval {CI}: 11.4-65.6]), followed by the standard care group (IR: 22.3 per 1000 catheter-days [95% CI: 8.38-59.5]) and TA group (IR: 20.6 per 1000 catheter-days [95% CI: 6.66-64.0]), and lowest in the ISD group (IR: 8.8 per 1000 catheter-days [95% CI: 2.19-35.0]). The majority of complications (11/14, 79%) were suspected central line-associated bloodstream infection (CLABSI), of which only one was laboratory confirmed (standard care group). The cost per patient was lowest in the standard care group by an average difference of AUD $14.
Conclusion(s)
A large multisite RCT examining forms of securement and dressing is feasible. ISD is the highest priority to test further as it had the lowest failure rate.
J Pediatr Surg. 2019 Nov 1. pii: S0022-3468(19)30763-8.
Central line associated blood stream infections in gastroschisis patients: A nationwide database analysis of risks, outcomes, and disparities.
Snyder AN, Burjonrappa S.
Purpose
The aim of this study was to determine the risk of central line associated blood-stream infections (CLABSI) in neonatal gastroschisis patients, risk factors, outcomes, and financial implications.
Methods
The 2016 Healthcare Cost and Utilization Project (HCUP)’s kid’s inpatient database (KID), a national database of pediatric inpatient admissions across the United States, was used to obtain a large sample of gastroschisis admissions. Incidence of CLABSI in the gastroschisis patient population was compared to the incidence of CLABSI in the database. To further study the factors influencing CLABSI in gastroschisis, demographic and clinical features of patients were analyzed. Categorical variables were analyzed using Fisher’s exact test or Pearson’s chi-squared test. Odds ratios (OR) with 95% confidence intervals (CI) for variables found to have significance (p < 0.05) were calculated.
Findings
Incidence of CLABSI in this database for pediatric inpatients was 4449 out of 298,862 central line insertions [1.48%] and was 81 out of 2032 [3.9%] (OR 2.83, 95% CI 2.26-3.54, p < 0.001) in the gastroschisis cohort. African American neonates had a significantly higher risk of CLABSI with gastroschisis. Prematurity and low birth-weight in gastroschisis were protective from CLABSI, along with patients from suburban areas or admitted in the Southern USA. Average costs were greater in gastroschisis patients with CLABSI, increasing from $281,779 to $421,970 (p = 0.008). The average length of stay increased from 31 days to 38 days with a CLABSI (p < 0.001).
Conclusions
In gastroschisis patients, CLABSI incidence is high and adds great morbidity and expense. For uncertain reasons, premature and low birth weight babies appear to be protected.
Infect Control Hosp Epidemiol. 2019 Nov 8:1-8.
Impact of a Central-Line Insertion Site Assessment (CLISA) score on localized insertion site infection to prevent central-line-associated bloodstream infection (CLABSI).
Gohil SK, Yim J, Quan K, Espinoza M, Thompson DJ, Kong AP, Bahadori B, Tjoa T, Paiji C, Rudkin S, Rashid S, Hong SS, Dickey L, Alsharif MN, Wilson WC, Amin AN, Chang J, Khusbu U, Huang SS.
Objective
To assess the impact of a newly developed Central-Line Insertion Site Assessment (CLISA) score on the incidence of local inflammation or infection for CLABSI prevention.
Design
A pre- and postintervention, quasi-experimental quality improvement study.
Setting and participants
Adult inpatients with central venous catheters (CVCs) hospitalized in an intensive care unit or oncology ward at a large academic medical center.
Methods
We evaluated CLISA score impact on insertion site inflammation and infection (CLISA score of 2 or 3) incidence in the baseline period (June 2014-January 2015) and the intervention period (April 2015-October 2017) using interrupted times series and generalized linear mixed-effects multivariable analyses. These were run separately for days-to-line removal from identification of a CLISA score of 2 or 3. CLISA score interrater reliability and photo quiz results were evaluated.
Results
Among 6,957 CVCs assessed 40,846 times, percentage of lines with CLISA score of 2 or 3 in the baseline and intervention periods decreased by 78.2% (from 22.0% to 4.7%), with a significant immediate decrease in the time-series analysis (P < .001). According to the multivariable regression, the intervention was associated with lower percentage of lines with a CLISA score of 2 or 3, after adjusting for age, gender, CVC body location, and hospital unit (odds ratio, 0.15; 95% confidence interval, 0.06-0.34; P < .001). According to the multivariate regression, days to removal of lines with CLISA score of 2 or 3 was 3.19 days faster after the intervention (P < .001). Also, line dwell time decreased 37.1% from a mean of 14 days (standard deviation [SD], 10.6) to 8.8 days (SD, 9.0) (P < .001). Device utilization ratios decreased 9% from 0.64 (SD, 0.08) to 0.58 (SD, 0.06) (P = .039).
Conclusions
The CLISA score creates a common language for assessing line infection risk and successfully promotes high compliance with best practices in timely line removal.
Am J Infect Control. 2019 Nov;47(11):1382-1387.
Surveillance of home health central venous catheter care outcomes: Challenges and future directions.
Nailon RE, Rupp ME.
Background
Limited data are available regarding central venous catheter (CVC)-related complications that occur in home care. A practical out-of-hospital surveillance mechanism is needed.
Methods
Home health/infusion agencies in 4 states submitted monthly data from January 2011 through March 2015. Data were collected by patient age and included number of patients on service with a CVC, device days, central line-associated bloodstream infection (CLABSI), CVC-occlusions, doses of fibrinolytics administered, and number of patients receiving fibrinolytics.
Results
Ten agencies from 4 states contributed data across the study period. A total of 913 occlusions and 73 CLABSIs occurred during the 51-month surveillance period. The CLABSI rates per 1,000 device days per year across the study surveillance period ranged from 0-0.40 for pediatric and from 0-0.37 for adult patients, whereas occlusion rates per 1,000 device days ranged from 0.26-1.59 for pediatric and from 2.59-33.29 for adult patients. Doses of fibrinolytic agents administered per 1,000 device days ranged from 0.26-1.80 in pediatric and 3.53-33.85 in adult patients.
Conclusions
Opportunities exist to further expand efforts to quantify the presence of CVCs in home settings to enable improvements with measuring and tracking patient outcomes as they relate to CVC care. Exploration of continued sustainability of surveillance and data validation are warranted to optimize home health/infusion care practices and outcomes.
Am J Infect Control. 2019 Oct 9. pii: S0196-6553(19)30749-7.
Identifying best practices in electronic health record documentation to support interprofessional communication for the prevention of central line-associated bloodstream infections.
Thate J, Rossetti SC, McDermott-Levy R, Moriarty H.
Background
There is a paucity of research on best practices for communication through the electronic health record (EHR) to support shared decision-making and to prevent adverse events. To explore this issue, this study focused on interprofessional communication around a specific clinical issue, the prevention of central line-associated bloodstream infections.
Methods
The Delphi technique was used to describe what information is needed to support decisions regarding central venous catheter (CVC) management, and best practices for communicating this information among the interprofessional team.
Results
The expert panel, 4 physicians and 6 nurses, identified 12 information types necessary for decisions regarding CVC management and the removal of unnecessary lines. For each of the 12 information types, the panel reached agreement regarding the best channel to communicate this information, including asynchronous EHR formats and synchronous oral channels.
Conclusions
Findings address 2 important aspects of postinsertion CVC practices and a gap in the literature by moving beyond a description of current practices to a description of how the EHR ought to be used to support collaboration and interprofessional communication. Future research should examine how the communication practices identified in this study contribute to a reduction in central line-associated bloodstream infections.
Am J Infect Control. 2019 Oct 8. pii: S0196-6553(19)30782-5.
A comprehensive vascular access service can reduce catheter-associated bloodstream infections and promote the appropriate use of vascular access devices.
Martillo M, Zarbiv S, Gupta R, Brito A, Shittu A, Kohli-Seth R.
Abstract
This study describes the role of a novel vascular access service in the reduction and prevention of central line-associated bloodstream infections (CLABSIs). We conducted a retrospective analysis of data obtained over a span of 24 months after implementation of our vascular access service. We identified a progressive decline in the CLABSI rate and standardized infection ratio (SIR) in 2017 (rate, 1.75; SIR, 1.25) and in 2018 (rate, 1.037; SIR, 0.91). The reduction in CLABSIs was attributed to appropriate triage, insertion, and maintenance of vascular access devices.
Ann Intern Med. 2019 Oct 1;171(7_Supplement):S23-S29.
Quantitative Results of a National Intervention to Prevent Central Line-Associated Bloodstream Infection: A Pre-Post Observational Study.
Patel PK, Greene MT, Jones K, Rolle AJ, Ratz D, Snyder A, Saint S, Chopra V.
Background:
Central line-associated bloodstream infection (CLABSI) remains prevalent in hospitals in the United States.
Objective:
To evaluate the impact of a multimodal intervention in hospitals with elevated rates of health care-associated infection.
Design:
Pre-post observational evaluation of a prospective, national, clustered, nonrandomized initiative of 3 cohorts of hospitals.
Setting:
Acute care, long-term acute care, and critical access hospitals, including intensive care units and medical/surgical wards.
Participants:
Target hospitals had a cumulative attributable difference above the first tertile of performance for Clostridioides difficile infection and another health care-associated infection (such as CLABSI). Some hospitals that did not meet these criteria also participated.
Intervention:
A multimodal intervention consisting of recommendations and tools for prioritizing and implementing evidence-based infection prevention strategies, on-demand educational videos, webinars led by content experts, and access to content experts.
Measurements:
Rates of CLABSI and device utilization ratio pre- and postintervention.
Results:
Between November 2016 and May 2018, 387 hospitals in 23 states and the District of Columbia participated. Monthly preimplementation CLABSI rates ranged from 0 to 71.4 CLABSIs per 1000 catheter-days. Over the study period, the unadjusted CLABSI rate was low and decreased from 0.88 to 0.80 CLABSI per 1000 catheter-days. Between the pre- and postintervention periods, device utilization decreased from 24.05 to 22.07 central line-days per 100 patient-days. However, a decreasing trend in device utilization was also observed during the preintervention period.
Limitations:
The intervention period was brief. Participation in and adherence to recommended interventions were not fully assessed. Rates of CLABSI were low. Patient characteristics could not be assessed.
Conclusion:
In hospitals with a disproportionate burden of health care-associated infection, a multimodal intervention did not reduce rates of CLABSI.
Adv Neonatal Care. 2019 Sep 13.
Chlorhexidine Gluconate Utilization for Infection Prevention in the NICU: A Survey of Current Practice.
Beekman K, Steward D.
Background
Central-line-associated bloodstream infection (CLABSI) contributes to significant morbidity and mortality in the neonatal intensive care unit (NICU). Disinfection of skin is part of bundled cares aimed at prevention of CLABSI. While considered an essential component of insertion and maintenance bundles, the optimal solution to disinfect neonatal skin remains controversial.
Purpose
The purpose of this project was to survey neonatal nurse practitioners and nursing leaders across NICUs regarding the current use of chlorhexidine gluconate (CHG) in term and preterm infants.
Methods
This descriptive study involved the collection of survey data to determine NICU practices related to the use of CHG in their infant population. The sample was composed of nursing directors of NICUs and neonatal nurse practitioners who completed an electronic survey via a provided link.
Findings/results
Chlorhexidine was reported to be used in 53 (82.81%) of the NICUs and was the primary agent used to prepare the skin for central vascular catheter insertion (53.23%) followed by povidone-iodine (45.16%), and 70% isopropyl alcohol (1.61%). Gestational age or birth weight restrictions for CHG use were reported in 43 (82.69%) NICUs. Trends in the data demonstrated nursing’s role in using CHG in the NICU. Adverse events reported from CHG included burns, redness, dermatitis, and other irritations. Concerns included risk of absorption, burns, skin irritation, lack of evidence, and overall safety.
Implications for practice
Systematic monitoring by nurse leaders is needed to identify evidence related to skin disinfection and CHG in neonates. Targeted education for nursing staff related to directed to developmental maturation of the skin, safe use of CHG, review of best evidence, rationale for usage of CHG, and potential iatrogenic effects is recommended.
Implications for research
Research is needed to evaluate the impact of educational offerings and surveillance for adverse events on CLABSI rates.
J Hosp Med. 2019 Sep 6;14:E1-E22.
Recommendations on the Use of Ultrasound Guidance for Central and Peripheral Vascular Access in Adults: A Position Statement of the Society of Hospital Medicine.
Franco-Sadud R, Schnobrich D, Mathews BK, Candotti C, Abdel-Ghani S, Perez MG, Rodgers SC, Mader MJ, Haro EK, Dancel R, Cho J, Grikis L, Lucas BP; SHM Point-of-care Ultrasound Task Force, Soni NJ.
Preprocedure
We recommend that providers should be familiar with the operation of their specific ultrasound machine prior to initiation of a vascular access procedure.2) We recommend that providers should use a high-frequency linear transducer with a sterile sheath and sterile gel to perform vascular access procedures.3) We recommend that providers should use two-dimensional ultrasound to evaluate for anatomical variations and absence of vascular thrombosis during preprocedural site selection.4) We recommend that providers should evaluate the target blood vessel size and depth during preprocedural ultrasound evaluation.
Techniques
GENERAL TECHNIQUES: 5) We recommend that providers should avoid using static ultrasound alone to mark the needle insertion site for vascular access procedures.6) We recommend that providers should use real-time (dynamic), two-dimensional ultrasound guidance with a high-frequency linear transducer for central venous catheter (CVC) insertion, regardless of the provider’s level of experience.7) We suggest using either a transverse (short-axis) or longitudinal (long-axis) approach when performing real-time ultrasound-guided vascular access procedures.8) We recommend that providers should visualize the needle tip and guidewire in the target vein prior to vessel dilatation.9) To increase the success rate of ultrasound-guided vascular access procedures, we recommend that providers should utilize echogenic needles, plastic needle guides, and/or ultrasound beam steering when available.
Central venous access techniques
10) We recommend that providers should use a standardized procedure checklist that includes the use of real-time ultrasound guidance to reduce the risk of central line-associated bloodstream infection (CLABSI) from CVC insertion.11) We recommend that providers should use real-time ultrasound guidance, combined with aseptic technique and maximal sterile barrier precautions, to reduce the incidence of infectious complications from CVC insertion.12) We recommend that providers should use real-time ultrasound guidance for internal jugular vein catheterization, which reduces the risk of mechanical and infectious complications, the number of needle passes, and time to cannulation and increases overall procedure success rates.13) We recommend that providers who routinely insert subclavian vein CVCs should use real-time ultrasound guidance, which has been shown to reduce the risk of mechanical complications and number of needle passes and increase overall procedure success rates compared with landmark-based techniques.14) We recommend that providers should use real-time ultrasound guidance for femoral venous access, which has been shown to reduce the risk of arterial punctures and total procedure time and increase overall procedure success rates.
Peripheral venous access techniques
15) We recommend that providers should use real-time ultrasound guidance for the insertion of peripherally inserted central catheters (PICCs), which is associated with higher procedure success rates and may be more cost effective compared with landmark-based techniques.16) We recommend that providers should use real-time ultrasound guidance for the placement of peripheral intravenous lines (PIV) in patients with difficult peripheral venous access to reduce the total procedure time, needle insertion attempts, and needle redirections. Ultrasound-guided PIV insertion is also an effective alternative to CVC insertion in patients with difficult venous access.17) We suggest using real-time ultrasound guidance to reduce the risk of vascular, infectious, and neurological complications during PIV insertion, particularly in patients with difficult venous access.
Arterial access techniques
18) We recommend that providers should use real-time ultrasound guidance for arterial access, which has been shown to increase first-pass success rates, reduce the time to cannulation, and reduce the risk of hematoma development compared with landmark-based techniques.19) We recommend that providers should use real-time ultrasound guidance for femoral arterial access, which has been shown to increase first-pass success rates and reduce the risk of vascular complications.20) We recommend that providers should use real-time ultrasound guidance for radial arterial access, which has been shown to increase first-pass success rates, reduce the time to successful cannulation, and reduce the risk of complications compared with landmark-based techniques.
Postprocedure
21) We recommend that post-procedure pneumothorax should be ruled out by the detection of bilateral lung sliding using a high-frequency linear transducer before and after insertion of internal jugular and subclavian vein CVCs.22) We recommend that providers should use ultrasound with rapid infusion of agitated saline to visualize a right atrial swirl sign (RASS) for detecting catheter tip misplacement during CVC insertion. The use of RASS to detect the catheter tip may be considered an advanced skill that requires specific training and expertise.
Training
23) To reduce the risk of mechanical and infectious complications, we recommend that novice providers should complete a systematic training program that includes a combination of simulation-based practice, supervised insertion on patients, and evaluation by an expert operator before attempting ultrasound-guided CVC insertion independently on patients.24) We recommend that cognitive training in ultrasound-guided CVC insertion should include basic anatomy, ultrasound physics, ultrasound machine knobology, fundamentals of image acquisition and interpretation, detection and management of procedural complications, infection prevention strategies, and pathways to attain competency.25) We recommend that trainees should demonstrate minimal competence before placing ultrasound-guided CVCs independently. A minimum number of CVC insertions may inform this determination, but a proctored assessment of competence is most important.26) We recommend that didactic and hands-on training for trainees should coincide with anticipated times of increased performance of vascular access procedures. Refresher training sessions should be offered periodically.27) We recommend that competency assessments should include formal evaluation of knowledge and technical skills using standardized assessment tools.28) We recommend that competency assessments should evaluate for proficiency in the following knowledge and skills of CVC insertion: (a) Knowledge of the target vein anatomy, proper vessel identification, and recognition of anatomical variants; (b) Demonstration of CVC insertion with no technical errors based on a procedural checklist; (c) Recognition and management of acute complications, including emergency management of life-threatening complications; (d) Real-time needle tip tracking with ultrasound and cannulation on the first attempt in at least five consecutive simulation.29) We recommend a periodic proficiency assessment of all operators should be conducted to ensure maintenance of competency.
Am J Infect Control. 2019 Sep 9. pii: S0196-6553(19)30755-2.
Assessing burden of central line-associated bloodstream infections present on hospital admission.
Leeman H, Cosgrove SE, Williams D, Keller SC.
Few data exist on the incidence of central line-associated bloodstream infection present on hospital admission (CLABSI-POA), although the practice of patients maintaining central lines outside of hospitals is increasing. We describe patients presenting to an academic medical center with CLABSI-POA over 1 year. Of the 130 admissions, half presented from home infusion (47%), followed by oncology clinic (22%), hemodialysis (14%), and skilled nursing facility (8%). Efforts to reduce CLABSIs should address patients across the entire health care system.
Am J Infect Control. 2019 Aug 20. pii: S0196-6553(19)30678-9.
Does systemic antibiotic prophylaxis prior to the placement of totally implantable venous access devices reduce early infection? A retrospective study of 1,485 cases at a large academic institution.
Choksi A, Finnegan K, Etezadi V.
Background
To determine if ending the practice of administering prophylactic antibiotics prior to the placement of totally implantable venous access devices (TIVADs) is correlated with an increase in 30-day bloodstream infection-related TIVADs removals.
Methods
The practice of administering prophylactic antibiotics prior to the placement of TIVADs ended in July 2013 at our institution. We compiled a list of patients who had TIVADs placed between July 2010 and July 2016 and cross-referenced this list to a list of patients who had TIVADs removed between July 2010 and August 2016 to evaluate the 30-day bloodstream infection-related TIVAD removals. Retrospective chart review of all patients was performed to collect demographic information, indication for placement, and type of antibiotic administered, if applicable.
Results
Over the study period of 6 years, a total of 1,513 TIVADs were placed, of which 28 cases were excluded because of death within 30 days unrelated to TIVAD placement. Of the remaining 1,485 cases, 733 TIVADs were placed in 709 unique patients with prophylactic antibiotic treatment and 752 TIVADs were placed in 709 unique patients without treatment. A total of 8 patients were identified to have TIVADs removed within 30 days owing to infection, of which 4 patients were treated with prophylactic antibiotics. The odds of infection-related removals without prophylactic treatment compared with prophylactic treatment was 0.97 (95% confidence interval, 0.24-3.91; P = .97).
Conclusions
Ending the practice of administrating systemic antibiotic prophylaxis prior to the placement of TIVADs had no effect on the 30-day bloodstream infection-related TIVAD removals rate at our institution. We do not recommend the use of prophylactic antibiotics for the placement of TIVAD.
Am J Infect Control. 2019 Dec;47(12):1471-1473.
You get back what you give: Decreased hospital infections with improvement in CHG bathing, a mathematical modeling and cost analysis.
Choksi A, Finnegan K, Etezadi V.
Background
Multiple studies have shown that bathing with chlorhexidine gluconate (CHG) wipes reduces hospital-acquired infections (HAIs). We employed a mathematical model to assess the impact of CHG patient bathing on central line-associated bloodstream infections (CLABSIs), catheter-associated urinary tract infections (CAUTIs), and hospital-onset Clostridium difficile (C diff) infections and the associated costs.
Methods
Using a Markov chain, we examined the effect of CHG bathing compliance on HAI outcomes and the associated costs. Using estimates from 2 different studies on CHG bathing effectiveness for CLABSI, CAUTI, and C diff, the number of HAIs per year were estimated along with associated costs. The simulations were conducted, assuming CHG bathing at varying compliance rates.
Results
At 32% reduction in HAI incidence, increasing CHG bathing compliance from 60% to 90% results in 20 averted infections and $815,301.75 saved cost.
Conclusions
As CHG bathing compliance increases, yearly HAIs decrease, and the overall cost associated with the HAIs also decreases.
Infect Control Hosp Epidemiol. 2019 Oct;40(10):1100-1106.
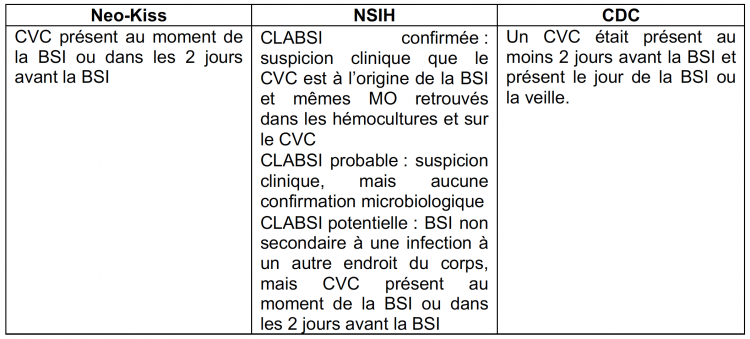
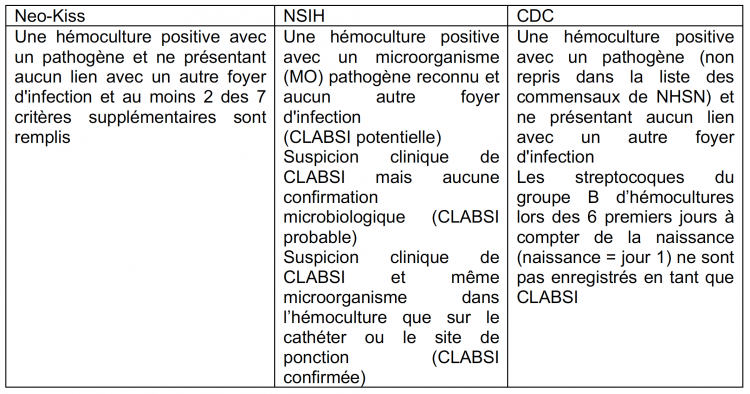
A systematic review of central-line-associated bloodstream infection (CLABSI) diagnostic reliability and error.
Choksi A, Finnegan K, Etezadi V.
Objective
To establish the reliability of the application of National Health and Safety Network (NHSN) central-line-associated bloodstream infection (CLABSI) criteria within established reporting systems internationally.
Design
Diagnostic-test accuracy systematic review.
Methods
We conducted a search of Medline, SCOPUS, the Cochrane Library, CINAHL (EbscoHost), and PubMed (NCBI). Cohort studies were eligible for inclusion if they compared publicly reported CLABSI rates and were conducted by independent and expertly trained reviewers using NHSN/Centers for Disease Control (or equivalent) criteria. Two independent reviewers screened, extracted data, and assessed risk of bias using the QUADAS 2 tool. Sensitivity, specificity, negative and positive predictive values were analyzed.
Results
A systematic search identified 1,259 publications; 9 studies were eligible for inclusion (n = 7,160 central lines). Publicly reported CLABSI rates were more likely to be underestimated (7 studies) than overestimated (2 studies). Specificity ranged from 0.70 (95% confidence interval [CI], 0.58-0.81) to 0.99 (95% CI, 0.99-1.00) and sensitivity ranged from 0.42 (95% CI, 0.15-0.72) to 0.88 (95% CI, 0.77-0.95). Four studies, which included a consecutive series of patients (whole cohort), reported CLABSI incidence between 9.8% and 20.9%, and absolute CLABSI rates were underestimated by 3.3%-4.4%. The risk of bias was low to moderate in most included studies.
Am J Infect Control. 2019 Dec;47(12):1489-1492.
Microbial colonization of intravascular catheter connectors in hospitalized patients.
Hankins R, Majorant OD, Rupp ME, Cavalieri RJ, Fey PD, Lyden E, Cawcutt KA.
Background
Central line-associated bloodstream infections may be due to catheter connector colonization and intraluminal migration of pathogens. We assessed the colonization of the split septum catheter connector system, and subsequently the luer lock catheter connector system.
Methods
This was a prospective, 2 phase, quality improvement study at a tertiary referral center. Each phase of the study was performed over 3 consecutive days in hospitalized patients receiving an active infusion; first with a split septum lever lock connector and second with a luer lock connector and alcohol port protector. The connectors were inoculated onto blood agar plates and incubated. Plates were assessed for microbial growth after 48-72 hours.
Results
In phase I, 98 (41.9%) of 234 split septum connectors yielded microbial growth. In phase II, 56 (23.1%) of 243 luer lock connectors yielded microbial growth. In phase II only, there was a significant increased rate of contamination in peripheral catheters compared with all other catheters, and the rate of contamination on the acute care wards was significantly higher when compared with the intensive care units.
Conclusions
Bacterial colonization of the lever lock system was unacceptably high among all catheter types and hospital locations. Transition to luer lock catheter connectors and alcohol port protectors decreased the colonization; however, colonization still remained substantial. Causation of colonization cannot be determined with these results.
Copyright © 2019 Association for Professionals in Infection Control and Epidemiology, Inc. Published by Elsevier Inc. All rights reserved.
Infect Control Hosp Epidemiol. 2019 Oct;40(10):1094-1099.
The association between implementation of second-tier prevention practices and CLABSI incidence: A national survey.
Ben-David D, Vaturi A, Solter E, Temkin E, Carmeli Y, Schwaber MJ; Israel CLABSI Prevention Working Group.
Background
Prevention of central-line-associated bloodstream infection (CLABSI) represents a complex challenge for the teams involved in device insertion and maintenance. First-tier practices for CLABSI prevention are well established.
Objective
We describe second-tier prevention practices in Israeli medical-surgical ICUs and assess their association with CLABSI rates.
Methods
In June 2017, an online survey assessing infection prevention practices in general ICUs was sent to all Israeli acute-care hospitals. The survey comprised 14 prevention measures supplementary to the established measures that are standard of care for CLABSI prevention. These measures fall into 2 domains: technology and implementation. The association between the number of prevention measures and CLABSI rate during the first 6 months of 2017 was assessed using Spearman’s correlation. We used negative binomial regression to calculate the incidence rate ratio (IRR) associated with the overall number of prevention measures and with each measure individually.
Results
The CLABSI rates in 24 general ICUs varied between 0.0 and 17.0 per 1,000 central-line days. Greater use of preventive measures was associated with lower CLABSI rates (ρ, -0.70; P < .001). For each additional measure, the incidence of CLABSI decreased by 19% (IRR, 0.81; 95% CI, 0.73-0.89). Specific measures associated with lower rates were involvement of ward champions (IRR, 0.47; 95% CI, 0.31-0.71), auditing of insertions by infection control staff (IRR, 0.35; 95% CI, 0.19-0.64), and simulation-based training (IRR, 0.38; 95% CI, 0.22-0.64).
Conclusion
Implementation of second-tier preventive practices was protective against CLABSI. Use of more practices was correlated with lower rates.
Infect Control Hosp Epidemiol. 2019 Sep;40(9):1019-1023.
Impact of multiple concurrent central lines on central-line-associated bloodstream infection rates.
Couk J, Chernetsky Tejedor S, Steinberg JP, Robichaux C, Jacob JT.
Background
The current methodology for calculating central-line-associated bloodstream infection (CLABSI) rates, used for pay-for-performance measures, does not account for multiple concurrent central lines.
Objective
To compare CLABSI rates using standard National Healthcare Safety Network (NHSN) denominators to rates accounting for multiple concurrent central lines.
Design
Descriptive analysis and retrospective cohort analysis.
Methods
We identified all adult patients with central lines at 2 academic medical centers over an 18-month period. CLABSI rates were calculated for intensive care units (ICUs) and non-ICUs using the standard NHSN methodology and denominator (a patient could only have 1 central-line day for a given patient day) and a modified denominator (number of central lines in 1 patient in 1 day count as number of line days). We also compared characteristics of patients with and without multiple concurrent central lines.
Results
Among 18,521 hospital admissions, there were 156,574 central-line days and 239 CLABSIs (ICU, 105; non-ICU, 134). Our modified denominator reduced CLABSI rates by 25% in ICUs (1.95 vs 1.47 per 1,000 line days) and 6% (1.30 vs 1.22 per 1,000 line days) in non-ICUs. Patients with multiple concurrent central lines were more likely to be in an ICU, to have a longer admission, to have a dialysis catheter, and to have a CLABSI.
Conclusions
Using the number of central lines as the denominator decreased CLABSI rates in ICUs by 25%. The presence of multiple concurrent central lines may be a marker of severity of illness. The risk of CLABSI per lumen of a central line is similar in ICUs compared to wards.
Am J Infect Control. 2019 Dec;47(12):1505-1507.
Strategies for the successful implementation of disinfecting port protectors to reduce CLABSI in a large tertiary care teaching hospital.
Beeler C, Kerley D, Davis C, Hazen D, Snyderman W, Lyons K, Sadowski J, Sweeney J, Dbeibo L, Kelley K, Webb DH.
Disinfecting port protectors are a supplement to the central line-associated bloodstream infection prevention bundle as an optional recommendation from the Centers for Disease Control and Prevention. Despite evidence of effectiveness, few centers have successfully reported systematic, sustained implementation of these devices. In this article, we discuss a successful implementation in a large tertiary care teaching hospital, using an evidence-based, multidisciplinary approach. Infection prevention; Bacteremia; Ethanol caps; Bundle measures; Quality improvement; Hub infection.
Infect Control Hosp Epidemiol. 2019 Sep;40(9):1019-1023.
Central line-associated bloodstream infections and completion of the central line insertion checklist: A descriptive analysis comparing a dedicated procedure team to other providers.
Styslinger E, Nguyen H, Hess O, Srivastava T, Heipel D, Patrick A, Malik M, Doll M, Godbout E, Stevens MP, Cooper K, Hemphill R, Bearman G.
A primary strategy of central line-associated bloodstream infection (CLABSI) prevention is standardized, aseptic insertion of central lines. We compared hospital-wide CLABSI rate pre- and post-implementation of a dedicated procedure team as well as central line checklist completion and patient-specific variables between the procedure team and other providers. No significant differences were found. Further CLABSI prevention should focus on central line maintenance.
Am J Infect Control. 2019 Nov;47(11):1358-1364.
A hospital-wide reduction in central line-associated bloodstream infections through systematic quality improvement initiative and multidisciplinary teamwork.
Han J, Wan J, Cheng Y, Li D, Deng M, Wang X, Feng J, He Y, Ye Q, Wang L, Lei Y, Wang J.
Background
Few data are available on hospital-wide incidence of central line-associated bloodstream infection (CLABSI) rates in patients with central venous catheter (CVC) in China, where many systemic obstacles holding back evidence-based guidelines implementation exist.
Methods
This study was conducted prospectively in 2 phases. The baseline and intervention phases were performed in a teaching hospital in China, between January 2017 and October 2018. A systematic quality improvement (SQI) and multidisciplinary teamwork (MDT) CLABSI infection control program was introduced in the intervention phase. In the intensive care units (ICUs) and non-ICUs, CLABSIs were continuously monitored, data collected, then analyzed.
Results
After intervention, the CLABSI rate decreased from 2.84-0.56 per 1,000 CVC days in ICUs (P < .001), and from 0.82-0.47 per 1,000 CVC days in non-ICUs (P = .003). The length of time until CLABSI occurrence increased from 8.72-13.60 days in ICUs (P = .046), and from 10.00-12.00 days in non-ICUs (P = .048). The number of multidrug-resistant bacteria isolated from CLABSI episodes decreased both in ICUs and in non-ICUs.
Conclusions
The SQI and MDT CLABSI infection control program is effective in reducing hospital-wide CLABSI in patients with CVC, both in ICUs and in non-ICUs.