


K Ellingson, JP Haas, AE Aiello, L Kusek, LL Maragakis, RN Olmsted, E Perencevich, PM Polgreen, ML Schweizer, P Trexler, M Van Armitage, DS Yokoe.
Infection Control and Hospital Epidemiology, 35 (8), August 2014.
Objectif
Les recommandations parues précédemment donnent une vue d’ensemble des recommandations pour l’hygiène des mains dans les unités de soins. Le but de ce document est de mettre en valeur les recommandations pratiques dans un format concis, mises à jour avec les preuves scientifiques les plus récentes et d’éclaircir les sujets qui nécessitent une clarification ou une recherche plus avancée. De plus, ce document est construit pour aider les unités de soins à mettre en place des programmes permettant une meilleure compliance à l’hygiène des mains y compris les efforts pour l’optimisation de l’utilisation des produits pour l’hygiène des mains, pour rassembler les données et fournir un feed-back afin de changer le comportement. Ce guide expert est sponsorisé par la société américaine pour l’épidémiologie dans les soins de santé (SHEA) et la «Joint Commission» avec des contributions majeures de représentants d’organisations et de sociétés ayant une grande expertise. La liste des organisations qui appuient et soutiennent est présentée en introduction de la mise à jour 2014.
AG Barnett, K Page, M Campbell, D Brain, E Martin, R Rashleigh-Rolls, K Halton, L Hall, N. Jimmieson, K White, D Paterson, N Graves
Infection Control and Hospital Epidemiology, 35 (8) : 1029-1036, August 2014.
Environnement : Les interventions qui préviennent les infections associées aux soins devraient conduire à moins de décès et des durées de séjour plus courtes. L’hygiène des mains (avec du savon ou de l’alcool) est une voie efficace pour prévenir la transmission d’organismes mais les taux de compliance à l’hygiène des mains sont parfois désespérément bas. L’initiative pour l’hygiène des mains en Australie vise à augmenter la compliance à l’hygiène des mains parmi le personnel soignant, avec, pour but, de diminuer le taux d’infections associées aux soins.
Nous avons examiné si l’introduction de l’initiative nationale pour l’hygiène des mains est associée à un changement dans le taux d’infection. Nous avons examiné les taux d’infections mensuels de septicémies à Staphylococcus aureus associées aux soins dans 38 hôpitaux australiens dans 6 états. Nous avons utilisé la régression de Poisson et examiné 12 critères possibles de changement, en utilisant le meilleur critère choisi par le critère d’information Akaike. Nous avons inclus le nombre mensuel de journées d’hospitalisation pour contrôler l’utilisation excessive de l’hôpital pendant un laps de temps.
L’initiative nationale pour l’hygiène des mains est associée à une réduction du taux d’infections dans 4 des 6 états étudiés. Deux états ont montré une réduction immédiate du taux de 17 % et 28 %, 2 états ont montré une diminution linéaire des taux de 8 % et 11 % l’an, et 2 états n’ont pas montré de différences dans le taux d’infections.
Nous concluons que l’intervention est associée à une diminution des taux d’infections dans beaucoup d’états. L’échec dans 2 états peut être du au fait que ceux-ci avaient déjà des mesures efficaces avant l’introduction de l’initiative nationale ou parce que les taux étaient déjà bas et ne pouvaient pas être plus réduits.
SL Barnes, DJ Morgan, AD Harris, PC. Carling, KA. Thom
Infection Control and Hospital Epidemiology, 35 N(9) : 1156-1162, September 2014.
L’hygiène des mains et le nettoyage de l’environnement sont des stratégies essentielles de prévention de l’infection mais l’impact relatif de chacune n’est pas connu. Cette information est importante pour répartir les ressources.
Nous avons développé un modèle basé sur un agent de transmission de patient à patient – via les mains colonisées transitoirement du personnel de soins et de chambres incomplètement nettoyées – dans une unité de soins intensifs de 20 lits. Nous avons modélisé les médecins et les infirmières qui avaient une compliance différente à l’hygiène des mains à l’entrée et à la sortie des chambres de patients. Nous avons simulé la transmission d’Acinetobacter baumanii, de Staphylococcus aureus résistant à la méticilline et d’entérocoques résistants à la vancomycine pendant 1 an en utilisant des données de la littérature et d’observation pour affiner les paramètres d’entrée.
Nous avons simulé 175 scénari basés sur les paramètres et avons comparé les effets de l’hygiène des mains et du nettoyage de l’environnement sur le taux d’acquisition de germes multi résistants. Pour tous les germes, l’augmentation de la compliance à l’hygiène des mains entrainait une augmentation égale dans la minutie du nettoyage terminal. A partir de la ligne de base, une augmentation 2/1 dans le nettoyage terminal comparé à l’hygiène des mains devait rencontrer une diminution égale du taux d’acquisition (une augmentation de 20% du nettoyage terminal devait réduire le taux d’acquisition correspondant à une augmentation de 10 % de la compliance à l’hygiène des mains).
Nous concluons que l’hygiène des mains devrait rester une priorité des programmes de contrôle de l’infection mais le nettoyage de l’environnement peut avoir un apport significatif pour les hôpitaux ou une unité particulière qui ont soit une grande compliance à l’hygiène des mains ou soit une basse perfection de nettoyage terminal.
MN Monsalve, SVPemmaraju, GW Thomas, T Herman, AM Segre, PM Polgreen
Infection Control and Hospital Epidemiology, 35 (10) :1277-1285, October 2014.
L’objectif est de déterminer si la compliance à l’hygiène des mains est influencée positivement par la présence et la proximité d’un autre soignant.
C’est une étude observationnelle utilisant un détecteur réseau dans une unité de soins intensifs médicaux de 20 lits dans un grand hôpital universitaire. Les participants sont le personnel affecté à cette unité.
Nous avons créé et mis en place pour cette étude un système de surveillance automatisé qui permet :
1 de détecter si un soignant a pratiqué l’hygiène des mains à l’entrée ou à la sortie de la chambre du patient
2 d’estimer la situation respective des autres soignants concernant l’entrée ou la sortie de la chambre.
Nous avons identifié 47.694 opportunités à l’hygiène des mains à l’entrée et sortie des chambres pendant les 10 jours de l’étude. Lorsqu’un soignant était seul (pas de contact soignant récent), le taux d’adhésion observé était de 20,85 % (intervalle de confiance [CI] à 95 % : 19,78 %-21,92 %). Par contre, lorsque d’autres soignants étaient présents, l’’adhésion observée était de 27,90 % (95 % CI : 27,48 % – 28,33 %).Cette augmentation absolue est statistiquement significative (P<0,01). Nous avons de même constaté que la compliance augmentait avec le nombre de soignants présents et proches mais avec un taux dégressif. Ces résultats sont révélateurs à divers moments de la journée, pour différentes mesures du contexte social et après contrôle pour de potentiels facteurs de confusion.
Nous concluons que la présence et la proximité d’autres soignants sont associées aux taux de compliance à l’hygiène des mains plus élevés. Par ailleurs, nos résultats indiquent aussi que les taux augmentent si l’environnement social devient plus dense mais avec des marges d’augmentation plus petites.
JA Srigley, CD Furness, M Gardam
Infection Control and Hospital Epidemiology, 35 (11) : 1336-1341, November 2014.
L’hygiène des mains du soignant est reconnue comme un moyen de prévention des infections mais il n’y a que peu de données sur l’hygiène des mains du patient malgré le fait que des pathogènes nosocomiaux peuvent être acquis par les patients via leurs mains souillées. L’objectif de cette étude est de mesurer le comportement du patient concernant l’hygiène des mains après une visite à la salle de bains, avant le repas et à l’entrée et sortie de la chambre.
Il s’agit d’une étude croisée réalisée dans un hôpital aigu universitaire au Canada. Notre échantillon est constitué de 270 patients adultes, admis dans 3 unités de transplantation multi organes, entre juillet 2012 et mars 2013.
Nous avons mesuré l’utilisation par les patients de solutions hydro-alcooliques pour l’hygiène des mains et de distributeurs de savon grâce à un système de localisation en temps réel par ultra-son pendant les visites à la salle de bains, les repas, les visites à la cuisine et à l’entrée et sortie de leur chambre.
Au total, les patients ont réalisé l’hygiène des mains dans 29,7 % des visites à la salle de bains, 39,1 % des repas, 2,9 % des entrées de la chambre et 6,7 % des sorties.
Il apparaît que les patients réalisent l’hygiène des mains de façon non fréquente ce qui peut contribuer à la transmission de pathogènes de l’environnement hospitalier par contact indirect ou par la voie orale-fécale.
JE Squires, S Linklater, JM Grimschaw, ID Graham, K Sullivan, N Bruce, K Gartke, AKarovitch, V Roth, K Stockton, J Trickett, J Worthington, KN Suh.
Infection Control and Hospital Epidemiology,35 (12) : 1511-1520, December 2014
L’objectif est d’identifier les déterminants du comportement – tant les facilités que les obstacles – pouvant influencer la compliance à l’hygiène des mains (HH) du médecin. Il s’agit d’une étude qualitative comprenant des interviews semi-structurées, ciblées avec le staff médical et les résidents, qui se sont déroulées dans un hôpital citadin universitaire multi-site canadien. Les participants sont 42 médecins, chirurgiens du staff et résidents.
Les interviews ont été menés en utilisant un guide de l’interview basé sur les domaines théoriques (TDF), un chapitre de changement de comportement comprenant 14 domaines théoriques qui expliquent le comportement lié à la santé. Les transcriptions des interviews ont été analysées en utilisant l’analyse de contenu thématique comprenant une approche systématique en 3 étapes : le code, les croyances spécifiques de la génération et l’identification des domaines importants de TDF. Les résultats montrent que des déterminants similaires sont rapportés par le staff et les résidents tant pour la médecine que pour la chirurgie. Un total de 53 croyances spécifiques issues de 9 domaines théoriques sont identifiées comme pertinentes pour la compliance à l’Hygiène des mains (HH) des médecins. Les 9 domaines pertinents sont la connaissance ; les outils ; les croyances sur les capacités ; les croyances sur les conséquences ; les objectifs ; la mémoire, l’attention et les procédures de décision ; le contexte environnemental et les ressources ; le rôle social et l’identité professionnelle ; et les influences sociales.
Nous avons identifié plusieurs déterminants fondamentaux où les médecins pensent avoir une influence si et quand ils pratiquent l’HH au travail. Ces croyances identifient des objectifs potentiels individuels, d’équipe et d’organisation pour les interventions visant le changement de comportement pour augmenter la compliance des médecins à l’HH.
J Rowlands, MP Yeager, M Beach, HM Patel, BC Huysman, RW Loftus
American Journal of Infection Control, 42 (7) : 688-701, 2014.
L’hygiène des mains (HH) est considérée comme la première intervention pour éviter la transmission des bactéries dans les unités de soins et pour prévenir les infections associées aux soins. Malgré les efforts pour diminuer l’incidence des infections associées aux soins par la promotion de l’hygiène des mains, les taux de compliance varient fortement selon l’environnement hospitalier.
Nous avons utilisé une observation intra-opératoire par vidéo pour visualiser les caractéristiques temporelles des contacts manuels d’un anesthésiste avec les surfaces de l’environnement d’anesthésie (AWE) et pour évaluer la compliance à HH. Nous avons ensuite utilisé des cultures en série d’objets très utilisés pour caractériser la transmission bactérienne dans le temps.
En utilisant les critères de l’OMS, nous avons trouvé un grand nombre d’opportunités et un petit taux de compliance à HH chez les anesthésistes (moyenne : 2,9 %). Nous avons observé une corrélation inverse entre la compliance à HH de l’anesthésiste pendant l’induction et le réveil (3,2 % et 4,1 % respectivement) et l’importance de la contamination de la surface AWE (103 et 147 CFU respectivement) à ces moments. Nous n’avons pas trouvé de corrélation entre la fréquence du contact manuel avec la surface AWE et la contamination bactérienne.
Nous concluons que la compliance avec les recommandations actuelles à HH par les anesthésistes n’est pas réalisable. Cependant, il semble y avoir corrélation entre le taux de compliance à HH et la contamination bactérienne AWE, une observation qui devrait stimuler une recherche future pour trouver de nouvelles méthodes pour contrôler la transmission bactérienne dans les salles d’opérations.
DS Yokoe, DJ Anderson, SM Berenholtz, DP Calfee, ER Dubberke, KD Ellingson, DN Gerding, JP Haas, KS Kaye, M Klompas, ELo, J Marschall, LA Mermel, LENicolle, CD Salgado, K Bryant, D Classen, K Crist, VM Deloney, NO Fishman, N Foster, et al.
American Journal of Infection Control, 42 (8) : 820-828, August 2014.
Depuis la publication du «Compendium des stratégies pour la prévention des infections associées aux soins dans les hôpitaux aigus» en 2008, la prévention des infections associées aux soins (HAIs) est devenue une priorité nationale. Malgré les efforts, des HAIs évitables surviennent encore. Les mises à jour 2014 du compendium sont réalisées pour apporter aux hôpitaux aigus une guidance experte pratique et à jour pour les aider dans la mise en place et le choix des priorités dans leurs efforts de prévention des HAIs. C’est le produit d’efforts très collaboratifs menés par la Société d’Epidémiologie Hospitalière Américaine (SHEA), la Société Américaine des Maladies Infectieuses (IDSA), la Société Américaine des Hôpitaux (AHA), l’Association Américaine des Professionnels en Contrôle de l’Infection et Epidémiologie (APIC) et la «Joint Commission», avec de larges contributions de représentants d’un grand nombre d’organisations et de sociétés ayant une grande expertise en ce inclus, les Centres de Contrôle des Maladies (CDC), l’Institut pour l’Amélioration des Soins (IHI), la Société des Maladies Infectieuses Pédiatrique (PIDS), la Société de Médecine Intensive (SCCDM), la Société de Médecine Hospitalière et la Société des Infections en Chirurgie.
EJ Carter, SM Pouch, EL Larson
American Journal of Infection Control, 42 (9) : 957-962, September 2014.
Contexte : Les infections associées aux soins (HAIs) sont un défi majeur pour la santé bien qu’elles soient largement évitables. Le département des urgences (ED) est une composante essentielle du système de soins de santé et sujet à des défis de charge de travail élevée qui peuvent gêner la compliance du personnel aux pratiques de prévention de l’infection basées sur les recommandations.
Méthode : L’objectif de cette revue est d’examiner la littérature parue concernant le taux d’adhésion parmi le personnel ED pour choisir les pratiques de prévention de l’infection incluant l’hygiène des mains (HH) et les techniques aseptiques durant le placement de cathéters veineux central et urinaire. Nous avons recherché sur PubMed les études qui incluaient le taux d’adhésion du personnel ED pendant les soins de routine au patient, les techniques aseptiques pendant le placement de cathéters veineux central et urinaire et le taux de contamination de l’équipement.
Nous avons relevé 853 études et 589 «abstracts» on été examinés. Nous avons examiné le texte complet de 36 articles et 23 articles ont rencontré les critères d’inclusion. Huit études utilisaient des échelles variées de mesure de la compliance à l’hygiène des mains (HH) qui s’étalait de 7,7 % à 89,7 %. L’insertion de cathéters veineux centraux en ED par des médecins résidents aux urgences ont été examinés dans sept articles. Des détails sur les pratiques aseptiques pendant la pose de cathéters urinaires étaient manquants. La contamination de l’équipement en ED était décrite dans quatre articles.
Nous concluons que des définitions et méthodes standard de monitoring de la compliance sont nécessaires pour comparer les résultats entre services.
A Schek Mc Alearney, JL Hefner
American Journal of Infection Control, 42 (10) : S216-S222.
Environnement : Les professionnels en contrôle de l’infection (ICPs) jouent un rôle primordial dans la mise en place et la gestion des interventions afin de réduire les infections associées aux soins, alors que le personnel de terrain est responsable de fournir des soins directs et continus au patient. L’objectif de notre étude est de déterminer si les ICPs et le personnel de terrain ont des vues différentes sur les facilités, les manquements et le succès des programmes de prévention des septicémies liées au cathéter veineux central (CLABSI).
Méthode: Nous avons réalisé des enquêtes informatives dans 8 hôpitaux qui participaient à la prévention des CLABSI dans le cadre de l’Agence pour la recherche et la qualité dans les soins de santé, initiative intitulée : «On the CUSP: Stop BSI». Nous avons analysé les données et les interviews de 50 infirmières de terrain et 26 ICPs pour identifier les thèmes communs liés aux facilités et défis du programme.
Nous avons identifié 4 facilités de succès du programme CLABSI : l’éducation, le leadership, les données et la cohérence. De même, nous avons identifié 3 défis communs : le manque de ressources, les priorités en compétition et la résistance médicale. Cependant, la perspective des ICPs et du personnel de terrain est différente. Alors que les ICPs tendent à se focaliser sur des descriptions générales, le personnel de terrain relève les spécificités du programme et discute souvent des exemples concrets.
Nous concluons que les ICPs devraient prendre en compte les avis du personnel infirmier de terrain lorsqu’ils mettent en place le contrôle de l’infection et des initiatives plus larges de recherche de qualité. De plus, l’inclusion délibérée de personnel de terrain dans la mise en place de ces programmes peut être fondamental pour le succès de ces programmes.
AKL Hinz, HM Mc Gee, E Huitema, AM. Dickinson, RA Van Enk
American Journal of Infection Control, 42 (10) : 1067-1073, October 2014.
Environnement : Bien que les études observationnelles soient populaires, peu de choses sont faites pour étudier l’intégrité des observateurs humains et la procédure de collecte des données. Les résultats de l’intégrité des données menacent les découvertes fonctionnelles, conduisent à une interprétation problématique et à une reproductibilité faible. Dans notre étude, le travail de réponse associé aux données de l’hygiène des mains a été manipulé en utilisant un outil altéré d’analyse de données.
JL Walker, WW Sistrunk, MA Higginbotha, K Burks, L Halford, L Goddard , LA Thombs, C Austin, PJ Finley
American Journal of Infection Control, 42 (10) : 1074-1078.
Environnement : Les infections associées aux soins sont de sérieuses complications touchant deux millions de personnes responsables d’environ cent mille morts par an. Dans la présente étude, nous évaluons l’efficacité d’un nouveau programme de suivi de l’hygiène des mains (HHMP) et mesurons l’effet de celle-ci sur une période d’un an.
La HHMP se compose de composants phares : une éducation en profondeur, des surveillants visibles et apparents, un feed-back immédiat au personnel de soins concernant la compliance et une transmission en temps réel des données à la direction. La HHMP a été réduite dans 2 unités de soins d’un hôpital. Deux départements différents, mais similaires, ont servi de contrôle, et la compliance à l’hygiène des mains a été suivie via la technique de l’observateur discret. Les 4 départements ont été suivis pendant un an. Les 2 départements pilotes ont montré une augmentation statistiquement significative dans la compliance à l’hygiène des mains. Le premier département pilote a augmenté sa compliance de 49 % à 90 %, et le département pilote 2 de 60% à 96 %. Les 2 départements pilotes ont montré une constance des résultats pendant 6 mois au moins. Les taux de compliance étaient significativement plus élevés dans les départements pilotes comparés aux taux des départements contrôle. Aucun changement significatif n’a été relevé dans les départements contrôle.
Ces résultats suggèrent que le monitoring continu par des observateurs visibles et un feed-back immédiat sont des clés de succès pour les programmes d’hygiène des mains.
L Johnson, S Grueber; C Schlotzhauser; E Phillips, P Bullock; J Basnett; K Hahn-Cover
American Journal of Infection Control, 42 (11) : 1146-1151.
Bien que l’hygiène des mains (HH) soit la clé pour réduire les infections associées aux soins, la compliance aux protocoles appropriés à l’HH par les personnels de soins (HCW) est relativement basse. Il s’agit d’un projet collaboratif d’amélioration de la qualité avec de multiples interventions conduit dans un hôpital universitaire de Colombie (MO) entre avril 2006 et septembre 2012. Nous avons développé un plan d’action multimodal pour augmenter la compliance à l’HH pour tout le personnel, visant 4 secteurs fondamentaux : l’éducation du staff, la responsabilité du staff, le choix et l’accessibilité du produit de désinfection pour les mains et la culture organisationnelle. La compliance à HH et les septicémies liées aux cathéters centraux (CLABSI) sont suivies comme indicateurs finaux.
Le taux d’adhésion général à l’HH est passé de 58 % en avril 2006 à 98 % en septembre 2012. Le taux d’adhésion a augmenté dans toutes les unités hospitalières et dans toutes les catégories de travailleurs de la santé ; en septembre 2012, la compliance à HH est de 96 % pour les médecins, 99 % pour le personnel de soins et 99 % pour le personnel gérant les repas. Le taux de CLABSI a diminué pendant la même période de 4,08 par 1000 jours cathéter à 0, 42 par 1000 jours cathéter.
Ce projet d’augmentation de la qualité multifactoriel a débouché sur une augmentation de la compliance à HH au niveau global de l’institution et sur une diminution significative des CLABSI.
T Powell; N Wigglesworth; N Drey; D Gould
American Journal of Infection Control, 42 (11) : 1142-1145.
Peu de recherches sont réalisées pour évaluer le nombre de personnel en prévention et contrôle de l’infection employée ou la taille et la composition optimales des équipes de contrôle de l’infection.
Les organisations hospitalières aiguës du service de santé national anglais ont été sollicitées pour fournir des informations sur le nombre de personnes employées en prévention et contrôle de l’infection ainsi que le nombre d’heures hebdomadaires que chaque spécialité de soignants dédicace à cette activité dans le cadre de la législation sur l’information libre anglaise. Nous avons examiné la relation entre la force de travail de la prévention et contrôle de l’infection, le nombre de patients hospitalisés et les données de surveillance des infections associées aux soins collectées en routine.
137 (85 %) organisations hospitalières du service national de santé ont répondu. Le nombre d’infirmières en prévention et en contrôle de l’infection s’étale de 1 à 16 par organisation. Un total de 46 (33,6 %) a répondu qu’ils ne disposaient pas de données microbiologiques, et pour 11 (8 %), l’entrée des données était erronée. Un pharmacien pour l’antibiothérapie est employé dans 107 (78,1 %) organisations. Peu d’équipes de prévention et de contrôle de l’infection signalent recevoir : un support de gestion, une place de représentation dans les comités où sont prises les décisions d’allocation des ressources ou une aide administrative.
Malgré la priorité qu’ont reçue la prévention et le contrôle de l’infection au Royaume Uni durant les 10 dernières années, beaucoup d’équipes de prévention et de contrôle de l’infection apparaissent sous dotés.
MA O Filho, AR Marra, T Pereira Magnus, R Dias Rodriguez, M Prado, T Roberto de Souza Santini; E Da Silva Victor, E Issao Ishibe, OF Pavao dos Santos; MB Edmond
American Journal of Infection Control, 42 (11) : 1188-1192, November 2014.
Le suivi de l’hygiène des mains est une part importante de l’amélioration des indicateurs de la qualité hospitalière.
L’étude prospective a été menée (observateur électronique) sur une période de 14 semaines du 3 décembre 2013 au 9 mars 2014 pour évaluer la compliance à l’hygiène des mains (HH) dans une unité de soins adulte de fin de cure. Nous avons comparé les chiffres du comptage électronique de lavage des mains avec l’application d’identification par (RFID-ZigBee ; i-Healthsys, São Carlos, Brazil) (observateur électronique) radiofréquence qui comptabilise chaque activation du distributeur de gel alcoolique à l’observation directe par utilisation de l’application i-Scrub. Pour la totalité de la période de temps de l’observation simultanée humaine et électronique, nous avons relevé que l’observateur électronique a identifié 414 épisodes HH alors que les observateurs humains en ont identifié 448. Nous avons donc trouvé 92 % (intervalle de confiance de 95 %[CI] 90%-95 %) de concordance générale (441/ 448) avec un coefficient de corrélation intra classes de 0,87 (95 %CI : 0,77-0,92).
Notre système RFID (ZigBee) montre une bonne fidélité (92 %) et est une méthode utile pour évaluer la compliance à HH.
E Lloyd-Smith, J Curtin, W Gilbert, MG Romney
American Journal of Infection Control, 42 (12) : 1303-1307, December 2014.
Dans beaucoup d’hôpitaux nord américains, les modèles opérationnels de contrôle de l’infection conventionnels peinent à donner un support suffisant au personnel de soins de terrain. L’objectif de cette étude est de décrire un championnat de contrôle de l’infection (ICC) basé sur les trouvailles des groupes à thème.
Un modèle réparti de contrôle de l’infection a été établi en plaçant des infirmières en prévention et contrôle de l’infection entraînées dans 3 hôpitaux canadiens pendant 12 mois. Ensuite, des groupes à thème ont été conduits à décrire la faisabilité générale, l’imminence ainsi que les facteurs critiques affectant la prolongation. Une estimation budgétaire du programme ICC comparé au coût de l’engagement d’une nouvelle infirmière en contrôle de l’infection a aussi été calculée.
Les participants des groupes à thème ont considéré le programme comme réalisable. Les difficultés incluaient le manque de temps et le turnover du staff. Les thèmes critiques pour une mise en place réussie d’un programme ICC incluaient la définition des rôles et objectifs de ICC, un support et des ressources adéquates pour l’ICC, l’engagement de tous les niveaux du staff, une structure flexible et une évaluation du programme. Le coût par lit du programme ICC était inférieur au coût par lit de l’engagement d’une nouvelle infirmière en contrôle de l’infection.
Nous concluons qu’un modèle de fourniture de services de prévention et de contrôle de l’infection peut être bénéficiaire quand les équipes de contrôle de l’infection disposent de trop peu de ressources, comme c’est souvent le cas. Plusieurs facteurs clé sont nécessaires pour une mise en place réussie d’un programme ICC.
R Kaur, H Razee, H Seale
Journal of Hospital Infection, 88 n(1) : 28-33, September 2014.
Environnement : Il n’existe actuellement que peu de littérature sur l’impact et la justesse des approches éducationnelles utilisées pour apprendre les concepts de l’hygiène des mains aux étudiants en sciences médicales.
Le but de l’étude est d’explorer :
1 les perspectives universitaires et les étudiants en médecine concernant l’hygiène des mains (HH) tout comme les facteurs influençant la compliance
2 les pratiques actuelles d’enseignement de l’HH dans les écoles de médecine.
Nous visons aussi à examiner les options pour de nouvelles approches d’enseignement et d’apprentissage pour améliorer la connaissance des étudiants et leur attitude vis-à-vis de HH.
Nous avons utilisé des interviews individuelles en profondeur avec les universitaires et les étudiants en médecine. Les transcriptions ont été analysées par thème.
Les participants ont ressenti que les étudiants n’accordaient pas de valeur à l’enseignement concernant l’HH et ils ne le trouvaient pas intéressant, spécialement en comparaison aux autres sujets enseignés dans le programme médical. L’utilisation du professionnel comme modèle, les tâches d’évaluation et de feed-back de la part des patients et des collègues sont des recommandations importantes de l’éducation; ces dernières peuvent être mises en place pour augmenter les attitudes des étudiants en médecine concernant l’HH et si possible leur compliance. Nous avons ainsi proposé des sessions régulières, courtes, basées sur un scénario et/ou sur des sessions pratiques sur les mains. La nécessité de changer la culture est le thème majeur pour favoriser des pratiques constantes en HH parmi les étudiants en médecine.
L’évaluation et les approches d’enseignement et d’apprentissage s’appuyant sur un scénario devraient être considérées comme une aide pour augmenter les attitudes HH parmi les étudiants en médecine. La constance de ces pratiques semble requérir le rôle de modèle et le changement de culture concernant le contrôle de l’infection.
W. Straszewicz, M.-C. Eisenring, V. Bettschart, S. Harbart, N. Troillet
Journal of Hospital Infection, 88 (1) : 40-47, September 2014.
Environnement : La surveillance est un élément essentiel de la prévention des infections de site opératoire (SSI). Peu d’études ont évalué l’effet à long terme de ces programmes. Le but de cette étude est de présenter les données d’un programme de surveillance multicentrique sur une période de 13 ans dans les régions de Suisse occidentale et méridionale.
Nous avons réalisé une surveillance avec suivi après sortie de l’hôpital en respectant les méthodes du système national américain de surveillance des infections nosocomiales (NNIS). Les taux de SSI ont été calculés pour chaque type de chirurgie surveillé, en général et par année de participation au programme. Les facteurs de risque de SSI et les effets du temps de surveillance sur les taux de SSI ont été analysés au moyen de régression logistique multiple.
Les taux globaux de SSI sont de 18,2 % après 7411 colectomies, 6,4 % après 6383 appendicectomies, 1,7 % après 9933 herniorraphies, 1,6 % après 6341 arthroplasties de la hanche et 1,3 % après 3667 arthroplasties du genou. La fréquence de SSI détectée après la sortie de l’hôpital varie de 21 % pour la colectomie et 94 % pour l’arthroplastie du genou. Les facteurs de risque indépendants pour SSI diffèrent selon les interventions. L’index de risque du NNIS est un bon prédicteur uniquement pour les SSI en cas de chirurgie gastrointestinale. En général, la technique laparoscopique était protectrice mais associée à des taux plus élevés d’infections des espaces interorganes en cas d’appendicectomie. La durée de participation au programme de surveillance n’est pas associée à une diminution du taux de SSI quelle que soit l’intervention.
Nous concluons que ces données confirment l’effet de la surveillance après sortie de l’hôpital sur les taux de SSI et l’effet protecteur de la laparoscopie. Il serait nécessaire de mettre au point des méthodes alternatives d’ajustement de case-mix. Par opposition à d’autres programmes européens, nous n’avons pas relevé d’impact positif de la durée de la surveillance sur les taux de SSI.
JD Howard, C Jowett, J Faoagali, B McKenzie
Journal of Hospital Infection, 88 (2) : 78-83, October 2014.
Environnement : Plusieurs études ont montré que la friction des mains avec une solution d’alcool/chlorhexidine produit une décontamination microbienne équivalente à une désinfection chirurgicale traditionnelle utilisant la chlorhexidine aqueuse. Cependant, les auteurs croient que ces études présentent des points faibles méthodologiques qui limitent leur application à l’environnement du quartier opératoire. Ainsi, nous avons développé une méthode pour comparer les produits dans un environnement quotidien de quartier opératoire en utilisant le personnel au travail du quartier opératoire.
L’objectif de l’étude est de déterminer si la friction alcool/chlorhexidine est ou non aussi efficace que l’utilisation de la friction classique en utilisant une nouvelle méthode.
Nous avons récolté les données de comptage bactérien de la ligne de base chez 20 anesthésistes en utilisant la méthode du «jus de gant». Successivement, avec un change de gants stériles, une main était frictionnée pendant 3 minutes avec une solution aqueuse de chlorhexidine à 4 % et l’autre main était frictionnée pendant 60 secondes avec une solution alcool isopropylique 70 % / chlohexidine 0,5 %. Le comptage bactérien résiduel était collecté pour chaque main après 30 min. en utilisant la méthode du «jus de gant». Les comptages ont été transformés en valeurs log10 pour comparer les comptages de la ligne de base et ceux des mains droite et gauche et l’efficacité de traitement entre les groupes.
La moyenne (+/- la déviation standard [SD]) des comptages bactériens au moment de la ligne de base sont de (log 10) 4,42 +/- 0,81 pour la main gauche et 4,64 +/- 0,60 pour la main droite (P>0,05). La réduction moyenne (+/- SD) à partir de la ligne de base est de (log10) 1,45 +/- 0,50 pour la chlorhexidine à 4 % et 2,01 +/- 0,98 pour l’alcool/chlorhexidine (P>0,05).
Nous concluons que la friction à l’alcool/chlorhexidine est aussi efficace qu’une friction traditionnelle après 30 minutes; cette étude se distingue des travaux précédents car elle a eu lieu dans une population d’anesthésistes au travail dans leur environnement. La méthode MCKenzie permet de réaliser la ligne de base et les évaluations de l’étude en même temps sur le même individu. Chaque sujet est son propre contrôle. Cette méthode offre une voie clinique plus pertinente pour comparer les solutions désinfectantes aux méthodes standard.
SJ Storey, G Fitzgerald, G Moore, E Knights, S Atkinson, S Smith, O Freeman, P Cryer, APR. Wilson
Journal of Hospital Infection, 88 nr (2) : 84-88, October 2014.
Environnement : La compliance à l’hygiène des mains est traditionnellement suivie par des méthodes visuelles qui permettent des biais et sont très limitées dans le temps. Un suivi automatique peut être plus efficace pour le contrôle de l’infection ainsi que pour le management de la performance.
L’objectif de l’étude est d’établir la justesse et l’acceptabilité d’un système automatique de monitoring de contact pour l’hygiène des mains.
L’équipement de monitoring a été installé pour 55 lits dans 3 unités et incluait des badges d’identification modifiés, des fournitures au lit, des éviers et des dispensateurs de gel. Les badges sont en contact épidermique rapproché (à travers l’uniforme) et peuvent détecter les vapeurs d’alcool. Tous les appareils ont été reliés par wi-fi. Un système de feu de signalisation sur le badge donne un feedback immédiat au personnel et au patient sur le statut de l’hygiène des mains du membre du personnel qui approche le patient. La compliance est inscrite automatiquement. Après une période de feedback immédiat, aucun feedback n’a été fourni pendant 2 semaines. Ensuite, un feedback a été donné en utilisant des feux rouges et verts pendant 10 jours, suivi par un feedback rétrospectif à l’unité de soins. L’hygiène des mains a été vérifiée indépendamment par un observateur.
La compliance à l’hygiène des mains a augmenté de 21 % sur 97 opportunités à 66 % sur 197 opportunités pendant le feedback actif immédiat. La compliance a diminué quand le feedback a été donné rétrospectivement à l’unité. 6 personnes (26 %) ont refusé de porter le badge disant que c’était trop lourd ou qu’ils n’étaient pas présents dans l’unité pendant toute la journée. Seulement 3 patients sur 30 ont déclaré qu’ils interrogeraient le personnel qui n’aurait pas réalisé l’hygiène des mains.
Nous concluons qu’un monitoring de contact avec feedback immédiat est efficace pour augmenter la compliance à l’hygiène des mains mais qu’un feedback donné rétrospectivement ne prévient pas une diminution de la compliance.
JD Rutter, K Angiulo, DR Macinga
Journal of Hospital Infection, 88 (2) : 113-115, October 2014.
L’activité résiduelle du gluconate de chlorhexidine (CHG) a été évaluée en traitant les mains avec CHG et puis en touchant des Staphylococcus aureus séchés sur des disques d’acier inoxydable. Par cette méthode, nous n’avons pas observé de diminution de bactéries jusqu’à 15 minutes suggérant que CHG n’offre pas de protection contre la contamination par des germes de la flore transitoire dans la pratique clinique.
K Page; AG Barnett, M Campbell; D Brain, E Martin, N Fulop, N Graves
AJournal of Hospital Infection, 88 (3 ) : 141-148, November 2014.
L’initiative nationale australienne hygiène des mains (NHHI) est un programme majeur de sécurité du patient coordonné par hygiène des mains Australie (HHA) et financé par la Commission australienne pour la sécurité et la qualité dans les soins de santé. Le coût annuel de fonctionnement de ce programme doit être compris pour connaître le rapport coût-efficacité de la décision de poursuivre ce programme en tant que partie des services de santé. L’objectif est d’estimer le coût annuel de fonctionnement du programme NHHI ; le coût de démarrage est exclu.
Une perspective pour ces services de santé a été adoptée pour le coût et les données collectées dans les 50 plus grands hôpitaux publics australiens qui ont participé à l’initiative, couvrant tous les états et territoires. Les coûts de HHA, les coûts afférents aux groupes de prévention de l’infection au niveau national, les coûts supportés par chaque hôpital aigu et les coûts additionnels pour le produit alcoolique de désinfection des mains ont été tous inclus.
Le programme coûte 5,56 millions $ australien chaque année (5,76 millions$ US ; 3,63 millions £). La plupart des coûts est imputée au niveau hospitalier (65 %) et provient du temps pris pour auditer la compliance à l’hygiène des mains et pour réaliser l’éducation et l’exercice. En moyenne, chaque infirmière en contrôle de l’infection passe 5 heures par semaine pour le programme NHHI et leur coût annuel pour l’hôpital est d’approximativement de 120.000 $ AU en 2012 (124.000 $ US ; 78.000 £).
Une bonne estimation des coûts totaux de ce programme est fondamental pour comprendre le ratio coût-efficacité de la mise en place du NHHI. Cet article propose des méthodes transparentes de calcul de coût et les résultats présentent des doutes.

1 Exposé, Semaine des infirmières de la NVKVV, Journée d’étude Hygiène hospitalière, 24/03/2014, Ostende
Chaque année en Belgique, plus de 125.500 patients sont confrontés à une infection associée aux soins. Ce problème est évitable en grande partie grâce à une bonne compliance à l’hygiène des mains. La clinique Saint-Jean de Bruxelles a sensibilisé le maximum de prestataires de soins durant la 5e campagne nationale de l’hygiène des mains en menant une stratégie ciblée (plutôt qu’une campagne globale pour tout l’hôpital) avec le but d’atteindre une compliance à l’hygiène des mains de plus de 65%. Cette approche ciblée a été comparée à l’approche globale utilisée lors de la précédente campagne.
Méthodologie : Une stratégie ciblée pour chaque service plutôt qu’une campagne globale pour tout l’hôpital comme les années précédentes. Les outils nécessaires à l’organisation d’une bonne campagne de sensibilisation sont disponibles.
Afin d’évaluer la compliance à l’hygiène des mains, une affiche a été conçue pour chaque service, reprenant un bref feed-back. Les trois meilleurs services ont en outre reçu un prix institutionnel.
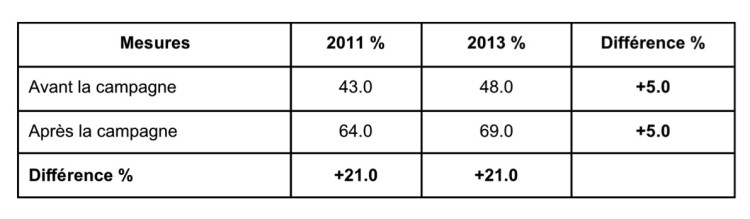
Résultats : Lors de l’approche ciblée, davantage de membres du personnel ont participé à la campagne de sensibilisation (367 (2013) vs. 237 membres du personnel (2011)). On observe une évolution positive (69% (2013) vs. 64% (2011)) de respect de l’hygiène des mains, mais la différence entre l’avant et l’après campagne 2011 et 2013 est identique (+ 21.00%).
Discussion : Indépendamment de l’efficacité des stratégies, certains éléments sont susceptibles d’influencer le résultat : le nombre de services participants, le nombre d’observateurs et leur manière de travailler, le nombre de nouveaux membres du personnel qui sont engagés après la campagne de sensibilisation et au moment des mesurages.
Conclusion : Les deux stratégies (stratégie ciblée et approche globale) ont prouvé leur efficacité, mais chaque stratégie a ses avantages et ses inconvénients. La campagne de sensibilisation n’est pas la seule à être importante, le feed-back a également un rôle essentiel à jouer dans la campagne nationale suivante pour l’hygiène des mains.
Chaque année, en Belgique, plus de 125.500 patients sont confrontés à une infection nosocomiale associée aux soins durant leur séjour à l’hôpital et 2.625 en décèdent. Cela occasionnre une hospitalisation plus longue et des coûts supplémentaires. [2]
Pour éviter toute transmission de microorganismes entre les patients, les professionnels de la santé et l’environnement hospitalier, le respect de l’hygiène des mains est primordiale. Avec le soutien de la «Belgian Antibiotic Policy Coordination Committee” (BAPCOC) par le biais de la Plateforme fédérale pour l’hygiène hospitalière et en collaboration avec l’Institut Scientifique de Santé Publique, de l’ Association Belge des Infirmiers en Hygiène Hospitalière (ABIHH), de la “Belgian Infection Control Society” (BICS) et de la “Nationaal Verbond van Katholieke Vlaamse Verpleegkundigen en Vroedvrouwen» (NVKVV) BAPCOC l’Institut Scientifique de Santé Publique, l’ABIHH, le BICS et la NVKVV, le Service public fédéral Santé publique, Sécurité et Environnement organise depuis 2005 les campagnes nationales de promotion de l’hygiène des mains dans les hôpitaux belges. [1]
La 5e campagne nationale pour l’hygiène des mains a débuté 2013 et notre hôpital y a participé avec beaucoup d’enthousiasme. Comme la campagne de 2011 avait été menée de manière globale pour tout l’hôpital, une approche ciblée a été préférée en 2013 afin d’avoir l’opportunité de comparer l’efficacité de ces deux stratégies. Notre objectif était de sensibiliser un maximum de prestataires de soins au respect des indications d’hygiène des mains et d’arriver à un respect de l’hygiène des mains de plus de 65%.
Programme
Le programme de la 5e campagne relative à l’hygiène des mains se compose de trois parties :
oMesures avant la campagne : 15/01/2013 – 15/02/2013 lorsque les opportunités ont été évaluées par l’infirmier-hygiéniste hospitalier, les coordinateurs de soins et les infirmiers de référence en hygiène hospitalière dans leur propre service.
oCampagne de sensibilisation par l’infirmier-hygiéniste hospitalier : 01/03/2012 – 31/03/2012
oEvaluation après la campagne : 15/04/13 – 15/05/13 lorsque les opportunités ont été évaluées par l’infirmier-hygiéniste hospitalier, les coordinateurs de soins et les infirmiers de référence en hygiène hospitalière.
Tous les observateurs ont suivi une formation pour pouvoir évaluer de manière adéquate les opportunités.
Stratégie
La clinique Saint-Jean a opté pour une stratégie ciblée. L’l’infirmier-hygiéniste hospitalier allait organiser une ou plusieurs séances de formation dans les services choisis . Une lettre a été envoyée à tous les infirmiers principaux leur demandant de transmettre différentes données, avec pour objectif de planifier une formation sur l’hygiène des mains durant la période de la campagne de sensibilisation. Cette formation devrait durer entre 30 à 45 minutes (en ce compris les questions-réponses). Les thèmes suivants ont été proposés :
oIndications pour l’hygiène des mains
o Exigences de base
-Photos avec empreinte des bijoux colonisés
-Pratique : empreinte d’un bijou d’un membre du personnel du service envoyée au labo et ensuite une photo du résultat a été prise et remise au service concerné.
oExercices pratiques sur le lieu de travail
oTests d’hygiène des mains (avec lampe UV)
oQuiz (communication du mot de passe)
Outre la stratégie ciblée, un pop-up a été placé sur l’intranet durant la campagne de sensibilisation : des microorganismes jaunes qui se trouvent sous une montre et une bague apparaissent à chaque ouverture du site (illustration I).
Matériel
Les moyens suivants ont été utilisés pour donner la formation :
o Un ordinateur portable pour permettre aux membres du personnel de se désinfecter les mains avec une solution alcoolisée fluorescente en même temps que le clip vidéo de la campagne nationale d’hygiène des mains (30 secondes)
o Un testeur UV pour contrôler les mains après application de la technique
o Des boîtes de pétri et des gants stériles pour réaliser une empreinte des bijoux
o Photos de l’empreinte des bijoux dans les boîtes de pétri.
o Échantillons de solutions hydro-alcoolisées et crèmes pour les mains
o Affiches de la campagne
Évaluation
Afin d’évaluer les « bonnes pratiques » du respect de l’hygiène des mains, une affiche a été conçue pour chaque service, reprenant un bref feed-back. Les trois meilleurs services ont en outre reçu un prix institutionnel.
Vingt-quatre services ont été soumis à des mesures d’observation menées par les 30 mêmes observateurs (un à deux par section). Un service n’a plus participé aux mesures post campagne par manque d’opportunités et de temps. Plus de la moitié des opportunités observées étaient des indications effectuées par des infirmiers (tableau 1).
Tableau I : Nombre d’opportunités observées (n) par groupe professionnel
Campagne de sensibilisation
Au cours de la campagne de sensibilisation, 31 séances ont eu lieu dans les services, auxquelles 367 membres du personnel ont participé (moyenne : 12 personnes par séance). Au cours de la 4ème campagne sur l’hygiène des mains, 18 séances ont été organisées dans une grande salle de Saint-Jean (période : 14 février au 15 mars 2011), d’une durée de 1h15, auxquelles 237 membres du personnel ont participé (moyenne : 13 personnes par séance). Cent trente personnes de plus ont participé à la 5e campagne de sensibilisation (1,5 fois de plus) qu’en 2011. A souligner que le personnel d’entretien a été davantage impliqué lors de la campagne de sensibilisation en 2013 que lors de la campagne précédente (tableau II).
Tableau II: Nombre de membres du personnel participants par groupe professionnel (2011 – 2013)
Respect de l’hygiène des mains
Les résultats concernant le respect de l’hygiène des mains montrent pour les deux années une différence de 21 % entre les mesures avant et après campagne (tableau III). Par rapport à la campagne précédente, le respect de l’hygiène des mains a augmenté de 5% durant la 5e campagne de sensibilisation à l’hygiène des mains.
Tableau III : Respect de l’hygiène des mains en 2011 et 2013 (mesurages avant et après campagne)
Respect de l’hygiène des mains par groupe professionnel
Dans le tableau IV, les résultats du respect de l’hygiène des mains sont renseignés par groupe professionnel. Le respect de l’hygiène des mains s’est amélioré dans chaque groupe professionnel durant la 5e campagne par rapport à la précédente (2011). Si on compare les mesures avant et après campagne (23%) pour les deux années au sein des infirmiers, on constate qu’il n’y a pas de différence en termes d’augmentation. On remarque une augmentation plus importante chez les médecins (+8,0%), les kinésithérapeutes (+24,0%) et les autres (+10,0%). Chez les prestataires de soins, l’augmentation du respect de l’hygiène de mains entre les mesures avant et les mesures après campagne est presque 50% moins importante qu’en 2011 (7,5%).
Tableau IV : Respect de l’hygiène des mains par groupe professionnel (mesure avant et après campagne 2011 et 2013)
• Port de bijoux
La majorité des personnes observées qui portaient des bijoux étaient recensées parmi les infirmiers (>50%), alors qu’on en note le moins chez les kinésithérapeutes (<4%) (tableau V).
Comparativement au niveau national, les membres du personnel de la Clinique Saint-Jean portent plus de bijoux, mais la différence entre les mesurages avant et après campagne est plus importante à Saint-Jean (tableau VI).
Tableau V : Nombre de personnes observées pour les exigences de base en matière d’hygiène des mains par groupe professionnel 2013
Tableau VI : Pourcentage des membres du personnel à porter des bijoux à la Clinique Saint-Jean et au niveau national (mesures avant et après campagne 2011 et 2013)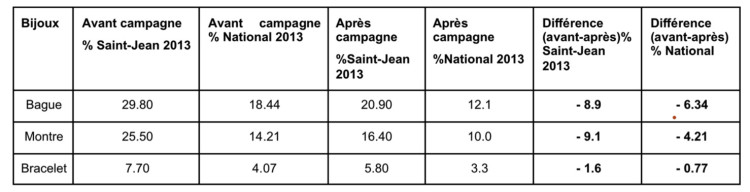
Feed-back des résultats concernant l’hygiène des mains.
Outre le mesurage du respect de l’hygiène des mains, il est essentiel que les membres du personnel reçoivent le feed-back nécessaire. C’est pourquoi une affiche a été conçue en format A3, reprenant l’information pertinente (illustration II) :
o Sur l’affiche au format A3, les résultats du respect de l’hygiène des mains sont indiqués en % avant et après campagne de sensibilisation dans le service concerné. Dans les cinq indications d’hygiène des mains, c’est surtout la désinfection des mains avec une solution hydro-alcoolisée qui est recommandée, plutôt que le lavage des mains à l’eau et au savon.
La petite goutte indique le pourcentage de respect de l’hygiène hospitalière où les mains ont été désinfectées avec une solution hydro-alcoolisée ou lavées à l’eau et au savon (alcool + savon). La grande goutte indique le pourcentage de respect d’hygiène des mains où les mains ont été désinfectées avec une solution hydro-alcoolisée
– Le graphique avec les 5 indications avant et après campagne dans leur propre service
– Le graphique relatif au port de bijoux avant et après campagne dans leur propre service
– Un feed-back de 10 minutes a été donné pour chaque service.
Les trois meilleurs services ont reçu un prix institutionnel sous forme d’affiche A4 illustrant une médaille d’or, d’argent ou de bronze (illustration III).
Pour sensibiliser les membres du personnel au cours de la 5e campagne nationale relative à l’hygiène des mains, on a opté pour une approche ciblée dans les services plutôt que pour une campagne globale pour tout l’hôpital comme précédemment.
Le tableau 3 indique que la différence entre le respect de l’hygiène des mains avant et après campagne est similaire pour 2011 et 2013 (+21,0%). On peut en conclure que les deux approches sont efficaces.
Les deux stratégies ont donc prouvé leur utilité, mais plusieurs facteurs d’influence doivent être pris en compte.
Tout d’abord, plus de services ont participé en 2013 qu’en 2011 (24 contre 18). Les services qui avaient déjà participé connaissent le fonctionnement des horaires d’observation, le personnel est donc plus alerte quand il voit les observateurs. Ils ont en outre déjà reçu un feed-back de la campagne précédente, ce qui va influencer favorablement leur score. On peut également noter qu’un service n’a plus participé au mesurage après-campagne, ce qui influence aussi le résultat.
Lors de la campagne précédente, moins d’observateurs ont marqué des points. Cela pourrait avoir un impact sur le résultat final. Tous les infirmiers référents en hygiène hospitalière ont marqué des points dans leur propre service, ce qui pourrait rendre un observateur plus discret ou sévère que l’autre.
Les mesurages d’observation sont des enregistrements ponctuels. Cela signifie qu’en cas de coup de feu dans le service, le respect de l’hygiène des mains des professionnels de la santé peut diminuer. Durant les mesurages d’observation, la pression en termes de temps est inconnue pour les deux campagnes.
Même si les deux stratégies ont prouvé leur efficacité, on peut se demander pourquoi certains groupes professionnels (kinésithérapeutes, médecins) obtiennent un score élevé alors que ces groupes n’ont pas participé à la formation sur l’hygiène des mains (tableau 4).
Explication possible ; le peu d’opportunités qu’ont les kinésithérapeutes, ce qui donne une différence plus importante entre les mesurages avant et après campagnes que chez un autre groupe professionnel.
Après la clôture de la 4e campagne nationale d’hygiène des mains, les médecins ont reçu une formation et un feed-back de la part du médecin-hygiéniste hospitalier. Il semblerait que cela ait porté ses fruits.
Pour prévenir les infections liées aux soins, la sensibilisation des professionnels de la santé à appliquer une hygiène correcte des mains constitue un réel défi. L’efficacité supérieure de l’une ou l’autre stratégie dépend de plusieurs facteurs.
L’infirmier-hygiéniste hospitalier peut opter pour une campagne globale pour tout l’hôpital ou une sensibilisation ciblée pour le service visé.
Les avantages d’une campagne globale est de devoir organiser moins de séances et de pouvoir parler plus longtemps. Cela prend vraisemblablement moins de temps à l’orateur-même vu qu’il ne doit pas se déplacer dans les services respectifs. On pourrait noter comme désavantages le fait que les membres du personnel se retrouvent ailleurs, dans un environnement « étranger », avec des membres du personnel qu’ils ne connaissent pas, ce qui pourrait les dissuader de poser d’éventuelles questions. Souvent, la concentration des membres du personnel baisse car la durée de formation est plus longue (1h15) que celle d’une approche ciblée (45min. maximum).
Une stratégie ciblée offre comme avantages d’offrir une atmosphère plus famiilale Tout le monde se connait et on est plus disposé à poser des questions. Le lien est plus étroit entre l’orateur et les membres du personnel. En revanche, cela requiert plus de temps pour l’organisation, en tenant compte de la disponibilité des services, de manière à ne pas être dérangé durant la formation.
Enfin, il est important de présenter et discuter les résultats au service concerné, de manière à lui permettre d’arriver à un meilleur respect de l’hygiène des mains.
Institut scientifique de santé publique (ISP WIV), Résultats de la 5ème campagne nationale pour la promotion de l’hygiène des mains dans les hôpitaux 2013
Centre fédéral d’expertise des soins de santé « Les infections nosocomiales en Belgique, volet 2: impact sur la mortalité et sur les coûts ». https://kce.fgov.be/sites/default/files/page_documents/d20091027302.pdf 2009

1 Exposé, Semaine des infirmières de la NVKVV, Journée d’étude Hygiène hospitalière, 24/03/2014, Ostende
Dans leur volonté d’améliorer continuellement les processus et résultats de soins, de plus en plus d’hôpitaux se font évaluer par des organismes externes indépendants afin de déterminer si leur établissement satisfait à une série d’exigences minimales prédéfinies, appelées standards ou normes. Dans notre pays aussi, les hôpitaux sont activement encouragés à entrer dans un trajet d’agrément. En Flandre, cela fait partie du nouveau modèle de surveillance mis en place en 2013 dans les hôpitaux généraux, catégoriels et universitaires1. L’inspection des soins se concentre surtout sur la surveillance du respect, à savoir l’évaluation concrète de la qualité des soins sur le lieu de travail. On cible ici les trajets de soins, qu’un groupe de patients bien déterminé, (médecine interne, de chirurgie ou de gériatrie) doit suivre dans un hôpital. Il y a ensuite aussi la surveillance du système, qui comprend l’audit des systèmes de garantie de la qualité dans tout l’hôpital. Les autorités flamandes y voient un rôle à jouer pour les instances d’agrément externes telles que l’instance américaine Joint Commission International (JCI) ainsi que l’instance néerlandaise Instituut voor Accreditatie in de Zorg (NIAZ). Contrairement à la JCI qui est active dans plus de 50 pays, le NIAZ ne s’occupe que de l’agrément d’établissements de soins en Hollande et en Flandre.
NIAZ a été créé en 1998, avec pour mission d’élaborer des normes de qualité et d’en évaluer l’application dans différents types d’établissements de soins. Une bonne évaluation donne lieu à l’attribution de l’agrément à l’établissement de soins. Les hôpitaux aigus ne sont pas les seuls à pouvoir s’enregistrer auprès du NIAZ pour entamer un trajet d’agrément : les hôpitaux spécialisés en maladies chroniques, les instituts psychiatriques, les centres de dialyse et les centres de santé de première ligne y sont également invités. Chez nous, le Jessa Ziekenhuis d’Hasselt est le seul hôpital déjà agréé par NIAZ : une première fois en 2008 et une seconde fois en 2012. Aujourd’hui, 33 établissements flamands de soins se sont enregistrés auprès du NIAZ. Il s’agit principalement d’hôpitaux aigus (dont l’UZ de Gand, qui est le seul hôpital universitaire dans le lot), mais aussi de quelques instituts psychiatriques et de centres de revalidation.2
Il y a peu de temps encore, NIAZ élaborait lui-même les cadres de normes de qualité pour les établissements de soins, les ‘Kwaliteitsnorm Zorginstelling’ (KZi). La dernière version, ‘KZi 2.4’ (du 2 septembre 2013) est, à l’instar des versions précédentes, disponible librement sur le site internet de NIAZ3. Conformément au modèle EFQM, les normes KZi d’origine sont subdivisées en normes relatives aux aspects organisationnels ou conditions annexes de l’établissement de soins d’une part et aux résultats d’autre part. Les normes organisationnelles étaient bien élaborées par le NIAZ, en revanche les normes orientées résultats doivent encore être davantage développées et étendues. Plutôt que de le faire lui-même, le NIAZ a conclu un accord en 2013 avec Agrément Canada International (ACI), lui permettant de reprendre le système canadien de normes, appelé QMentum. Cela a donné lieu à un nouveau cadre de normes, ledit KZi 3.0 ou NIAZ-QMentum. Depuis, ces normes ont été traduites et adaptées au système hollandais et flamand par NIAZ et ne sont disponibles qu’aux hôpitaux enregistrés par le biais du site internet. Les deux systèmes (KZi 2.4 et KZi 3.0) cohabiteront encore 3 années, mais ensuite NIAZ passera définitivement à Qmentum. C’est pour cette raison que dorénavant, on ne parlera plus que de NIAZ-Qmentum. Tant KZi 2.4 que KZi 3.0 accordent beaucoup d’importance à l’auto-évaluation (self assessment), ce qui n’était pas le cas pour JCI. Un tableau comparatif des 3 systèmes (NIAZ KZi 2.4, KZi 3.0 et JCI) peut être consulté sur le site internet de NIAZ4.
Normes
Qmentum comprend 272 normes différentes, réparties en 20 chapitres, qui ont été traduites en néerlandais lors de leur reprise par le NIAZ. Les 4 premiers chapitres sont des sujets importants qui méritent l’attention de l’établissement dans son ensemble. Outre « la gouvernance », « la direction » et « la gestion des médicaments », il y a également le 4e thème « prévention et contrôle des infections » (PCI). Les autres chapitres comprennent des normes qui s’appliquent chaque fois à un service bien précis, comme par exemple le service de chirurgie, d’oncologie ou d’obstétrique. Tous ces chapitres reprennent également les thèmes qui tournent autour de la sécurité du patient, comme la sécurité chirurgicale, la prévention des chutes, l’identification des patients, la politique en matière de médicaments et la prévention des infections, mais aussi d’autres sujets tels que la gestion des compétences, le traitement des plaintes, le dossier du patient et la participation des patients.
La norme décrit à chaque fois ce qu’il faut réaliser et est accompagnée de critères qui indiquent comment procéder. Au total, il y en a plus de 2.000. Chaque norme peut être accompagnée d’une directive générale (guideline). Celle-ci a également été traduite en néerlandais et le NIAZ a, pour certaines normes, encore ajouté une directive spécifique faisant référence à la législation et réglementation pertinente dans le contexte flamand ou hollandais. Il convient d’accorder une attention particulière aux pratiques organisationnelles requises (POR), des pratiques essentielles que doivent appliquer les établissements pour améliorer la sécurité des patients/clients et minimiser les risques. Il y a aussi des normes à priorité élevée (high priority standards) qui concernent la sécurité, l’éthique, la gestion du risque et l’amélioration de la qualité. Le thème de la prévention et du contrôle des infections est abordé par 14 normes, avec un total de 103 critères à respecter. L’hygiène des mains et des protocoles et pratiques d’injection efficaces constituent les 2 POR. Ces POR sont également accompagnées de tests de conformité (tests of compliance), visant à vérifier le respect de la norme. Pour l’hygiène des mains, il s’agit par exemple de la mise à disposition de solution hydro-alcooliques sur les lieux de soins directs aux patients (au maximum à 1 m du lieu du soin selon l’OMS), la présence de rappels sur le lieu de travail et l’organisation de formations sur la technique d’hygiène des mains.
On distingue 3 niveaux d’agrément : ‘Or’, ‘Platine’ et ‘Diamant’, tant pour chaque norme/chaque critère que pour l’ensemble de l’établissement de soins. La majorité des établissements de soins ont à la base l’ambition d’obtenir le niveau d’agrément Or, mais le but est qu’au terme du cycle d’agrément, on tente d’accéder à chaque fois à un niveau supérieur de qualité. Pour obtenir le niveau d’agrément Or, il faut satisfaire aux 3 exigences suivantes : 1) obtenir un score de 100% pour les POR ; 2) obtenir un score d’au moins 90% pour les normes à priorité élevée et 3) satisfaire à aux moins 81% des critères Or.
Un cycle d’agrément de NIAZ-Qmentum dure 4 ans et doit être considéré comme un cycle d’amélioration de la qualité ou cycle PDCA (plan – do – check- act : planifier – faire – vérifier – agir), comme proposé également en figure 1. Dans la phase préparatoire, les formations sont prévues par le NIAZ lui-même, ou par des bureaux-conseils comme Kerteza en Flandre. A l’UZ de Gand, par exemple, on a commencé à attribuer toutes les normes destinées à l’hôpital globalement et celles destinées à des services spécifiques à divers responsables (ex. la direction, la cellule qualité, la pharmacie, l’équipe d’hygiène hospitalière). Ceux-ci endossent la responsabilité finale. Ils doivent notamment veiller à ce qu’il y ait une politique retranscrite (ex. sous forme de note politique, procédure ou protocole) et qu’elle soit mise en pratique là où cela s’impose.
Le trajet d’agrément se déroule selon les 4 phases suivantes :
1. L’établissement effectue une auto-évaluation au niveau de l’hôpital dans sa globalité à l’aide de formulaires électroniques. Un rapport est immédiatement généré avec les points d’attention (d’urgence) et d’amélioration.
2. Les équipes d’action s’attaquent au plan d’action qui suit l’auto-évaluation.
3. Des audits internes ont lieu.
4. L’audit externe a lieu.
Les étapes 1 à 3 comprise sont effectuées par des collaborateurs de l’hôpital, ca qui contribue largement à l’accroissement de l’implication des collaborateurs.
Fig. 1 Déroulement d’un cycle d’agrément (PDCA) de NIAZ-Qmentum
Pour pouvoir affiner davantage le système Qmentum, le NIAZ teste tous les ensembles de normes en même temps dans des audits pilotes prévus durant le 2e semestre 2015. En Flandre, l’hôpital pilote est l’UZ de Gand. Les résultats de ces audits pilotes constituent les fondements définitifs pour les audits que fera le NIAZ à partir de fin 2015-début 2016 sur base de Qmentum.
Comme déjà mentionné plus haut, la PCI constitue l’un des 4 thèmes importants pour l’hôpital dans son ensemble, et on retrouve d’autres normes de PCI également dans les chapitres
« Blocs opératoires », « Service d’urgence », « Soins ambulatoires », « Obstétrique », « Imagerie diagnostique » et « Retraitement et stérilisation des appareils médicaux réutilisables ».
On commencera de préférence par faire l’inventaire du chapitre PCI qui reprend 14 normes (Tableau 1) et 103 critères, en ce compris les 2 POR (hygiène des mains et protocoles et pratiques d’injection surs).
Tableau 1. Aperçu des thèmes des normes, du numéro et du descriptif des 14 normes et du nombre de normes (normes OR entre parenthèses) relatives à la prévention et au contrôle des infections (PCI)
Si c’est un niveau d’agrément Or qui est visé, il faut donner priorité aux 53 critères PCI Or. Dans la plupart des établissements, toutes les normes PCI ne sont pas du ressort direct de l’équipe d’HH mais sont notamment attribuées à la direction, la pharmacie, le service infrastructure, le service interne de prévention, les services de catering et de nettoyage. Bien sûr, l’équipe d’hygiène hospitalière doit encore surveiller certains aspects spécifiques. Cette mission sera donc répartie différemment en fonction de l’organisation de chaque hôpital. Dans les 19 autres chapitres, il y a encore 5 normes et 50 critères qui concernent la PCI ; il s’agit généralement des mêmes normes que dans le chapitre PCI, mais adaptées au service spécifique.
Comme déjà mentionné plus haut, le NIAZ a encore ajouté une directive aux normes, là où cela s’avérait pertinent, pour mieux coller au contexte flamand. Elle concerne notamment la référence à l’AR du 26/04/20075, aux avis du Conseil Supérieur de la Santé6, au programme de surveillance du NSIH7, aux indicateurs de qualité de l’ISP en matière d’hygiène hospitalière pour les hôpitaux aigus8, à l’arrêté Légionella9, aux directives de lutte contre les maladies infectieuses en Flandre10 et à l’obligation de déclarer les maladies infectieuses11, au cadre d’exigences pour les clients en chirurgie12 et en médecine interne13, aux directives et exigences plus familières pour les équipes opérationnelles d’hygiène hospitalière.
Comme on peut en déduire des thèmes (tableau 1), les aspects analysés sous la loupe font majoritairement partie des missions-clés de l’équipe (et du comité) d’hygiène hospitalière comme le décrit l’A.R. 26/04/20075. Ainsi, la norme 1 concerne par exemple la surveillance ou le monitorage des tendances des infections, une activité importante qui permet d’évaluer l’efficacité du programme de prévention et de contrôle des infections. En outre, on accorde la même attention pour la prévention des infections horizontale que verticale. On entend par prévention horizontale des infections les interventions non spécifiques au pathogène qui visent à prévenir la transmission de tout microorganisme, indépendamment de l’antibiogramme ou de la virulence. On y retrouve les précautions standard telles que l’hygiène des mains, largement abordée dans la norme 6, mais aussi l’élimination de réservoirs microbiens dans l’environnement. Les normes 8 et 10 jusqu’à 13 inclue concernent le nettoyage, la désinfection (et la stérilisation) de l’environnement physique, du linge, des instruments et des appareils (comme les endoscopes). D’autre part, on a la prévention verticale des infections qui se concentre sur des microorganismes spécifiques, pertinents d’un point de vue épidémiologique, comme les SARM et EPC. Celle-ci reprend la détection active et l’isolement, et donc aussi la recherche active et le contrôle des émergences d’épidémies. Ces derniers sont l’objet des normes 9 et 14. Il y a ensuite les normes plus conformes à la politique, qui exigent que le programme PCI d’une organisation puisse être renforcé grâce à la formation d’un réseau avec d’autres organisations et la société (norme 1), que le programme PCI se base sur une étude factuelle et des informations sur les meilleures pratiques (best practices) (norme 3) et que des stratégies et des procédures soient élaborées et régulièrement actualisées (norme 4). Enfin, une grande attention est accordée à la formation des collaborateurs (norme 5) et à la communication avec les patients (appelés aussi clients dans les normes) et leur famille (norme 7).
Ensuite, une fiche projet est rédigée par le propriétaire de la norme pour chaque norme et pour chaque critère, décrivant la situation actuelle et la situation souhaitée. Un plan d’action progressif doit clarifier comment un écart éventuel peut être fermé et quels éléments mesurables ou indicateurs peuvent être utilisés pour évaluer le respect de la norme/du critère.
A l’UZ de Gand, on avait déjà entamé le trajet préparatoire pour NIAZ KZi 2.3 (le prédécesseur de KZi 2.4) lorsqu’on a appris que le NIAZ allait reprendre le cadre de normes de Qmentum. Au départ, on avait le sentiment que Qmentum serait une mission bien plus lourde, du fait qu’elle comprend bien plus de normes et de critères. Mais à y regarder de plus près, le contenu des thèmes est en grande partie similaire (ex. directives visant à prévenir les infections nosocomiales, relatives au nettoyage, aux audits, à la qualité de l’air et de l’eau…) et les normes et critères Qmentum sont plus concrets, ce qui rend les choses plus claires que prévu pour l’établissement. Sur ce plan, NIAZ Qmentum ressemble donc plus à JCI, alors que les anciennes normes NIAZ (KZi 2.3 ou 2.4) étaient souvent plus vagues. De même, les références à la législation et aux réglementations belges et flamandes dont question plus haut, qui ont été rajoutées à certaines normes Qmentum, sont particulièrement utiles pour les responsables de normes qui doivent les transposer dans la pratique. Une différence majeure entre JCI et NIAZ Qmentum, c’est que JCI n’utilise qu’un seul niveau d’agrément, tandis que NIAZ en a 3, à savoir Or, Platine et Diamant. L’avantage est qu’un établissement peut commencer avec les normes Or, qui ont trait aux structures et processus de base autour des éléments fondamentaux d’amélioration de la sécurité et de la qualité. Petit à petit, on peut placer la barre plus haut et tenter d’obtenir le niveau d’agrément suivant. Pour la norme 13 relative au retraitement des endoscopes, cela signifie par exemple qu’on doit donner la priorité aux normes Or, comme la formation des collaborateurs (norme 13.1), le contrôle des dégâts, en ce compris le test de fuite (norme 13.6), une procédure pour le nettoyage manuel à l’eau et au détergent (norme 13.7) et un nettoyage quotidien des espaces de retraitement. Ce n’est que dans un cycle d’agrément suivant que des normes Platine, comme les espaces de travail séparés pour le nettoyage, la désinfection et le stockage (norme 13.3) et un système de traçabilité totale (normes 13.12 et 13.13) doivent être réalisées.
Bien que les normes Qmentum soient bien plus concrètes comparativement aux normes NIAZ précédentes, elles ne décrivent souvent pas en détail, à part les POR, ce à quoi il faut précisément satisfaire. Cela laisse toujours plus de place à l’interprétation et mène parfois à des discussions. Les normes précisent généralement qu’il faut une politique, mais ce à quoi cela doit ressembler concrètement sera déterminé par le cadre législatif et réglementaire du pays concerné et, bien sûr, aussi par le contexte spécifique d’un établissement de soins donné. Les ressources humaines et financières sont bien sûr limitées, il va donc de soi qu’on se concentre sur les services ou patients à hauts risques et qu’on donne priorité dans la mise en œuvre aux éléments les plus factuels. Il ne faut jamais perdre de vue non plus la faisabilité pratique. Ainsi, la norme 6.1, par exemple, stipule que l’établissement doit donner des formations et des entrainements dans le domaine de l’hygiène des mains aux prestataires de soins et à « d’autres collaborateurs ». Il n’est pas précisé comment doivent se dérouler ces formations et entrainements, ni à quelle fréquence ils doivent être organisés, ni quels « autres collaborateurs » doivent y assister. Pour cela, l’équipe d’hygiène hospitalière doit se baser sur des directives existantes, comme la stratégie multimodale de l’OMS pour la promotion de l’hygiène des mains14, puis il faut en déterminer la fréquence (par ex. tous les 2 ans) et le format (ex. e-learning) le/la plus adapté(e).
Même si, au sein de notre propre établissement, nous n’en sommes encore qu’à la phase préparatoire de l’agrément, nous identifions déjà clairement les facteurs de réussite et donc aussi les pierres d’achoppement potentielles. Le soutien de la Direction dans le dégagement de ressources financières supplémentaires est essentiel. Ce dernier point est loin d’être évident dans ces temps de restrictions budgétaires dans les soins de santé. A l’UZ de Gand, un budget d’investissement (limité) séparé a été prévu pour l’obtention des normes Qmentum Or. Pour réaliser les normes PCI 6.1 et 6.3.1 (ROP hygiène des mains), un appareil autonome a été acheté pour « voyager » d’un service à l’autre et permettre aux collaborateurs d’évaluer leurs connaissances et techniques d’hygiène des mains. Des moyens supplémentaires ont en outre été dégagés pour désigner un promoteur qualité par secteur de l’hôpital. Ces promoteurs qualité constituent un maillon important entre les instances centrales (ex. Cellule qualité) qui déterminent la politique d’une part et les différents services où les collaborateurs doivent transposer la politique dans la pratique d’autre part. Le plus gros défi reste de mettre tout cela en œuvre sur le lieu de travail, un changement de culture est dès lors essentiel au sein des collaborateurs. Tendre à la qualité et à une sécurité maximale du patient ne peut en effet pas être uniquement l’affaire de quelques collaborateurs qualité mais bien la responsabilité de chacun au sein de l’établissement de soins. Ce processus demande du temps, on y travaillera donc idéalement le plus tôt possible dans le trajet. Comme on l’a vu plus haut, les audits internes, par exemple, peuvent y jouer un rôle. A l’UZ de Gand, une 60aine de collaborateurs, dont des médecins, des infirmiers, mais aussi des collaborateurs d’autres groupes professionnels ont bénéficié d’une formation pour devenir auditeur qualité pour pouvoir évaluer le respect des normes dans les services et formuler des recommandations. Afin de regrouper les initiatives d’amélioration de la qualité à l’UZ de Gand et de donner plus de visibilité, le slogan « Kwaliteit zichtbaar maken » (Rendre visible la qualité) a vu le jour, avec son propre logo et un lien direct sur la page intranet. Le but est de faire de la qualité un sujet de conversation et ainsi créer une base plus large. Maintenir ce sujet en activité demande des efforts de tous les instants, tout en veillant en même temps de ne pas engendrer de lassitude vis-à-vis de l’agrément.
Pour l’équipe opérationnelle d’hygiène hospitalière, l’agrément peut être vu comme une opportunité, mais aussi comme une menace. Nous constatons, grâce à la préparation à l’agrément, que la prise de conscience générale au sujet de la PCI a augmenté. Cela a bien sûr également à voir avec des tendances de la société et l’apparition de microorganismes multirésistants. Dans tous les cas, nous observons dans notre propre établissement une participation plus active des médecins et infirmiers aux réunions et groupes de travail, ainsi qu’une demande accrue de conseils. La vigilance a augmenté, et davantage de prestataires de soins veulent également prendre des initiatives, en premier les quelque 70 infirmiers-référents en hygiène hospitalière que nous avons formés en interne fin 2013. D’autre part, la pression de travail ne cesse d’augmenter pour les équipes opérationnelles d’hygiène hospitalière, pas seulement à cause de l’agrément, mais aussi du fait de l’inspection sanitaire qui vient évaluer le cadre d’exigences du patient en médecine interne dans le courant de l’année 201512, les mesurages semestriels des conditions annexes de l’hygiène des mains dans le cadre du projet flamand d’indicateurs (VIP2)15, les indicateurs de qualité en hygiène hospitalière pour les hôpitaux aigus8 et les campagnes périodiques pour l’hygiène des mains16. Il ne fait aucun doute que ce sont toutes des initiatives de grande valeur, qui visent à mesurer et rendre visible la qualité. Néanmoins, c’est un fait que la surveillance et les audits sont des activités qui demandent beaucoup de main-d’œuvre. Si elles apportent beaucoup d’informations, elles consomment aussi du temps précieux et nécessaire pour réaliser des interventions, donner des formations, coacher et corriger les collaborateurs. C’est dès lors un défi absolu de rétablir l’équilibre entre les exigences toujours plus élevées des instances externes, les populations de patients toujours plus vulnérables et les microorganismes de plus en plus résistants d’une part et le financement insuffisant de l’hygiène hospitalière d’autre part. Un financement adéquat s’impose pour pouvoir faire face à tous ces défis de manière efficace. La norme utilisée dans notre pays pour les équipes d’hygiène hospitalière17 est très faible comparée aux recommandations internationales qui plaident pour un minimum d’1 infirmier-hygiéniste hospitalier par 250 lits. Dans une récente synthèse méthodique de Zingg et al., il a été une fois encore indiqué que cette affectation minimale de personnel faisait partie des éléments clés pour réaliser un programme efficace de prévention et de contrôle des infections18.
Depuis l’introduction du nouveau modèle de surveillance des hôpitaux en 2013, plusieurs hôpitaux ont entamé un trajet d’agrément JCI ou NIAZ. Le NIAZ abandonne son propre système de normes (KZi2.4) pour passer bientôt définitivement aux normes Qmentum (KZi 3.0). Le NIAZ recourt à 3 niveaux d’agrément : Or, Platine et Diamant. La prévention et le contrôle des infections est l’un des 4 thèmes de Qmentum qui s’appliquent à l’hôpital dans son ensemble. Ce chapitre comprend 14 normes et 103 critères, dont environ 50% sont des critères Or. Ces normes concernent tous les aspects fondamentaux de la prévention des infections, comme notamment l’hygiène des mains, le nettoyage et la désinfection de l’environnement, des instruments et des appareils comme les endoscopes, le dépistage et la gestion des émergences d’épidémie et l’élaboration et l’actualisation des lignes politiques et des procédures. On accorde également beaucoup d’attention à la formation des collaborateurs et à la communication avec les patients et leur famille. Un cycle d’agrément de NIAZ dure 4 ans et représente toute une entreprise pour un hôpital. Un engagement actif de la direction est une condition essentielle à la réussite, ainsi que le dégagement de moyens suffisants en personnel et en budget. Pour augmenter la portée et impliquer au maximum les collaborateurs, de bons outils de communication s’imposent. Pour les équipes opérationnelles d’hygiène hospitalière, l’agrément est d’abord une opportunité. Ce doit être un levier pour réaliser des choses qui n’étaient pas considérées comme prioritaires auparavant. Les normes servent ici de point de repère important, même si elles sont encore souvent sujettes à interprétation. Dans ce cas, il faut se baser sur des directives (inter)nationales et sur une analyse de risques dans son propre service.
Les équipes de prévention des infections (hygiène hospitalière) de notre pays se retrouvent dans tous les cas face à de gros défis : le contrôle de la propagation de microorganismes toujours plus résistants avec peu de moyens financiers et de personnel, dans un contexte d’austérité budgétaire dans les soins de santé, avec une forte pression du travail et une pénurie de personnel dans les services de patients et les services d’assistance. En outre, les exigences posées par des instances externes (d’agrément mais aussi les autres initiatives gouvernementales) ne font qu’augmenter. Rendre la qualité des soins visible est une évolution très positive, mais il faut suffisamment de moyens disponibles pour pouvoir faire face valablement à tous ces défis.
1. Agence Soins et Santé. Surveillance des hôpitaux généraux. Vers un nouveau modèle d’inspection : trajets de soins et cadres d’exigences. Consulté le 4 février 2015 via http://www.zorg-en-gezondheid.be/Beleid/Procedures/Ziekenhuizen/Toezicht-op-algemene-ziekenhuizen/#nieuw inspectiemodel
2. Nederlands Instituut voor Accreditatie in de Zorg (NIAZ). Aperçu des agréments d’établissements flamands. Consulté le 4 février 2015 via http://www.niaz.nl/vlaanderen/vlaamse-zorginstellingen/accreditatieoverzicht-ziekenhuizen
3. Nederlands Instituut voor Accreditatie in de Zorg (NIAZ). Normes de qualité pour établissements de soins (KZi 2.4). Consulté le 4 février 2015 via http://www.niaz.nl/kwaliteitsnorm-zorginstelling-2.4.-kzi-2.4/kwaliteitsnorm-zorginstelling-2.4.-kzi-2.4
4. Nederlands Instituut voor Accreditatie in de Zorg (NIAZ). Comparaison NIAZ – JCI – Qmentum. Consulté le 4 février 2015 via http://www.niaz.nl/Algemene-informatie-over-niaz-qmentum/vergelijking-niaz-jci-qmentum-v4/view
5. 26 AVRIL 2007. – Arrêté royal modifiant l’arrêté royal du 23 octobre 1964 portant fixation des normes auxquelles les hôpitaux et leurs services doivent répondre. Consulté le 4 février 2015 via http://www.ejustice.just.fgov.be/cgi_loi/change_lg.pl?language=fr&la=F&cn=2007042667&table_name=loi
6. Conseil supérieur de la santé. Publications. Domaine « Maîtrise des infections liées aux soins ». Consulté le 4 février 2015 via http://health.belgium.be/eportal/Aboutus/relatedinstitutions/SuperiorHealthCouncil/publications/index.htm#.VM54StKG_C9
7. Institut scientifique de santé publique. Santé publique & surveillance Infections liées aux soins (NSIH). Consulté le 4 février 2015 via http://www.nsih.be/home/home_fr.asp
8. Institut scientifique de santé publique. Indicateurs de qualité en hygiène hospitalière dans les hôpitaux aigus. Consulté le 4 février 2015 via http://www.nsih.be/surv_iq/Introduction_fr.html
9. Agence Soins et Santé. Arrêté Legionella. Consulté le 4 février 2015 via http://www.zorg-en-gezondheid.be/Legionellabesluit.aspx
10. Agence Soins et Santé. Directives pour lutter contre les maladies infectieuses en Flandre. Consultées le 4 février 2015 via http://www.zorg-en-gezondheid.be/richtlijneninfectieziektebestrijding/
11. Agence Soins et Santé. Notification obligatoire des maladies infectieuses .Consulté le 4 février 2015 via http://www.zorg-en-gezondheid.be/meldingsplichtigeinfectieziekten/
12. Agence Soins et Santé. Cadre d’exigences pour les patients en chirurgie. Consulté le 4 février 2015 via http://www.zorg-en-gezondheid.be/Beleid/Procedures/Ziekenhuizen/Eisenkader-voor-de-chirurgische-pati%C3%ABnt/
13. Agence Soins et Santé. Cadre d’exigences pour les patients en médecine interne. Consulté le 4 février 2015 via http://www.zorg-en-gezondheid.be/Beleid/Procedures/Ziekenhuizen/Eisenkader-voor-de-internistische-pati%C3%ABnt/
14. Organisation mondiale de la santé (OMS). Recommandations de l’OMS pour l’hygiène des mains au cours des soins. Consultées le 4 février 2015 via http://whqlibdoc.who.int/publications/2009/9789241597906_eng.pdf?ua=1
15. Vlaams Indicatorenproject (VIP2). Basisvereisten handhygiëne ziekenhuisbreed. Consultées le 4 février 2015 via http://www.zorg-en-
gezondheid.be/uploadedFiles/Zorg_en_Gezondheid/Beleid/Kwaliteit_van_zorg/Kwaliteitsindicatoren
_Vlaamse_ziekenhuizen/Fiche%20A6%20Basisvereisten%20Handhygi%C3%ABne.pdf
16. SPF Santé publique, Sécurité de la Chaîne alimentaire et Environnement. Hygiène des mains. Consulté le 4 février 2015 via http://www.health.belgium.be/eportal/Healthcare/Healthcarefacilities/HospitalInfectionControl/FEDERALPLATFORM/Handhygienics/index.htm
17. 19 JUIN 2007 – Arrêté royal modifiant l’arrêté royal du 25 avril 2002 relatif à la fixation et à la liquidation du budget des moyens financiers des hôpitaux. Consulté le 4 février 2015 via http://www.ejustice.just.fgov.be/cgi_loi/change_lg.pl?language=nl&la=N&table_name=wet&cn=2007061933
18. Zingg W, Holmes A, Dettenkofer M, Goetting T, Secci F, Clack L et al. Hospital organisation, management and structure for prevention of healthcare-associated infection: a systematic review and expert consensus. Lancet Infect Dis 2014 Nov 11. pii: S1473-3099(14)70854-0. doi: 10.1016/S1473-3099(14)70854-0. [Epub ahead of print]

1 Exposé, Semaine des infirmières de la NVKVV, Journée d’étude Hygiène hospitalière, 24/03/2014, Ostende
Une accréditation a pour but de faire contrôler par un bureau externe le respect par l’hôpital des standards ou normes publiés bien spécifiques, avec pour objectif d’encourager l’amélioration permanente de la qualité des soins de santé. De cette manière, on vérifie s’il règne dans l’hôpital une culture qui suit et améliore en permanence la sécurité du patient et la qualité des soins
La Joint Commission International (JCI) est la section internationale de la Joint Commission américaine, créée par l’American Hospital Association et les American Medical Associations.
Trois cent cinquante normes, dont 25 qui concernent la prévention et le contrôle des infections, sont testées par des auditeurs indépendants et formés en interne.
Ces normes définissent les structures et processus qui doivent être présents ou les critères de performance auxquels il faut satisfaire pour pouvoir offrir, en tant qu’hôpital, des soins et des prestations de services surs et de haute qualité. Chaque norme se base sur un but à atteindre et comprend au moins un élément mesurable. Au total, il y a quelque 1.300 éléments mesurables, dont 86 relatifs à la prévention et au contrôle des infections. La force de ce type d’audit est qu’on observe dans la réalité si ce qui figure par écrit dans les directives et procédures est également réellement appliqué et connu sur le terrain.
L’accréditation est octroyée sur base d’un scoring. Chaque élément mesurable est noté comme satisfait (score 10), partiellement satisfait (score 5) ou non satisfait (score 0) à l’aide de « patient tracers » dans tout l’hôpital, sachant qu’il faut un score minimum de 5 pour chaque norme et de 8 par chapitre. Une réussite donne droit à une accréditation de 3 ans pour tout l’hôpital.
Les normes relatives à l’hygiène hospitalière (Prévention et Contrôle des Infections, PCI) reprennent intégralement les missions et tâches légales telles que prescrites dans l’arrêté royal du 26 avril 2007, mais comprennent aussi des aspects de la médecine du travail et de la pharmacie hospitalière. Les paragraphes suivant donnent un aperçu des normes en se basant sur les missions légales de l’équipe et du Comité d’hygiène hospitalière.
1. Élaboration, mise en œuvre et suivi d’une politique en matière de mesures de précaution normalisées pour prévenir la survenue de germes contagieux.
La réduction du risque d’infections liées aux soins s’appuie sur l’application des mesures de précaution générales :
– l’hygiène des mains et l’adoption d’un plan ou d’une politique stratégique bénéficient d’une place de choix dans le processus d’accréditation et sont considérés comme un objectif international de sécurité du patient (International Patient Safety Goal 5). L’institution doit disposer de directives écrites relatives à l’hygiène des mains, mais aussi d’un programme visant à promouvoir l’hygiène des mains. Les directives doivent être conformes aux directives internationales. On attend également des chiffres au sujet des indicateurs de structure, processus et résultats.
– Le nettoyage, la désinfection et la stérilisation occupent également une place centrale dans les mesures de précaution générales. Les méthodes utilisées doivent être décrites et validées, et leur application surveillée. Des listes exhaustives d’entretien de tous les articles doivent être mises à disposition et des audits réguliers à ce propos sont primordiaux (PCI7).
– Éviter tout risque de contact avec des fluides sanguins et corporels en utilisant les équipements de protection individuelle corrects. Il incombe à l’hygiéniste hospitalier et aux conseillers en prévention de l’hôpital de mettre à disposition, par exemple, des gants, des masques, des lunettes, ainsi que de fixer les indications quant à leur utilisation et de contrôler leur bonne utilisation.
– Éviter les piqûres accidentelles en appliquant des méthodes de travail sures et en mettant à disposition du bon matériel, comme des conteneurs à aiguilles, des systèmes sans aiguille et des systèmes de sécurité (PCI7.3).
2. L’élaboration, la mise en œuvre et le suivi d’une politique en matière de mesures d’isolation.
Les normes accordent également beaucoup d’attention à l’application d’une politique correcte d’isolation, et ce tant en ce qui concerne l’isolation de la source par rapport au patient contagieux qu’en ce qui concerne la protection des patients immuno-déprimés. Des mesures importantes sont également attendues par rapport à la prévention des affections transmissibles par voie aérienne, comme la tuberculose et la varicelle : des chambres à pression négative ou tout au moins à filtration hepa sont prescrites.
Pour les épidémies inattendues qui engendreraient un afflux important de patients, comme une épidémie de grippe, on attend de l’hôpital qu’il soit en mesure d’accueillir de manière adéquate ces patients. Le personnel doit avoir suivi la formation nécessaire pour ce faire (PCI 8).
3. L’élaboration, la mise en œuvre et le suivi d’une politique en matière d’infections liées aux soins à l’aide d’indicateurs.
Comme le précise également l’AR, la Joint Commission International attend qu’une surveillance soit mise en place par rapport aux germes épidémiologiques et infections nosocomiales les plus importants, à savoir les infections des vaisseaux sanguins, les infections urinaires, les infections post-opératoires de plaies et les infections des voies aériennes acquises sous ventilation, de manière à disposer de chiffres de référence. Ces chiffres doivent être analysés et interprétés, et un cycle de correction (Plan Do Check Act, PDCA) doit être associé à ces chiffres d’enregistrement (PCI 6). Le type et l’intensité de surveillance est bien sûr guidé par le centre d’attention du programme et l’analyse de risque qui a été faite (voir plus loin).
4. Mise en place d’une politique en cas d’épidémie.
L’institution doit en outre disposer d’un système pour pouvoir reconnaitre l’émergence d’épidémies et il faut être en état d’y réagir de manière adéquate (PCI 5).
5. Suivi des aspects relatifs à l’hygiène dans les activités hospitalières telles que la construction et la transformation.
La construction et la transformation dans un hôpital impliquent des risques supplémentaires concernant le développement d’une infection. L’Aspergillus et la Legionella, pour ne citer qu’elles, sont des infections sévères qui surviennent chez les patients immuno-déprimés et sont associées aux travaux de construction. La norme PCI 7.5 insiste sur l’importance d’une approche préventive, de l’exécution d’une analyse de risque avant le début des travaux et du contrôle de l’hygiène durant les travaux. Les recommandations publiées récemment dans ce contexte par le Conseil supérieur de la santé (CSS) vont également en ce sens.
6. Le contrôle des aspects liés à l’hygiène dans les activités menées au quartier opératoire et au quartier d’accouchement.
Cet aspect est également repris dans la PCI.7, qui précise que les services, processus et procédures à risques requièrent une attention particulière. Une éducation permanente des prestataires de soins est donc ici aussi essentielle.
7. Le contrôle des aspects liés à l’hygiène dans l’achat des matériaux.
Cette mission de l’équipe est reprise dans plusieurs normes PCI sous la forme d’une attention élargie à l’entretien, à savoir le nettoyage, la désinfection et éventuellement la stérilisation de tout le matériel. Les accords sur la réutilisation des matériaux à usage unique sont également de ce ressort.
8. La mise en œuvre des recommandations officielles (CSS…).
La PCI 3 stipule que le programme de prévention et de contrôle des infections doit être basé sur des évidences scientifiques et se conformer aux dispositions légales. Dans ce sens, l’exigence de mettre en œuvre des recommandations officielles dans son établissement est également reprise dans les normes JCI. Cette norme reprend également l’obligation de notifier certaines maladies infectieuses à l’inspection sanitaire.
9. L’équipe rédige un plan stratégique général, ainsi qu’un plan de politique annuelle, un rapport d’activités et un rapport annuel sur son fonctionnement. Le Comité discute du plan stratégique général, du plan de politique annuelle et du rapport annuel d’activités et de fonctionnement de l’équipe et les approuve. Les budgets sont également abordés et approuvés.
Comme l’indique également l’AR du 26 avril 2007, la prévention et le contrôle des infections doivent être organisés grâce à des équipes de prestataires de soins professionnels qui disposent des connaissances et compétences nécessaires. Les structures (l’organigramme) et responsabilités doivent être claires (PCI 1) et la manière de coordonner les différentes activités doit être fixée (PCI 2).
Le centre d’attention du programme doit être adapté à la taille de l’hôpital, la complexité des soins et l’analyse des risques effectuée (PCI 7).
En outre, le programme ou plan de politique doit concerner tous les prestataires de soins, mais également les patients et les visiteurs. Il en résulte que pour cette norme, il faut souvent collaborer avec le service interne de prévention et de médecine du travail (PCI 5).
Les priorités doivent être posées et ce, bien sûr, toujours sur base d’une analyse de risques (PCI 6). Pour chaque priorité définie, il est utile de fixer plusieurs objectifs mesurables et de réévaluer régulièrement ceux-ci.
Pour pouvoir satisfaire à toutes les exigences et pouvoir adopter l’ensemble des tâches, il faut que les moyens nécessaires soient mis à disposition (PCI 4).
10. Le Comité a pour tâche de coordonner l’attribution de plusieurs missions, dont :
• la stérilisation, notamment la surveillance de la stérilisation, et la fixation des indications de réutilisation et de restérilisation du matériel à usage unique, ainsi que la politique de surveillance des matériaux et produits périmés. Pour la politique relative à la réutilisation du matériel à usage unique, la norme est claire : la réglementation nationale doit être observée, et en cas de réutilisation de matériel à usage unique, plusieurs conditions doivent être fixées, notamment la liste des matériels admis, le nombre maximum de restérilisations autorisées et l’enregistrement des patients concernés (PCI 7.1.1).
• les directives relatives à l’hygiène alimentaire, les déchets et le compartimentage du linge. Ces missions sont également reprises dans la PCI 7.1.4. Un audit est effectué tant sur l’hygiène alimentaire (PCI 7.4) que sur la surveillance du processus de nettoyage (PCI 7.1), en ce compris le stockage et le transport, ainsi que la politique de gestion des déchets (PCI 7.2). Ici aussi, on se base sur une réglementation nationale (ex. analyse des dangers – points critiques pour leur maîtrise, HACCP (Hazard Analysis Critical Control Point)) et des réglementations internationales.
• la rédaction d’un règlement d’ordre intérieur pour le quartier opératoire, le quartier d’accouchement et les éventuels services à risques. Les services à risques bénéficient d’une attention particulière dans la PCI 7.
Enfin, il est stipulé dans la PCI 10 que la prévention et le contrôle des infections doivent être intégrés dans la politique globale de qualité et le plan pour la sécurité du patient de l’établissement, et que des indicateurs sur la prévention des infections doivent être repris dans les tableaux de bord et autres systèmes de suivi de la qualité.
La formation et l’éducation à tous ces principes de prévention et de contrôle des infections représentent une mission de tous les instants, qui doit concerner tant l’ensemble des prestataires de soins que les patients et les visiteurs (PCI 11).
L’actuel AR du 26 avril 2007 relatif à l’organisation de la prévention et du contrôle des infections en Belgique et aux missions de l’équipe d’hygiène hospitalière et du Comité pour l’hygiène hospitalière couvre toutes les normes internationales de la Joint Commission International en matière de prévention et de contrôle des infections, ainsi que celles du 5e Objectif sécurité patient international (International Patient Safety Goal.) Pour l’hygiéniste hospitalier, aucune nouvelle mission ou exigence n’est définie, il n’y a donc pas de surprise à craindre.
Le fait de parcourir systématiquement et continuellement ces normes a toutefois permis de valoriser les missions de l’équipe d’hygiène hospitalière ainsi que d’arriver à un engagement à l’échelle de tout l’hôpital pour améliorer en permanence la qualité des soins et de la sécurité des patients, en ce compris la prévention des infections.
Pour en savoir plus :
www.jointcommissioninternational.org


Ces dernières années, la responsabilisation du patient est devenue une thématique importante des soins de santé. Le but est de qualifier le patient de manière à ce qu’il devienne un véritable partenaire de la politique des soins, des processus de soins et des modalités de soins (1). En 1999 déjà, McGukin et al. écrivaient que l’application d’un «modèle d’éducation des patients » (Partners in Your Care) pouvait accroître la compliance de l’hygiène des mains des professionnels de la santé (2). Déjà lors de la campagne nationale belge sur l’hygiène des mains en 2005-2006, le patient était informé grâce, notamment, à des brochures d’information et des affiches sur l’hygiène des mains (3). Lors de la campagne nationale de 2010-2011, l’accent a par ailleurs été mis sur la responsabilisation du patient. À cet effet, une brochure destinée aux patients a été élaborée afin de les inciter à rappeler aux professionnels de la santé de désinfecter leurs mains, si nécessaire. Le président du groupe de travail de la campagne hygiène des mains se demandait alors si on était prêt pour ce type d’approche (4).
Afin de montrer comment les patients sont informés sur l’hygiène des mains à l’UZ d’Anvers (UZA) et dans quelle mesure ils souhaitent être impliqués dans l’amélioration de l’hygiène des mains, une enquête a été menée auprès d’eux en juin 2014.
Cette enquête s’est basée sur le « patient survey questionnaire »,
élaboré par la Joint Commission (USA) (5). Le questionnaire a été traduit en néerlandais et un certain nombre de questions ont été rajoutées.
Ce questionnaire a permis de récolter les informations suivantes :
•quelles sont les caractéristiques des patients ?
•le patient a-t-il reçu la brochure d’accueil qui comprend des informations sur l’hygiène des mains ?
•le patient a-t-il lu les informations contenues dans la brochure d’accueil et lui étaient-elles utiles ?
•par quels biais au sein de l’hôpital le patient a-t-il été informé sur l’hygiène des mains?
•le patient a-t-il vu les professionnels de la santé se laver/désinfecter les mains ?
•le patient est-il d’avis que les professionnels de la santé appliquent une hygiène des mains suffisante ?
•le patient est-il d’avis qu’il devrait être plus impliqué dans l’hygiène des mains des professionnels de la santé ?
•le patient est-il plus rassuré s’il sait que l’hôpital est attentif à l’hygiène des mains ?
•que ferait le patient s’il voyait que les règles d’hygiène des mains n’étaient pas appliquées ?
•le patient serait-il à l’aise ou mal à l’aise, et dans quelle mesure, d’attirer l’attention d’un professionnel de la
santé sur une mauvaise hygiène des mains ?
Pour éviter de biaiser les résultats, le questionnaire doit être rempli anonymement, et il n’a pas été opté pour un questionnement actif. Chaque questionnaire a été remis personnellement aux patients hospitalisés dans les services médicaux et chirurgicaux (au total, 8 services) par l’enquêteur ; l’équipe d’hygiène hospitalière, ainsi que le questionnaire lui-même ont été sommairement présentés. Les formulaires remplis ont ensuite été remis par les patients dans une enveloppe aux infirmiers du service.
Au total, 88 formulaires d’enquête ont été distribués, dont 57 ont été rendus remplis (taux de réponse de 64,8%). Parmi ces derniers, 52 sont analysés plus en détail.
Le tableau 1 décrit les caractéristiques des répondants.
Le graphique 1 montre, selon le type d’admission, le nombre de patients qui reçoivent une brochure d’accueil. Le groupe « autre » comprend un nombre restreint de patients admis, entre autres, en hospitalisation de jour ou en consultation.
Graphique 1 : Pourcentage de patients qui ont reçu une brochure d’accueil, selon le type d’admission
52 patients ont répondu à la question concernant la réception de la brochure d’accueil : 25 patients (48%) indiquent avoir effectivement reçu la brochure d’accueil. Lorsqu’ils ont reçu la brochure d’information, 17 patients (71%) ont retrouvé dans cette brochure des informations sur l’hygiène des mains. Parmi les patients qui ont lu les informations sur l’hygiène des mains, 16 patients (94%) ont trouvé ces informations utiles.
Le tableau 2 et la figure 1 montrent les différents canaux utilisés au sein de l’UZA pour diffuser l’information sur l’hygiène des mains. Parmi les répondants, 61% (n=33) ont observé, par un ou plusieurs de ces canaux, des informations sur l’hygiène des mains.
Tableau 2 : Pourcentage de patients qui ont remarqué les différents canaux d’informations concernant l’hygiène des mains
Figure 1 : Canaux utilisés par l’UZA pour diffuser les informations relatives à l’hygiène des mains
Le graphique 2 montre le nombre de répondants (n=53) qui ont remarqué si un professionnel de la santé appliquait les règles d’hygiène des mains.
Graphique 2 : Pourcentage de patients qui ont vu un professionnel de la santé se laver/désinfecter les mains
Le graphique 3 illustre dans quelle mesure les répondants (n=42) sont d’avis que l’UZA applique les règles d’hygiène des mains.
Graphique 3: Perception de la mesure dans laquelle l’hygiène des mains est appliquée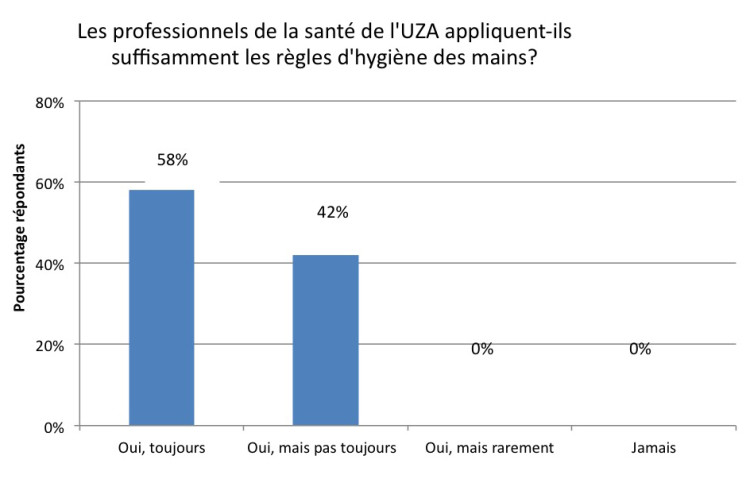
52 patients ont répondu à la question de savoir si les patients doivent être impliqués davantage dans l’amélioration de l’hygiène des mains (graphique 4).
Graphique 4 : Perception sur la nécessité d’implication dans le cadre de l’hygiène des mains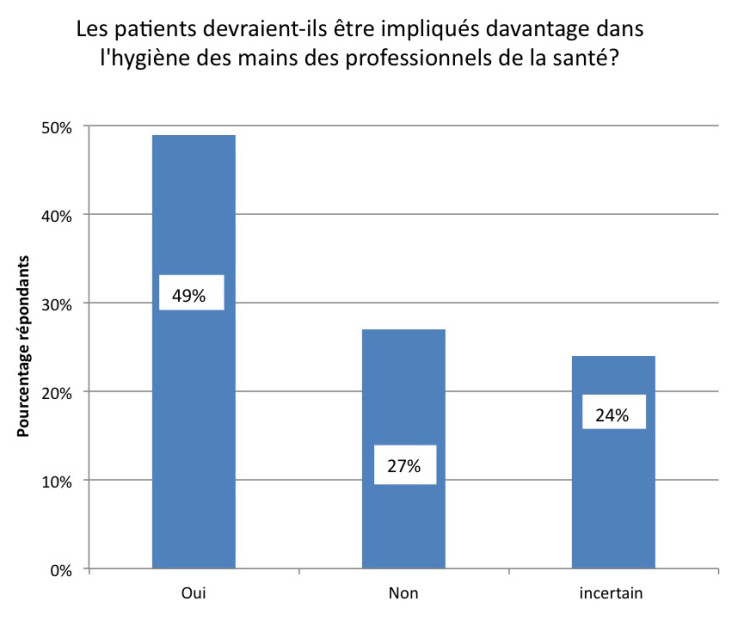
52 patients ont répondu à la question de savoir si ils se sentiraient, en tant que patients, plus en sécurité s’ils savaient que l’hôpital était attentif à l’hygiène des mains (graphique 5).
Graphique 5 : Perception de la sécurité
Le tableau 4 montre ce que les répondants feraient si un médecin ou un autre professionnel de la santé n’appliquait pas les règles d’hygiène des mains.
Tableau 4 : Actions potentielles si aucune hygiène des mains n’est appliquée par des médecins ou autres professionnels de la santé
Dans le questionnaire, il a également été demandé d’indiquer sur une échelle de Likert à 5 points à quel point le patient se sentirait à l’aise (valeur 1) ou mal à l’aise (valeur 5) de faire une remarque sur l’hygiène des mains. Le fait de faire une remarque à un médecin ou à d’autres professionnels de la santé a donné sur l’échelle une moyenne de respectivement 3,45 et 3,35. Les patients interrogés se sont donc sentis plutôt mal à l’aise d’aborder la question de l’hygiène des mains avec les médecins ou les infirmiers..
Ce questionnaire a ses limites en raison du faible nombre de répondants. Par ailleurs, une partie des questions ont été laissées ouvertes par les répondants. Il est donc souhaitable de mener cette enquête à une plus grande échelle.
Le taux de réponse élevé de 61,4% à cette enquête peut sans doute s’expliquer par le fait que chaque questionnaire a été remis personnellement aux patients par l’enquêteur. Les caractéristiques des patients présentent, entre autres, un niveau d’études supérieures des répondants relativement élevé (31,5% enseignement supérieur et 44,4% enseignement secondaire). Seul un pourcentage restreint (5,6%) des répondants travaillait dans les soins de santé.
Il ressort de l’enquête que dans plus de la moitié des cas, la brochure d’accueil n’arrive pas jusqu’au patient. Même s’il s’agit d’une admission planifiée, seule la moitié des patients reçoit une brochure d’accueil. Lorsque les patients sont admis par les urgences, ce chiffre est encore plus bas et seul 43% des patients reçoivent la brochure. Pourtant, 94% des patients qui ont lu les informations sur l’hygiène des mains ont également trouvé ces informations utiles.
Outre la brochure d’accueil, il existe également d’autres canaux au sein de l’UZA pour informer les patients sur l’hygiène des mains, ce qui a permis à 61% des répondants d’observer des informations sur l’hygiène des mains. La brochure d’accueil et les affiches dans le service permettent d’informer les patients de la manière la plus efficace, suivies par l’écran télé dans le hall d’entrée. Les informations diffusées à la télé dans la chambre ont le moins d’effet, mais cela s’explique par le fait que le canal d’informations de l’UZA n’est disponible que dans une seule unité de soins rénovée. Dans l’unité de soins où le canal d’informations est disponible, 3 des 5 répondants ont remarqué l’information sur l’hygiène des mains.
Lorsque les patients sont au courant que des initiatives en matière d’hygiène des mains sont prises, 87% d’entre eux répondent qu’ils se sentent plus en sécurité.
89% des patients ont observé si les professionnels de la santé appliquaient les règles d’hygiène des mains. Une majorité des patients (58%) est d’avis que les professionnels de la santé appliquent suffisamment les règles d’hygiène des mains.
Environ la moitié (49%) des répondants estime que les patients devraient bel et bien être impliqués pour signaler l’hygiène des mains aux professionnels de la santé. Pourtant, seuls 24% des répondants s’adresseraient directement à un médecin si celui-ci n’appliquait pas les règles d’hygiène des mains. Seuls 33,5% des répondants s’adresseraient, dans une même situation, aux autres professionnels de la santé.
L’enquête a démontré que la brochure d’accueil est remise aux patients dans moins de la moitié des cas. Il s’avère toutefois que cette brochure est effectivement lue par la plupart des patients et que les informations sur l’hygiène des mains sont considérées comme utiles. Il conviendrait donc de mieux distribuer la brochure d’informations afin de transmettre ainsi auprès d’un plus grand nombre de patients les informations sur l’hygiène des mains.
L’enquête a également démontré que les informations sur l’hygiène des mains doivent être transmises par différents canaux pour atteindre ainsi le plus grand nombre de patients. Certains canaux, comme la télé dans la chambre, peuvent être un moyen d’optimiser la transmission des informations. Il peut également être fait appel au service de communication pour examiner s’il est possible d’utiliser d’autres canaux pour la transmission d’informations.
Comme le distributeur de désinfectant pour les mains à base d’alcool se trouve dans la chambre des patients, la plupart des patients remarquent que les professionnels de la santé se désinfectent les mains. Une majorité des patients est donc également d’avis que les professionnels de la santé appliquent suffisamment les règles d’hygiène des mains.
Aucune conclusion univoque ne peut donc être tirée sur l’aspect de la responsabilisation du patient. D’une part, la moitié des répondants est d’avis que le patient doit être plus impliqué dans l’amélioration de l’hygiène des mains, mais d’autre part, seul environ un tiers est prêt à faire remarquer au professionnel de la santé que celui-ci, selon le patient, n’applique pas de manière suffisante les règles d’hygiène des mains. En effet, la plupart des répondants se sentiraient mal à l’aise s’ils devaient le faire remarquer. La responsabilisation du patient, qui implique les patients dans le processus des soins, passe par le niveau d’assurance des patients à s’exprimer. De plus, les actions menées dans le cadre de la responsabilisation du patient axée sur l’hygiène des mains peuvent également conscientiser les patients et les visiteurs sur le fait que l’hygiène des mains est également importante pour eux.
1. Kokoszka V. Responsabilisation du patient : soins de santé démocratiques ? Healthcare Executive, 2014;77:3.
2. McGuckin M, Waterman R, Porten L, et al. Patient education model for increasing handwashing compliance. American Journal of Infection Control, 1999;27(4):309-314.
3. Costers M, Viseur N, Catry B, Simon A. Four multifaceted countrywide campaigns to promote hand hygiene in Belgian hospitals between 2005 and 2011: impact on compliance to hand hygiene. Euro Surveill. 2012;17(18):pii=20161. Disponible en ligne : http://www.eurosurveillance.org/images/dynamic/EE/V17N18/art20161.pdf
4. Catry B, De Wandel D, Simon A, the national working group. Vous êtes dans de bonnes mains. 5e édition. NSIH Symposium 11/01/2013.
5. The Joint Commission. Measuring Hand Hygiene Adherence: Overcoming the Challenges, 2009.