









In 2010 schreef ik een artikel voor Noso-Info met als titel: ‘Souvenirs als herinnering.’ Het bevatte een kort overzicht van de geschiedenis van de campagnes voor handhygiëne (HH) vanaf het begin, het resultaat van meer dan 10 jaar reflectie, actie en creatie. En… al vier campagnes uitgevoerd.
Vandaag, 13 jaar later, loopt de tiende campagne ten einde.
In de loop der jaren werden de ziekenhuizen verschillende campagnethema’s aangereikt, die allemaal, zonder onderscheid, zeer nuttig waren in de dagelijkse praktijk:
– Het belang van handontsmetting vóór contact met patiënten
– De basisprincipes en de 5 sleutelmomenten voor HH
– Het belang van samenwerking in de strijd tegen infecties (herhaling van de belangrijkste aandachtspunten bij katheterverzorging, maar ook voor de preventie en bestrijding van bloedstroominfecties en urineweginfecties).
– Het belang van ieders betrokkenheid op alle niveaus en, zoals we vandaag zeggen, een nultolerantie voor gebrek aan naleving.
– Het juiste gebruik van handschoenen voor de laatste campagne van dit jaar!
Al deze campagnes werden bedacht en ontworpen door de basisgroep van oudgedienden, geïllustreerd door twee getalenteerde tekenaars: Yannick Van Kolen en Alice Bertrand, die, elk in hun eigen stijl, erin geslaagd zijn om een antwoord te bieden op onze soms excentrieke ideeën en zich konden aanpassen aan onze eisen.
Het audiovisueel centrum van de Cliniques universitaires Saint-Luc heeft samen met het personeel van verschillende ziekenhuizen twee video’s gemaakt die grotendeels geïnspireerd zijn op de reeks ‘24’, opdat onze tussenkomsten altijd even snel zijn als de uitzinnige video’s die op de sociale media worden gepost.
Ik ben de tel kwijtgeraakt van het aantal folders, brochures, posters en gadgets die hebben bijgedragen aan de uniformiteit van de berichten en aanbevelingen in het hele land.
Daarnaast werd een gloednieuw e-learningsysteem ter beschikking gesteld om de kennis van het personeel te evalueren. Dit nieuwe leermiddel behandelt alle basisbegrippen van handhygiëne. Hopelijk wordt het regelmatig gebruikt door zowel de studenten als het gediplomeerde verpleegkundige personeel.
Maar de tijd staat niet stil, en de oudere generatie maakt geleidelijk plaats voor de jongeren, die hun eigen stijl en aanpak meebrengen voor de volgende campagnes.
De campagnes voor handhygiëne zullen een essentiële rol blijven spelen bij de preventie van infectieziekten en het bevorderen van gezondheid en veiligheid.
De resultaten van de campagnes voor handhygiëne in de afgelopen tien jaar zijn onmiskenbaar:
1. Wetenschappelijke en technologische vooruitgang
Dit heeft geleid tot een beter inzicht in de infectierisico’s die verbonden zijn aan de overdracht via de handen, en de noodzakelijke preventieve maatregelen. In talrijke onderzoeken werd de doeltreffendheid aangetoond van handalcohol en geschikte handhygiënepraktijken om het aantal zorginfecties te verminderen.
2. Verhoogde bewustmaking van het grote publiek
De bewustmakingscampagnes hebben aan kracht gewonnen dankzij het gebruik van alle media, waaronder de sociale media, video’s en specifieke bewustmakingscampagnes in de gezondheidsinstellingen, de scholen en op de werkplaatsen.
De covid-19-pandemie heeft het belang van HH nog meer onder de aandacht gebracht, waardoor de bevolking wereldwijd bewust kon worden gemaakt van de goede handhygiënepraktijken en hun positieve impact op de preventie van infecties.
3. Integratie van de HH in het gezondheidsbeleid
Het belang van HH werd in veel landen erkend en geïntegreerd in gezondheidszorgstrategieën en volksgezondheidsbeleid. In zorginstellingen, op scholen, in restaurants en op de werkplaatsen werden strikte protocollen ingevoerd om de naleving van de handhygiënepraktijken te garanderen.
Het is van cruciaal belang dat we deze campagnes blijven promoten en versterken om ieders gezondheid te beschermen en om een gezonde omgeving te waarborgen in onze gemeenschappen.
We moeten ook nog meer focussen op scholen en leerkrachten. Zij spelen een essentiële rol in het onderwijs en de rigoureuze toepassing van dit basisprincipe in de dagelijkse praktijk.
Tot slot wil ik het buitengewone werk van dr. Anne Simon benadrukken. Gedurende al die jaren is zij onze mentor geweest, nooit zuinig met haar inspanningen, in alle omstandigheden goed gehumeurd, zelfs met een grote lach, als een onvermoeibaar moreel kompas dat ons begeleidde, informeerde en overtuigde. Ze deelde onze zorgen, troostte ons toen de eerste resultaten niet aan onze verwachtingen voldeden, en organiseerde al deze campagnes op meesterlijke wijze.
Bedankt Anne voor deze ervaring en voor deze gedeelde herinneringen die niemand van ons zal vergeten.
Bedankt ook aan al mijn collega’s, die hun kennis met plezier hebben gedeeld en van elke bijeenkomst een feest hebben gemaakt. We hebben veel vrijwilligerswerk verricht, maar altijd met enthousiasme en respect voor elkaar.
Het was een ‘geweldige ervaring’.
Veel succes aan het nieuwe team!
Voor het nieuwe team ‘Handhygiëne’ zal het een uitdaging zijn om onze verworvenheden op lange termijn te verzekeren. In de dagelijkse realiteit moeten we er beducht voor zijn dat met de terugloop van covid ook de naleving van de handhygiëne en het correcte gebruik van handschoenen in de ziekenhuizen zal afnemen.
Wij hopen dat jullie projecten een groot succes worden.
De weg is uitgestippeld… Zorg ervoor dat we allemaal in ‘goede handen’ blijven in de ziekenhuizen.
Wie weet heb ik het genoegen om jullie conclusies te lezen in 2032…?

Lionel Pineau, Caroline Radix, David J. Weber
American Journal of Infection Control 50 (2022) 1316−1321
Background: Endocavitary probes are semi-critical devices and must undergo, at least, high level disinfection (HLD) between uses. Therefore, they should be high level disinfected between uses (i.e., with a product/process that kills all forms of microbial life; bacteria, fungi, mycobacteria, and virus, and in some countries, a demonstrated potential for sporicidal activity). In this study, the sporicidal activity of three common Food and Drug Administration cleared sterilants (CIDEX OPA Solution, SPOROX II Sterilizing and Disinfection Solution and CIDEX Activated Dialdehyde Solution) was compared with the sporicidal activity of an ultraviolet disinfection technology (Hypernova Chronos, Germitec) against Bacillus subtilis ATCC 19659 spores spread on silicone flat carriers in the presence of inorganic and organic soil.
Results: The results indicate that the UV disinfection process presented within a 35 seconds exposure time a sporicidal efficacy substantially higher than the chemical sterilants used according to manufacturer instructions for HLD.
Conclusion: This study demonstrated that even if it cannot be tested/approved as a sterilant according to AOAC 966.04, the UV unit is much more effective than usual Food and Drug Administration approved chemical HLD products to kill spores in real use conditions. This finding questions the relevancy of evaluating product efficacy within extended conditions giving results that could mislead users to select the most effective HLD product/process for the reprocessing of their medical devices.
Cori L. Ofstead, Abigail G. Smart, Krystina M. Hopkins, Harry P. Wetzler
American Journal of Infection Control 51 (2023) 2−10
Introduction: Infections have been linked to damaged or contaminated endoscopes with visible defects. Endoscope processing standards and guidelines state endoscopes should be visually inspected every time they are used. This study evaluated a new visual inspection program using magnification and borescopes in an endoscopy department that had not previously utilized these tools.
Methods: Site personnel were given visual inspection tools and training before systematically examining fully processed endoscopes twice during a 2-month period. A risk assessment protocol was used to determine whether endoscopes required recleaning, repair, or other action. Findings were documented using log sheets, photographs, and videotapes.
Results: Visible damage and residue or debris were observed in 100% of 25 endoscopes at both assessments, and 76% required repair. Defects at baseline included scratches (88%); channel shredding or peeling (80%); adhesive band disintegration (80%); residual soil or debris (white 84%; black 68%; brown 40%; yellow/green 36%; and orange/red 8%); retained fluid (52%); and dents (40%). Findings were similar at follow-up.
Discussion/Conclusions: Visual inspection with magnification and borescopes identified actionable defects that could interfere with processing effectiveness in 100% of endoscopes. Infection preventionists have a critical role to play in supporting processing personnel now that standards, guidelines, and manufacturer instructions recommend enhanced visual inspection of every endoscope, every time.
B. Casini , A.M. Spagnolo, M. Sartini, B. Tuvo, M. Scarpaci, M. Barchitta, A. Pan, A. Agodi, M.L. Cristina
Journal of Hospital Infection 131 (2023) 139e147
Introduction: Microbiological surveillance of endoscopes is a safety measure for verifying the quality of reprocessing procedures and identifying contaminated devices, but duodenoscope-related outbreaks are still reported. Aim: To assess the effectiveness of duodenoscope reprocessing procedures in Italy.
Methods: Between December 2019 and April 2020, data obtained from microbiological surveillance post-reprocessing in 15 Italian endoscopy units were collected. Sampling was carried out after reprocessing or during storage in a cabinet. In keeping with international guidelines and the Italian position paper, the micro-organisms were classified as highconcern organisms (HCOs) and low-concern organisms (LCOs).
Findings: In total, 144 samples were collected from 51 duodenoscopes. Of these, 36.81% were contaminated: 22.92% were contaminated with HCOs and 13.89% were contaminated with LCOs [2.08% with an LCO load of 11e100 colony-forming units (CFU)/device and 0.69% with an LCO load of >100 CFU/device]. The contamination rate was 27.5% in samples collected after reprocessing, 40% in samples collected during storage in a cabinet that was compliant with EN 16442:2015 (C-I), and 100% in samples collected during storage in a cabinet that was not compliant with EN 16442:2015 (NC-I). The respective HCO rates were 15.00%, 27.27% and 66.67%. Correlation between LCO contamination and storage time was demonstrated (Spearman’s rho¼0.3701; P¼0.0026). The Olympus duodenoscope TJFQ180V demonstrated the lowest rate of contamination (29.82%), although the contamination rate was 100% for duodenoscopes stored in an NC-I cabinet.
Sandra N. Bulens, Hannah E. Reses, Uzma A. Ansari, Julian E. Grass, Clayton Carmon, Valerie Albrecht, Adrian Lawsin, Gillian McAllister, Jonathan Daniels, Yeon-Kyeng Lee, Sarah Yi, Isaac See, Jesse T. Jacob, Chris W. Bower, Lucy Wilson, Ghinwa Dumyati, Rebecca Tsay, Erin C. Phipps, Wendy Bamberg, Sarah J. Janelle, Zintars G. Beldavs, P. Maureen Cassidy, Marion Kainer, Daniel Muleta, Jacquelyn T. Mounsey, Alison Laufer-Halpin, Maria Karlsson, Joseph D. Lutgring, Maroya Spalding Walters
American Journal of Infection Control 51 (2023) 70−77
Background: Carbapenem-resistant Enterobacterales (CRE) are usually healthcare-associated but are also emerging in the community.
Methods: Active, population-based surveillance was conducted to identify case-patients with cultures positive for Enterobacterales not susceptible to a carbapenem (excluding ertapenem) and resistant to all thirdgeneration cephalosporins tested at 8 US sites from January 2012 to December 2015. Medical records were used to classify cases as health care-associated, or as community-associated (CA) if a patient had no known health care risk factors and a culture was collected <3 days after hospital admission. Enterobacterales isolates from selected cases were submitted to CDC for whole genome sequencing.
Results: We identified 1499 CRE cases in 1194 case-patients; 149 cases (10%) in 139 case-patients were CA. The incidence of CRE cases per 100,000 population was 2.96 (95% CI: 2.81, 3.11) overall and 0.29 (95% CI:0.25, 0.35) for CA-CRE. Most CA-CRE cases were in White persons (73%), females (84%) and identified from urine cultures (98%). Among the 12 sequenced CA-CRE isolates, 5 (42%) harbored a carbapenemase gene.
Conclusions: Ten percent of CRE cases were CA; some isolates from CA-CRE cases harbored carbapenemase genes. Continued CRE surveillance in the community is critical to monitor emergence outside of traditional health care settings.
Pınar Y. Gulhan, Peri M. Arbak, Ali N. Annakkaya, Ege G. Balbay, Oner A. Balbay
American Journal of Infection Control 50 (2022) 1125−1132
Background: The medium- and long-term effects of COVID-19 infection on pulmonary function are still unknown. The present study aimed to investigate the pulmonary functions in healthcare professionals who had persistent complaints after contracting COVID-19 and returning to work.
Methods: The study included COVID-19-infected healthcare professionals from the Duzce University Medical € Faculty Hospital who volunteered to participate. Medical histories, medical records, pulmonary function tests, the diffusing capacity of the lungs for carbon monoxide (DLCO) test, and the 6-minute walk test (6MWT) were used to collect data from all participants.
Results: The study included 53 healthcare professionals, with an average age of 38 § 10 years (min: 24 years and max: 71 years), including 29 female (54.7%) and 24 male (45.3%) participants. Of the participants, 22.6% were smokers, 35.8% (19 individuals) had comorbidities, and 17% (9 individuals) were hospitalized. The mean length of stay was 9 § 4 days (mean § standard deviation). The most prevalent symptoms were weakness (88.7%), muscle aches (67.9%), inability to smell/taste (60.4%), headache (54.7%), fever (45.3%), cough (41.5%), and shortness of breath (37.7%). The mean time to return to work after a positive polymerase chain reaction (PCR) test for COVID-19 was 18 § 13 days. The average time among post-disease pulmonary function, 6MW, and DLCO tests was 89 § 36 days (min: 15 and max: 205). The DLCO level decreased in 39.6% (21) of the participants. Female participants had a significantly higher rate of decreased DLCO levels than male participants (25% vs. 55.2%, P = .026). DLCO levels were significantly higher in participants with longterm persistent complaints (P = .043). The later the time to return to work, the lower the DLCO value (r = 0.290 and P = .035). The 6MWT distance was positively correlated with hemoglobin and lymphocyte levels at the time of the disease onset and negatively correlated with D-dimer levels. The most prevalent symptoms during the control visits were shortness of breath/effort dyspnea (24.6%), weakness (9.5%), and muscle aches (7.6%). .
Conclusion: Significant persistent complaints (47.2%) and low DLCO levels (39.6%) were observed in healthcare professionals during control visits at a mean time of 3 months after the COVID-19 infection. Symptoms and spirometry measurements, including DLCO, may be helpful in the follow-up of healthcare professionals who contracted COVID-19. Further comprehensive studies with long-term follow-up periods are required.
Kimberly B. Wilson, Lauren Satchell, Sarah A. Smathers, Lauren F. Le Goff, Susan E. Coffin
American Journal of Infection ControlVolume 51, Issue 2, February 2023, Pages 142-148
Background: Hand hygiene (HH) is a fundamental component of infection prevention within all healthcare settings. We implemented a hospital-wide program built on overt HH observation, real-time feedback, and thematic analysis of HH misses.
Methods: A robust observer training program was established to include foundational training in the WHO’s My Five Moments of HH. Observational data from 2011 to 2019 were analyzed by unit, provider type, and thematic analyses of misses.
Results: During the study period, we conducted 160,917 hospital-wide observations on 29 units (monthly average of 1,490 observations). Institutional compliance remained above 95% from 2013 to 2019. Thematic analysis revealed “touching self” and “touching phone” as common, institution-wide reasons for HH misses.
Discussion: Overt observations facilitated communication between HH program and healthcare staff to better understand workflow and educate staff on HH opportunities. This program is an integral part of the Infection Prevention team and has been deployed to collect supplemental data during clusters and outbreaks investigations.
Conclusion: In addition to having rich HH data, successes of this program, include increased awareness of IPC practices, enhanced communication about patient safety, enriched dialog and feedback around HH misses, and relationship building among program observers, unit staff and leaders
Robert Garcia, Sue Barnes, Roy Boukidjian, Linda Kaye Goss, COHN-S, Maureen Spencer, Edward J. Septimus, Marc-Oliver Wright, Shannon Munro, Sara M. Reese, Mohamad G. Fakih, Charles E. Edmiston, , Martin Levesque
American Journal of Infection Control 50 (2022) 1281−1295
Fifty years of evolution in infection prevention and control programs have involved significant accomplishments related to clinical practices, methodologies, and technology. However, regulatory mandates, and resource and research limitations, coupled with emerging infection threats such as the COVID-19 pandemic, present considerable challenges for infection preventionists. This article provides guidance and recommendations in 14 key areas. These interventions should be considered for implementation by United States health care facilities in the near future.
N. Demeersseman, V. Saegeman, V. Cossey, H. Devriese, A. Schuermans
Journal of Hospital Infection 132 (2023) 85e92
Ultraviolet (UV)-C light for disinfection has experienced a surge in popularity since the outbreak of COVID-19. Currently, many different UV-C systems, with varied properties that impact disinfection performance, are available on the market. Therefore this review aims to bundle the available information on UV-C disinfection to obtain an overview of its advantages, disadvantages, and performance-influencing parameters. A literature search was performed using the snowball search method in Google Scholar and PubMed with the following keywords: UV-C disinfection, UV-C dose, UV-C light source, UV-C repair mechanism, UV-C photoreactivation, and UV-C disinfection standards. The main parameters of UV-C disinfection are wavelength, dose, relative humidity, and temperature. There is no consensus about their optimal values, but, in general, light at a high dose and a spectrum of wavelengths containing 260 nm is preferred in an environment at room temperature with low relative humidity. This light can be generated by mercury-vapour, light-emitting diode (LED), pulsed-xenon, or excimer lamps. Multiple factors are detrimental to disinfection performance such as shadowing, a rough surface topography, a high level of contamination, repair mechanisms, and the lack of standardization. Also, there are health and safety risks associated with the UV-C technology when used in the proximity of people. UV-C disinfection systems have promising features and the potential to improve in the future. However, clarifications surrounding the different parameters influencing the technologies’ effectiveness in hospital environment are needed. Therefore UV-C disinfection should currently be considered for low-level rather than high-level disinfection.


Clostridioides difficile infectie (CDI), voorheen bekend als «Clostridium difficile» infectie, is een belangrijke oorzaak van infectieuze diarree verworven tijdens acute of chronische zorg. De symptomen variëren van milde diarree tot een ernstige levensbedreigende infectie, met als gevolg een hoge medische, sociale en economische belasting. Dit rapport heeft als doel de epidemiologie van CDI in Belgische ziekenhuizen te beschrijven, met de focus op het jaar 2021.
Het rapport vat de gegevens uit vier verschillende bronnen samen, namelijk:
(1) de nationale surveillance van CDI in ziekenhuizen, inclusief gegevens van het nationale referentielaboratorium (NRC 2010 – 2021),
(2) minimale ziekenhuisgegevens (MZG 2010 – 2020),
(3) facturatie van diagnostische tests (RIZIV 2010 – 2021),
4) het overlijdensregister (2008 – 2019).
Deelname aan de nationale surveillance nam sinds 2015 langzaam af. In 2021 hebben ongeveer 87 (81%) van de 107 ziekenhuizen die voor de CDI surveillance in aanmerking kwamen 2.051 CDI-gevallen gerapporteerd. Van hen leverden 82 ziekenhuizen (77%) zowel tellers (gevallen) als noemers (ligdagen en aantal opnames) voor ten minste één semester, terwijl 68 ziekenhuizen (64%) deze gegevens voor hele jaar rapporteerden.
De proportie «ziekenhuis-geassocieerde» gevallen (HA-CDI, met startdatum ≥ 2 dagen na opnamedatum) onder alle geregistreerde CDI, bedroeg 55% in 2021, in vergelijking met 62% in 2010. Het aandeel van de gevallen die vermoedelijk uit de «gemeenschap» kwamen, steeg licht naar 27% in vergelijking met 25% in 2020. Vergelijkbaar met vorige analyses ging het in ongeveer 10% om wederkerende gevallen, waren er iets meer vrouwelijke patiënten (55%), en waren patiënten voornamelijk ouderen (mediaanleeftijd van 76 jaar). Evenzo bleven geriatrie-, gastro-enterologie- en oncologie de meest getroffen afdelingen. In 2021, overleed 14% van de CDI-patiënten omwille van diverse redenen, terwijl 2% stierf als gevolg van hun infectie. De proportie van de als «gecompliceerd» gerapporteerde gevallen bleef laag (7%).
Van alle ziekenhuizen die hun CDI diagnose algoritmen rapporteerde, gebruikte 89% meerstapsalgoritmen in 2021, en 73% van hen gebruikte door ESCMID aanbevolen algoritmen (European Society of Clinical Microbiology and Infectious Diseases). Het gemiddelde percentage CDI-tests, berekend via surveillancegegevens, was 78.68 ontlastingstests per 10.000 ligdagen in 2021, en het aantal positieve testen bedroeg ongeveer 3%.
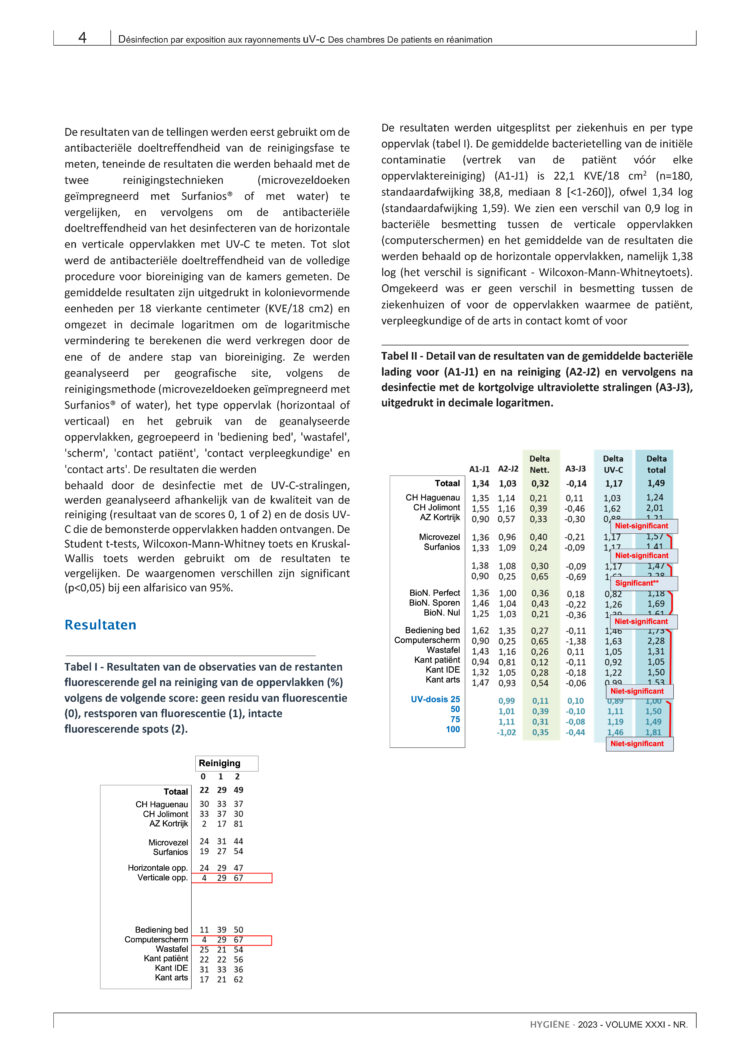
Sinds 2010, bleef de gemiddelde CDI-incidentie in acute ziekenhuizen, berekend op basis van de surveillancegegevens, min of meer stabiel op nationaal niveau, maar vertoonde een niet-significante dalende trend sinds 2018. In 2021, veroorzaakte dit 2,4/10.000 ligdagen voor het totaal aantal CDI gevallen en 1,3/10.000 ligdagen voor het aantal HA-CDI gevallen. De incidentie was hoger in Wallonië dan in Vlaanderen en Brussel (zie Figuur 1), maar de verschillen blijven klein. Er waren verschillen in de gerapporteerde incidentie van CDI en HACDI tussen provincies en ziekenhuizen.
Figuur 1: Gemiddelde incidentie van HA-CDI/10.000 ligdagen in acute ziekenhuizen, per regio, België, 2010-2021
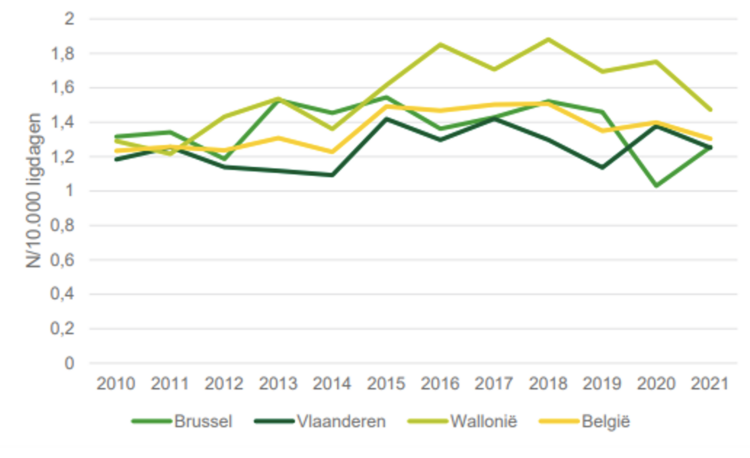
Opmerking: Ziekenhuis-geassocieerde Clostridioides difficile infectie (HA-CDI): begin van de symptomen ≥ 2 dagen na opname. Incidentieberekening: omvat alle acute ziekenhuizen die volledige gegevens (tellers en noemers) verstrekten voor ten minste één semester/jaar.
In het kader van de surveillance werden er in 2021, door 50 Belgische ziekenhuizen, 504 toxigene stammen naar het NRC gestuurd voor typering. Het aantal opgestuurde stammen is sinds 2014 voortdurend gedaald en zijn lager dan ooit. Ribotype BR4014 (BR: Europese Brazier classificatie voor ribotypes) bleef het meest voorkomende en wijdverspreide stam-type in Belgische ziekenhuizen, gevolgd door ribotype BR020. De hypervirulente stam BR078 kwam op de derde plaats, terwijl BR027 in slechts twee ziekenhuizen werd aangetroffen. Alle isolaten die getest waren voor antimicrobiële gevoeligheid waren gevoelig voor vancomycine, metronidazol en fidaxomicine. Dit zijn drie antibiotica die meestal worden gebruikt voor de behandeling van CDI.
Zoals blijkt uit Figuur 2 en op basis van de meest recente beschikbare minimale ziekenhuisgegevens van de federale overheidsdienst (FOD), was in 2020 de CDI-incidentie ongeveer 3,2/10.000 ligdagen, wat vergelijkbaar is met de gegevens van 2019. De CDI incidentie bedraagt, volgens de surveillance gegevens, 2,5/10.000 ligdagen. Sinds 2018, stijgt de kloof tussen deze twee gegevensbronnen. Aangezien deze gegevens alle gevallen omvatten, worden ze echter verondersteld een betere schatting te geven van de CDI belasting (burden) in België. In 2020 vermeldden 3.761 ziekenhuisverblijven CDI als primaire of secundaire diagnose, 11% minder dan in 2019.
Figuur 2: Clostridioides difficile infectie (CDI) incidentie in Belgische ziekenhuizen, 2009-2020
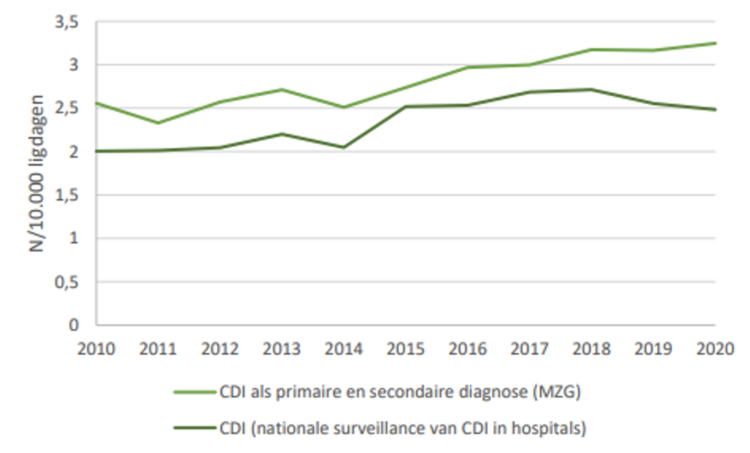
Bron: Federale Overheidsdienst Volksgezondheid (FOD). Aantal ICD-9-CM 008.45 (2000- 2014) en ICD-10-CM A04.7 (2016-2018) codes (Enterocolitis als gevolg van Clostridioides difficile) opgenomen in de minimale ziekenhuisgegevens databank als primaire of secundaire diagnose. Extrapolatie gemaakt voor 2015.
In 2021 werden ongeveer 159.500 testen voor het opsporen van fecaal toxine-producerende C. difficile gefactureerd, en bijna 14 tests werden terugbetaald per 1.000 verzekerde inwoners. Tot 2019 was het totale aantal gefactureerde testen het meest bepaald door het aantal gefactureerde testen bij gehospitaliseerde patiënten. Sinds 2020 zien we dat dat de trend in de totale aantal gefactureerde testen afhankelijk is van het aantal gefactureerde testen in ambulante patiënten.
In het overlijdensregister werden in 2019 (meest recente gegevens) 60 sterfgevallen als gevolg van C. difficile geregistreerd. Het “age-adjusted specific mortality rate” bedroeg 0,50 sterfgevallen/100.000 inwoners, wat een grote daling is ten opzichte van de laatste 16 jaar. De sterfte in Brussel was de hoogste van de drie gewesten. In 2019 deed 85% van de sterfgevallen zich voor bij mensen van 80 jaar of ouder.
Samengevat kan worden gesteld dat de CDI-belasting (burden) in Belgische ziekenhuizen de laatste jaren niet wezenlijk veranderde. Deelname aan de epidemiologische surveillance, met name het verzenden van stammen of ontlasting monsters naar de NRC, moet verder worden aangemoedigd. Ten slotte moeten antimicrobiële stewardship-programma’s en infectiepreventie- en controlemaatregelen in ziekenhuizen en in de ambulante praktijk, gelet op het verband met CDI, continue worden aangemoedigd en geëvalueerd.
Scabiës is een besmettelijke huidaandoening veroorzaakt door de scabiësmijt (Sarcoptes scabiei var hominis). Het is al meer dan honderd jaar gekend als een van de meest voorkomende dermatologische aandoeningen in ontwikkelingslanden en is al jaren endemisch in tropische landen met slecht toegankelijke gezondheidszorg. De laatste jaren is er een stijging van de incidentie binnen de algemene populatie in Europa merkbaar, aldus ook in België (1-5).
Recente incidentiecijfers voor België zijn niet beschikbaar, vermits individuele gevallen van scabiës sinds 2009 niet meer meldingsplichtig zijn. Collectieve scabiës is, door de noodzakelijke gecoördineerde aanpak, wel meldingsplichtig en komt op regelmatige basis voor in ziekenhuizen en residentiële collectiviteiten zoals woonzorgcentra, instellingen voor mensen met een beperking, thuisloze opvangcentra, gevangenissen, … (4).
Scabiës is niet ernstig, maar kan door de complexiteit van de ziekte een negatieve invloed hebben op de kwaliteit van leven, het werk en de slaapkwaliteit. Tevens kan het psychosociale problemen veroorzaken bij de personen besmet met scabiës en hun familieleden. Om deze reden is het van groot belang dat er in de verschillende betrokken settings wordt ingezet op een snelle gecoördineerde aanpak van individuele scabiës gevallen en van clusters (5).
In dit artikel wordt een scabiës uitbraak, veroorzaakt door een index geval met scabiës Norvegica (ook bekend als scabiës crustosa), op 2 geriatrie afdelingen in het algemeen ziekenhuis Vesalius (AZV) te Tongeren beschreven. Er wordt tevens ingegaan op de genomen controle- en preventiemaatregelen.
Achtergrond
Het AZV is een algemeen ziekenhuis met 326 erkende bedden, waarvan 25 bedden op Geriatrie B0 en 24 bedden op Geriatrie C0. Voor de hieronder beschreven uitbraak kwam in het AZV slechts sporadisch een alleenstaand geval van de klassieke scabiës variant voor.
In november 2021 werd de dienst Ziekenhuishygiëne op de hoogte gesteld dat thuisverpleegkundigen, van een patiënt die gehospitaliseerd werd in het ziekenhuis, gediagnosticeerd werden met scabiës. De 86-jarige patiënt werd in oktober 2021 opgenomen op 2 geriatrische afdelingen (B0 en C0) en overleed na 24 dagen hospitalisatie. De patiënt was bekend met een oncologische aandoening en werd eerder gediagnosticeerd met een paraneoplastisch syndroom, omwille van de aanwezigheid van nachtelijke jeuk, schilfers en een dikke hoornlaag. Na plaatsbezoek op beide afdelingen door de dienst Ziekenhuishygiëne werd de diagnose van paraneoplastisch syndroom in vraag gesteld, aangezien een verpleegkundige enkele dagen voordien de diagnose scabiës kreeg en reeds meerdere medewerkers jeukklachten ervaarden.
Na kort literatuuronderzoek, contact met de behandelend geriater en het Agentschap Zorg & Gezondheid werd besloten dat het ging om een geval van scabiës Norvegica.
Verloop van de epidemie en getroffen maatregelen
Omwille van de onverwachte, snelle stijging van het aantal bevestigde gevallen en het aantal symptomatische personen, gelinkt aan dezelfde patiënt, werd de scabiës-uitbraak vastgesteld. Om systematisch en gecoördineerd te werken, werd gewerkt volgens de stappen van uitbraak management van het Center for Disease Control (CDC) en de World Health Organization (WHO) (6,7).
Stap 1: bevestig uitbraak en identificeer risicopersonen
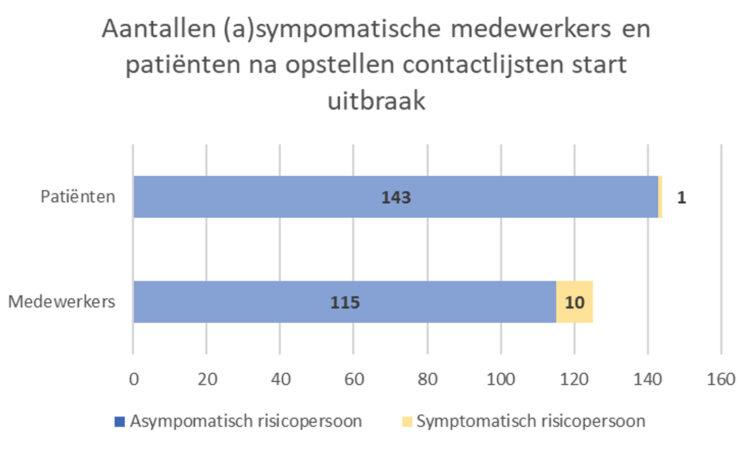
De uitbraak werd bevestigd door de dienst Ziekenhuishygiëne met als eerste stap een schriftelijke communicatie naar de directie en leidinggevenden van de betrokken diensten. Medewerkers werkzaam op de verpleegdiensten Geriatrie B0 en C0, inclusief paramedici, technisch personeel, studenten en medewerkers die contact hadden met de patiënt op de diensten spoedgevallen en medische beeldvorming werden geïdentificeerd als risicopersonen (n=115). Ze werden schriftelijk op de hoogte gebracht van de situatie en kregen de vraag tot verhoogde waakzaamheid. Na het opstellen van de contactlijst bleken 10 medewerkers symptomatisch te zijn.
Patiënten die sinds de opname van de indexpatiënt gehospitaliseerd werden op de afdeling C0 of B0 (n=144) werden tevens als risicopersonen geïdentificeerd, vermits meerdere medewerkers symptomatisch waren en overdracht kon plaatsvinden via besmette werkkledij door rechtstreeks contact met de zwaar zorgbehoevende index-patiënt. Eén patiënt, die ondertussen werd getransfereerd naar een revalidatie afdeling, bleek al symptomatisch te zijn en werd in bronisolatie verpleegd tot consult van een dermatoloog.
Stap 2: vorm een uitbraak team
Door de vermoedelijke grootte van de uitbraak en de nood aan interne en externe actoren met verschillende rollen en verantwoordelijkheden, werd onmiddellijk een uitbraak team samengesteld, bestaande uit de dienst Ziekenhuishygiëne, directieleden, de leidinggevenden en geriaters van beide afdelingen, de zorgmanager en het Agentschap Zorg & Gezondheid.
Stap 3: definieer een case definitie
Een case definitie classificeert individuen binnen een uitbraak-setting op basis van klinische criteria, tijd, plaats en persoon. De meeste case definities laten enige vorm van onzekerheid toe door verschillende categorieën te creëren (6).
Alle medewerkers en patiënten die vluchtig, langdurig of frequent contact hadden met de index-patiënt of zijn linnen en alle medewerkers en patiënten die langdurig of frequent contact hadden met een medewerker die scabiës klachten had, werden geclassificeerd als een mogelijk geval.
Alle medewerkers en patiënten die scabiës klachten hadden, maar nog geen dermatologisch onderzoek hadden ondergaan, werden geclassificeerd als vermoedelijk geval.
Er werd gesproken van een bevestigd scabiës geval indien medewerkers of patiënten scabiës positief werden bevonden door de huisarts, dermatoloog of andere arts.
Stap 4: zoek passief en actief naar cases
Om de mate van verspreiding in kaart te brengen en zo de nodige maatregelen te nemen, dient er passief en actief gezocht te worden naar gevallen (6,7).
De dienst Ziekenhuishygiëne vroeg schriftelijk en mondeling naar verhoogde waakzaamheid voor het ontstaan van scabiës symptomen bij verpleging, artsen, paramedici, medewerkers van de linnenkamer, logistiek en schoonmaak van beide geriatrie afdelingen, de dienst spoedgevallen en medische beeldvorming. Alle verpleegeenheden werden op de hoogte gesteld van de uitbraak en werden gevraagd om waakzaam te zijn voor symptomen bij opgenomen patiënten.
De uitbraak werd tevens gecommuniceerd naar externe partners zoals woonzorgcentra en ziekenhuizen in de nabije omgeving.
Stap 5: beschrijf de uitbraak en neem eerste maatregelens
Een goede beschrijvende epidemiologie is een belangrijk onderdeel binnen uitbraakmanagement om trends, verspreiding en betrokken actoren in kaart te kunnen brengen, met als gevolg systematisch gecoördineerde preventieve en curatieve maatregelen (6).
De dienst Ziekenhuishygiëne van het AZV registreerde op continue basis welke medewerkers en patiënten betrokken waren bij de uitbraak, wie welk soort risicocontact had, wie klachten vertoonde en bij wie de diagnose bevestigd werd. Dit steeds in absolute aantallen en percentages, eventueel met visuele toelichting (zie grafiek 1).
Grafiek 1: Staafdiagram symptomatische/asymptomatische medewerkers en patiënten bij start uitbraak (exclusief index).
Binnen de 24 uur na de start van de uitbraak werden de eerste maatregelen genomen, waaronder het werken met isolatieschort en handschoenen door medewerkers die risicocontact hadden, een consult dermatologie voor medewerkers met klachten, het verzorgen van alle patiënten op geriatrie B0 en C0 met isolatieschort en handschoenen, het isoleren van symptomatische patiënten en het aanvragen van een consult dermatologie. De dienst Ziekenhuishygiëne liet een grote bestelling plaatsen van permetrine-crème, de voorkeursbehandeling op dat moment, om preventieve behandelingen te kunnen uitvoeren.
Stap 6: maak een hypothese
Nadat bleek dat de index-patiënt klachten had van erge nachtelijke jeuk, een dikke hoornlaag, krabletsels en de overvloedige aanwezigheid van schilfers, was er al snel een vermoeden dat het niet ging om een paraneoplastisch syndroom, maar om een geval van scabiës Norvegica, een zeer besmettelijke vorm van scabiës die voorkomt bij bepaalde groepen patiënten (immuungecompromitteerde patiënten, patiënten met neuropathie, paresen of bewegingsbeperkingen, hoogbejaarden in zorginstellingen, …) en waarbij een kortdurend contact reeds tot besmetting kan leiden.
Medewerkers met klachten of medewerkers die de diagnose scabiës kregen, konden besmet zijn via vluchtig of nauw contact met de index. Patiënten met klachten konden besmet zijn door overdracht via medewerkers met scabiës of via de werkkledij van medewerkers die contact hadden met de index-patiënt. .
Stap 7: test de hypothese
Visuele of microbiologische diagnostiek bij de index-patiënt kon niet uitgevoerd worden omwille van het overlijden. Rekening houdend met de mate van verspreiding (thuisverpleegkundigen, medepatiënten en ziekenhuispersoneel) en de symptomen van de index-patiënt, werd geconcludeerd dat het inderdaad om de Norvegica vorm van scabiës ging.
Stap 8: communicatie
Correcte communicatie naar de verschillende actoren dient snel en efficiënt uitgevoerd te worden.
In de acute periode van de scabiës uitbraak in het AZV werd dagelijkse schriftelijke communicatie met een stand van zaken verzonden naar de directie en andere interne betrokkenen. Tevens werden er regelmatig schriftelijke en/of telefonische updates bezorgd aan alle ziekenhuismedewerkers, studenten, verantwoordelijken van scholen voor verpleegkunde, woonzorgcentra, de externe wasserij, de begrafenisondernemer van de index-patiënt en de arbeidsgeneeskundige dienst.
Stap 9: implementeer controle en preventie maatregelen
In uitbraak onderzoek is het primaire doel om controle te krijgen over de uitbraak en zo verdere verspreiding tegen te gaan. Om uitbreiding tegen te gaan, worden er best zo snel mogelijk initiële maatregelen genomen bij de start van de uitbraak, gevolgd door uitgebreide maatregelen na verder onderzoek.
Na het nemen van de initiële maatregelen rond persoonlijke beschermingsmiddelen, isolatie en consulten dermatologie indien nodig, werden de eerste curatieve behandelingen uitgevoerd bij medewerkers met symptomen, alsook bij een symptomatische patiënt op de revalidatie afdeling. Bovenstaande personen moesten een behandeling met permetrine-crème ondergaan op dag 1 en 7, rekening houdend met de hygiënische maatregelen beschreven in de folder van het Agentschap Zorg & Gezondheid (8). Huishoudens van symptomatische medewerkers en patiënten ontvingen een informatieve brief omtrent de preventieve behandeling die zij moesten ondergaan of de verwijzing naar een arts indien klachten.
Alle asymptomatische medewerkers kregen een preventieve behandeling 5-7 dagen na de eerste behandeling van de symptomatische betrokkenen.
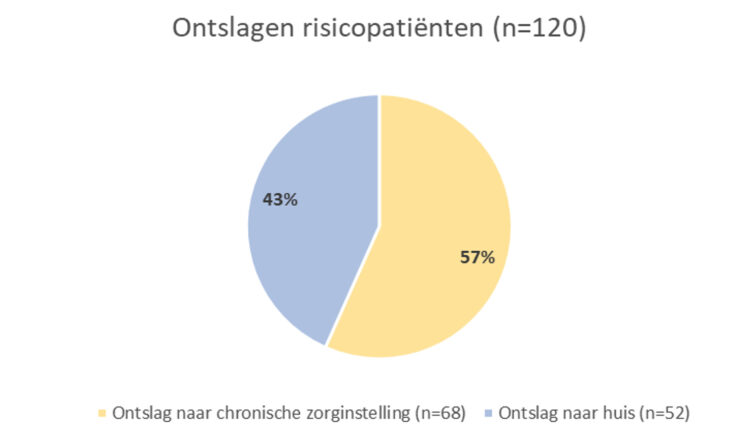
Alle patiënten die gedurende de uitvoering van de behandelingen nog gehospitaliseerd waren op Geriatrie B0 en C0 (n=23) kregen hun preventieve behandeling op de afdeling, alsook een informatiebrief met de maatregelen die genomen moesten worden voor het persoonlijk linnen. De symptomatische patiënt die nog gehospitaliseerd was, werd curatief behandeld. Reeds ontslagen patiënten (n=120) kregen een informatieve brief met vraag naar waakzaamheid, uitleg rond de behandeling die ze moesten ondergaan en de afhaling van de permetrine-crème (zie grafiek 2). Meer dan de helft van de ontslagen patiënten (n=68) verbleven in 25 verschillende chronische zorginstellingen (zie grafiek 3). Deze instellingen werden door de dienst Ziekenhuishygiëne gecontacteerd voor de nodige informatie, verdere afspraken en eventuele adviezen. Bij deze telefonische contacten, bleek dat er reeds 4 risicocontacten scabiës klachten hadden in de verschillende instellingen. Zij werden geadviseerd om de symptomatische bewoners te isoleren en contact op te nemen met een arts voor diagnosestelling.
Grafiek 2: Staafdiagram patiënten die risicocontact hadden.
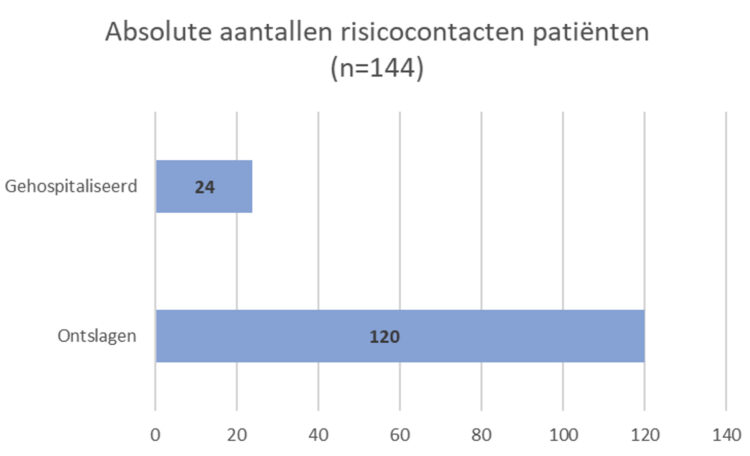
Grafiek 3: Cirkeldiagram ontslagen risicopatiënten met bestemming na ontslag.
Andere genomen maatregelen waren het voor 7 dagen in quarantaine plaatsen van alle gordijnen en stoffen bureaustoelen op de afdeling, het inzetten op dagelijks vervangen van beroepskledij en de inschakeling van het Fonds van Beroepsziekten.
Indien er herval werd vastgesteld bij medewerkers of patiënten werd er 2 keer een 3-daagse behandeling met Benzylbenzoaat opgestart of een behandeling met ivermectine, dit met een tussentijd van 1 week.
Zoals in de literatuur beschreven, heeft scabiës een impact op de kwaliteit van leven door de symptomen en gevoelens die gepaard gaan met een besmetting en door het effect op relaties, slaap, werk en studie (5,9,10). Om de psychologische belasting te verlagen werd er in het AZV ingezet op correcte en duidelijke communicatie naar alle betrokkenen op juiste tijdstippen. Alsook werd er een psycholoog ter beschikking gesteld om eventuele verdere begeleiding op te starten bij medewerkers en nog gehospitaliseerde patiënten.
Stap 10: blijvende surveillance en opvolging
Na implementatie van controle- en preventiemaatregelen dient er gedurende een vooraf afgesproken periode blijvende opvolging te zijn (6).
Nadat alle maatregelen genomen werden om de scabiës uitbraak in te dijken, werd ingezet op opvolging van herval en nieuwe gevallen gedurende 6 weken na het laatste personeelslid of de laatste gehospitaliseerde patiënt waarbij scabiës werd vastgesteld. De surveillance werd bewerkstelligd door blijvende actieve bevraging van symptomen door de dienst Ziekenhuishygiëne en de bedrijfsarts bij medewerkers met en zonder klachten. Opgenomen patiënten op Geriatrie B0 en C0 werden tevens dagelijks bevraagd naar symptomen van jeuk en indien nodig werden er verdere maatregelen genomen rond isolatie en behandeling.
Er waren nog verschillende hervallen bij medewerkers en patiënten gedurende een periode van 12 weken, alsook bij patiënten en medewerkers die ondanks hun preventieve behandeling toch gediagnosticeerd werden met scabiës. Na een stabielere periode, ontstonden er meermaals kleine uitbraken in 2022 door hervallen medewerkers of patiënten. Een blijvende waakzaamheid naar symptomen bij medewerkers en patiënten werd behouden, inclusief een extra bevraging naar klachten op de dienst spoedgevallen bij opname van geriatrische patiënten en de ontwikkeling van e-learnings rond scabiës voor medewerkers.
De scabiës uitbraak in het AZV werd veroorzaakt door een index-patiënt met scabiës Norvegica, waardoor verdere verspreiding naar medewerkers en patiënten door vluchtig contact met de index-patiënt of door contact met besmette medewerkers plaatsvond. De mate van verspreiding werd vermoedelijk negatief beïnvloed doordat de index-patiënt een oncologische problematiek had, langdurig opgenomen was, zwaar zorgbehoevend was en de diagnose pas na overlijden gesteld werd.
Zoals tevens gemerkt in het AZV bemoeilijkte de complexe diagnosestelling bij risicocontacten met klachten een snelle en efficiënte aanpak. Sinds 2022 wordt er in België meer gebruik gemaakt van microscopisch onderzoek van huidschilfers en van de scabiës PCR (Polymerase chain reaction). Onderzoek van de RIVM (2017) toont aan dat bij de aanwezigheid van een verdacht klinisch beeld in 76% van de gevallen de diagnose niet bevestigd kan worden met microscopie/PCR. Strikte diagnosestelling via klinisch beeld zorgt bijgevolg voor veel vals-positieve diagnoses. De mate van klinische verdenking bij zeer verdachte klachten blijkt wel sterk geassocieerd met de kans op een positieve PCR-uitslag (69%). De scabiës-PCR detecteert niet enkel DNA van levende mijten, maar ook van dode mijten en feces van mijten. Daardoor is de PCR geen goede techniek om het effect van een behandeling op te volgen. Er is meer onderzoek nodig naar de termijn van de aanwezigheid van scabiës DNA in huidschilfers na behandeling (11). Sinds midden 2022 wordt er, bij medewerkers of gehospitaliseerde patiënten van het AZV, op regelmatige basis een PCR-test uitgevoerd. Dit indien scabiës niet kan uitgesloten worden op basis van klinische symptomen of op basis van microscopische diagnostiek.
Een tweede struikelblok bij de aanpak van deze scabiës uitbraak bleek de aanwezigheid van angst te zijn. Vermits scabiës in 2021 een nog niet veel voorkomend probleem was en er dus weinig kennis rond was in het AZV, zorgde dit voor veel gevoelens van verdriet, angst en paniek bij de medewerkers van de betrokken afdelingen. Ondanks dat er werd ingezet op open en duidelijke communicatie, beschikbaarheid van de dienst Ziekenhuishygiëne en inzet van psychologen, bleef het psychologische aspect meespelen. Zo werd opgemerkt dat medewerkers extreem angstig waren om zelf scabiës te krijgen en dit door te geven aan gezinsleden en patiënten. Hierdoor deden sommige asymptomatische medewerkers, die een preventieve behandeling moesten ondergaan op dag 7 na de eerste behandeling van de symptomatische medewerkers, hun behandeling reeds op dag 5.
Door de grootte van de uitbraak was er weinig controle over de preventieve en curatieve behandelingen van risicopatiënten die reeds ontslagen waren uit het ziekenhuis. Niet alle bestelde tubes permetrine-crème werden opgehaald door de gecontacteerde patiënten of familieleden. Bij heropname van deze risicopersonen werd steeds bevraagd of zij de behandeling uitgevoerd hadden, maar op regelmatige basis bleek dit niet het geval. Sporadisch werd een risicocontact symptomatisch heropgenomen na enige tijd, dit met of zonder preventieve behandeling. Opvolging van externen was voor de dienst Ziekenhuishygiëne niet mogelijk, maar bij toekomstige uitbraken kan het Hospital Outbreak Support Team (HOST) Zuidwest-Limburg of het Agentschap Zorg & Gezondheid hierin een rol spelen.
Voor elk risicocontact werd initieel 1 tube permetrine-crème besteld. Interne medewerkers die niet voldoende hadden met 1 tube crème, konden contact opnemen met de dienst Ziekenhuishygiëne voor een tweede tube, zoals ook aangegeven in de bijsluiter (12). Bij de reeds ontslagen patiënten was er geen controle of het lichaam met voldoende crème werd ingesmeerd. Sinds de uitbraak van 2021 wordt de regel gehanteerd dat grotere en corpulente personen steeds 2 tubes permetrine-crème ontvangen per behandeling.
Bij herval van een medewerker of patiënt tijdens en na de uitbraak werd een behandeling met benzylbenzoaat of ivermectine voorgeschreven. Benzylbenzoaat werd sporadisch gebruikt, bij medewerkers en patiënten waar het niet als limiterend gezien werd om deze 2 keer 3-daagse kuur te doorlopen. Ivermectine werd bekomen via het buitenland bij resistentie of contra-indicaties voor permetrine en benzylbenzoaat. Sinds november 2022 is ivermectine ook verkrijgbaar in België. De voorkeursbehandeling voor scabiës van het Agentschap Zorg & Gezondheid werd in juli 2022 aangepast. Hierbij wordt niet enkel permetrine als voorkeurspreparaat opgegeven, maar kan er tevens meteen benzylbenzoaat opgestart worden. Bij therapiefalen of bij contra-indicaties voor de voorkeursbehandelingen, kan ivermectine worden opgestart (13).
Vermits de vermoedelijke stijging van de prevalentie van scabiës in de Tongerse bevolking, werd scabiës meegenomen in het opleidingstraject van ziekenhuismedewerkers via e-learning en via fysieke inscholing. Informatie verlenen omtrent scabiës blijft belangrijk binnen het AZV en het ziekenhuisnetwerk andreaz via het HOST Zuidwest-Limburg. Dit door e-learnings voor medewerkers van chronische zorginstellingen, voor huisartsen en andere betrokkenen, fysieke opleidingen, updates van het aantal scabiës uitbraken, de ontwikkeling van behandelplannen, … (14).
Bovenstaand beschreven uitbraak geeft aan dat snel, maar gestructureerd handelen één van de belangrijkste aspecten is binnen uitbraak management.
1) Centers for Disease Control and Prevention (2010). Parasites – Scabies. Geraadpleegd op 17 februari 2023, van CDC – Scabies
2) World Health Organization (2020). Scabies. Geraadpleegd op 17 februari 2023, van https://www.who.int/news-room/fact-sheets/detail/scabies#:~:text=Prevalence%20estimates%20in%2c0the%20recent,Recurrent%20infestations%20are%20common.
3) Rijksinstituut voor Volksgezondheid en Milieu (2022). Scabiës richtlijn. Geraadpleegd op 17 februari 2023, van https://lci.rivm.nl/richtlijnen/scabies
4) Agentschap Zorg & Gezondheid (z.d.). Scabiës (schurft), collectieve infectie. Geraadpleegd op 17 februari 2023, van https://www.zorg-en-gezondheid.be/scabies
5) Aždajic, M., Bešlic, I., Gašic, A., Ferara, N., Pedic, L., Lugovic-Mihic, L. Increased scabies incidence at the beginning of the 21st century: What do reports from Europe and the world show. Life (2022), doi: https://doi.org/10.3390/life12101598
6) Centers for Disease Control and Prevention (2016). Lesson 6: Investigating an Outbreak. Geraadpleegd op 17 februari 2023, van Principles of Epidemiology: Lesson 6, Section 2|Self-Study Course SS1978|CDC
7) World Health Organization (2022). Principles and steps of an outbreak investigation. Geraadpleegd op 17 februari 2023, van Principles and steps of an outbreak investigation (who.int)
8) Agentschap Zorg & Gezondheid (2018). Folder Schurft (of scabiës). Geraadpleegd op 17 februari 2023, van Folder Schurft (of scabiës) | Zorg en Gezondheid (zorg-en-gezondheid.be)
9) Jin-gang, A. et al. Quality of life of patients with scabies. J Eur Acad Dermatol Venereol (2010)., doi: 10.1111/j.1468-3083.2010.03618.x.
10) Trettin, B., Lassen, J., Andersen, F, Agerskov, H. The journey of having scabies – a qualitative study. Journal of Nursing Education and Practice (2019)9:2.
11) Rijksinstituut voor Volksgezondheid en Milieu (2017). Scabiës – PCR bij uitbraken binnen zorgorganisaties. Geraadpleegd op 18 februari 2023, van Scabiës-PCR bij uitbraken binnen zorgorganisaties / IB 12-2017 | RIVM
12) Pharma (2020). Zalvor. Geraadpleegd op 18 februari 2023, van E-Compendium
13) Agentschap Zorg & Gezondheid (2022). Aanpassing behandelingsrichtlijn scabiës – brief huisartsen en dermatologen. Geraadpleegd op 18 februari 2023, van Scabiës (schurftmijt) (zorg-en-gezondheid.be)
14) Hospital Outbreak Support Team Zuidwest Limburg (2022). Tools en procedures – Scabiës. Geraadpleegd op 18 februari 2023, van Tools en procedures – HOST Zuid-West Limburg (hostzwl.be)
(Y. Glupczynski)
In het artikel over een epidemie scabiës norvegica in het AZ Vesalius brengt E. Coeman verslag uit over zijn positieve ervaring met het gebruik van een PCR-test om de diagnose van scabiës te bevestigen bij personen met risicocontacten (patiënten of zorgpersoneel). Hij benadrukt de superioriteit van deze techniek ten opzichte van de conventionele klinische diagnose, die vaak te kampen heeft met vals-positieve resultaten.
Sinds de COVID-19-epidemie worden moleculaire tests op basis van de PCR-techniek steeds vaker gebruikt voor de diagnose van veel infectieziekten. Deze tests bieden vaak het gecombineerde voordeel van een uitstekende gevoeligheid en specificiteit en ze maken een snelle diagnose mogelijk, aangezien ze op grote schaal beschikbaar en gemakkelijk te gebruiken zijn (commerciële kits). De verbeterde gevoeligheid van de PCR-test die in het artikel wordt gemeld, is zeker interessant, maar het ontbreekt aan perspectief met betrekking tot de werkelijke prestaties van de PCR-test, omdat er tot nu toe weinig onderzoeken zijn uitgevoerd bij grote series patiënten met scabiës (verschillende klinische presentaties, verschillende populaties waaronder oudere patiënten met atypische klinische presentaties, enz.).
De weliswaar veelbelovende diagnose door middel van PCR vervangt niet het klinische onderzoek, en dit laatste, gekoppeld aan de visualisatie van de schurftmijten of eitjes door lichtmicroscopie of dermoscopie, blijft essentieel in de eerstelijnsdiagnose van gevallen van scabiës.1 Tot slot zijn de PCR-tests die tot nu toe werden geëvalueerd, niet gestandaardiseerd en er werden verschillende formaten (met verschillende doelgroepen van DNA van Sarcoptes Scabei) voorgesteld.2 Aangezien er geen enkele commerciële test bestaat en er in België geen terugbetaling voorzien is, is de PCR-test voor de diagnose van scabiës niet beschikbaar in de meeste laboratoria.
De lezers die geïnteresseerd zijn in dit onderwerp, kunnen meer informatie vinden in twee recente overzichtsartikelen over de diagnose van scabiës en de rol van de verschillende laboratoriumtechnieken, waaronder PCR.
1. Engelman D, Yoshizumi J, Hay RJ et al. The 2020 International Alliance for the Control of Scabies Consensus Criteria for the Diagnosis of Scabies. Br J Dermatol. 2020 Nov;183(5):808-820.
2. Siddig EE, Hay R. Laboratory-based diagnosis of scabies : a review o f the current status. Trans R Soc Trop Med Hyg. 2022 Jan 19; 116(1): 4-9.


Naar aanleiding van de Internationale Gezondheidsregeling van de WHO van 2005, die tot doel heeft «de internationale verspreiding van ziekten te voorkomen, ertegen te beschermen, ze te beheersen en erop te reageren met middelen die in verhouding staan tot en beperkt zijn tot de risico’s voor de volksgezondheid», hebben de Belgische autoriteiten in 2007 de Risicobeoordelingsgroep (RAG) en de Risicobeheergroep (RMG) opgericht. (1,2). Het belang van dergelijke structuren werd in 2013 bevestigd door Besluit nr. 1082/2013/EU van het Europees Parlement en de Europese Raad over ernstige grensoverschrijdende bedreigingen van de gezondheid.
Zodra een potentiële bedreiging voor de volksgezondheid wordt vastgesteld, is de RAG verantwoordelijk voor (i) het beoordelen van de bedreiging, (ii) het evalueren van het risico voor de volksgezondheid van de Belgische bevolking, (iii) het voorstellen van maatregelen om de bedreiging te beperken of te beheersen (op het gebied van volksgezondheid) en (iv) het monitoren van de risico’s en interventies. Bedreigingen voor de volksgezondheid kunnen van microbiologische, chemische of ecologische oorsprong zijn. De RAG wordt gecoördineerd door het Belgisch Instituut voor Volksgezondheid Sciensano en bestaat uit vertegenwoordigers van de regionale gezondheidsautoriteiten (afdelingen infectiepreventie en -bestrijding), de Hoge Gezondheidsraad en professionals die op basis van hun expertise worden uitgenodigd (epidemiologen, clinici, microbiologen, hygiënisten, milieuspecialisten, biostatistici, enz.)
De door de RAG voorgestelde aanbevelingen worden voorgelegd aan de RMG. De RMG, samengesteld uit vertegenwoordigers van de gezondheidsautoriteiten (administratie en ministeries), is verantwoordelijk voor (i) het beslissen over maatregelen om de impact te beperken of de dreiging te controleren, (ii) het implementeren van deze maatregelen en (iii) het communiceren ervan.
Tijdens de COVID-19-crisis werd de RAG onder andere gevraagd een systeem op te zetten om de epidemiologische situatie van COVID-19 eenvoudig te interpreteren en de besluitvorming te ondersteunen. Tussen september 2020 en augustus 2023 werden achtereenvolgens verschillende «beheersinstrumenten» ontwikkeld en gebruikt. De laatste update van de COVID-19-managementtool werd uitgevoerd in december 2021, waarbij drie niveaus werden onderscheiden: niveau 1 – epidemiologische situatie onder controle; niveau 2 – toenemende virale circulatie die zou kunnen leiden tot druk op het gezondheidszorgsysteem; en niveau 3 – hoge virale circulatie die zou kunnen leiden tot een overbelasting van het gezondheidszorgsysteem. De verschillende niveaus werden gedefinieerd op basis van verschillende indicatoren, met name indicatoren die de druk weergeven die COVID-19 op het gezondheidszorgsysteem uitoefent (aantal ziekenhuisopnames in verband met COVID-19, bezetting van bedden op de intensive care door COVID-19-patiënten, aantal consulten bij huisartsen bij verdenking op COVID-19) ondersteund door andere indicatoren (positiviteitspercentage voor symptomatische patiënten, Rt en incidentie van COVID-19-gevallen na 14 dagen). (3). Dit beheersinstrument is zeer nuttig gebleken bij het communiceren van de epidemiologische situatie aan de autoriteiten.
Gezien de co-circulatie van SARS-CoV-2 en andere respiratoire virussen, is het noodzakelijk geworden om een beheersinstrument te hebben dat niet alleen rekening houdt met SARS-CoV-2 maar ook met andere respiratoire virussen. Zo ontstond in de zomer van 2023 de «Respi-Radar»-tool, met als hoofddoel het beoordelen van de epidemiologische situatie van luchtweginfecties en het informeren van de paraatheid en reactie van de volksgezondheid. Het toepassingsgebied van Respi-Radar omvat daarom alle belangrijke luchtweginfecties, niet alleen COVID-19. Dit document beschrijft hoe de Respi-Radar is opgezet en werkt.
Gebruikte indicatoren
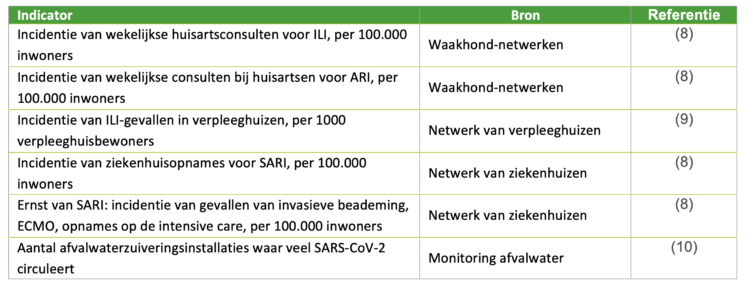
De Respi-Radar is gebaseerd op vijf indicatoren uit surveillancesystemen voor respiratoire infecties en een specifieke indicator uit COVID-19 (tabel 1).
•incidentie van consulten bij huisartsen voor influenza-achtige ziekten (ILI)
•incidentie van huisartsconsulten voor acute respiratoire infecties (ARI)
•incidentie van ILI-gevallen in verpleeghuizen
•incidentie van ziekenhuisopnames voor ernstige acute luchtweginfecties (SARI)
•incidentie van ernstige complicaties na ziekenhuisopname voor SARI (invasieve beademing, ECMO, opname op intensive care, overlijden)
•aantal afvalwaterzuiveringsinstallaties met een hoge concentratie SARS-CoV-2
Deze indicatoren volgen de circulatie van verschillende respiratoire virussen, de ernst van de ziekten en hun impact op het gezondheidszorgsysteem.
Definitie van drempels
Voor elke indicator werden verschillende drempels bepaald. Voor de incidentie van huisartsconsulten voor ILI, de incidentie van huisartsconsulten voor ARI en de incidentie van ziekenhuisopnames voor SARI werden de niveaus, met de steun van het ECDC, bepaald met behulp van de MEM (Moving Epidemic Method). Deze statistische methode maakt gebruik van historische gegevens van epidemiegolven van de afgelopen vijf jaar om wekelijks drempelwaarden vast te stellen die het activiteitenniveau van een epidemie bepalen. (4). Voor de incidentie van ILI-gevallen in verpleeghuizen en het aantal rioolwaterzuiveringsinstallaties met een hoge concentratie SARS-CoV-2 was de hoeveelheid historische gegevens nog onvoldoende om de MEM te kunnen gebruiken. De drempelwaarden werden daarom door de deskundigen vastgesteld op basis van hun kennis (tabel 2).
Definitie van Respi-Radar niveaus
De Respi-Radar heeft drie niveaus en een basisniveau (tabel 2). Het basisniveau (groen) komt overeen met een pre-epidemische situatie. Het 1er niveau (geel niveau) komt overeen met een situatie waarin de epidemische drempel is overschreden, virussen circuleren maar de impact op het gezondheidszorgsysteem blijft beperkt. Op niveau 2e (oranje niveau) is de viruscirculatie matig, waardoor er enige druk is op het gezondheidszorgsysteem. Op niveau 3 (rood) is er sprake van een aanzienlijke viruscirculatie, met een hoog risico op overbelasting van het gezondheidszorgsysteem. De drempels die voor elke indicator zijn gedefinieerd, bepalen de Respi-Radar niveaus.
Hoe Respi-Radar werkt
Surveillancegegevens over ademhalingsziekten zijn eenmaal per week beschikbaar en worden verzameld in het wekelijkse bulletin over acute ademhalingsziekten. (5). Het niveau van de verschillende indicatoren die de Respi-Radar definiëren wordt geanalyseerd door de RAG experts om een algemeen niveau te definiëren dat de epidemiologische situatie karakteriseert voor de week die beoordeeld wordt. Andere relevante aanvullende informatie kan ook worden meegenomen in de beoordeling (bijv. de Europese en internationale situatie, genomische surveillancegegevens, etc.). Daarnaast kan de RAG acties voorstellen die bij de situatie passen. Het niveau en de acties die door de RAG worden voorgesteld, worden vervolgens voorgelegd aan de RMG, die de analyse valideert en beslist over de passende maatregelen. Verschillende organen hebben ook reeksen maatregelen ontwikkeld die aangepast zijn aan elk niveau van Respi Radar: het Wetenschappelijk Comité Strategie heeft een reeks maatregelen voorgesteld voor de algemene bevolking. (6)en de Conseil Supérieur de la Santé zal naar verwachting maatregelen voorstellen voor de gezondheidszorg (gepland voor begin 2024).
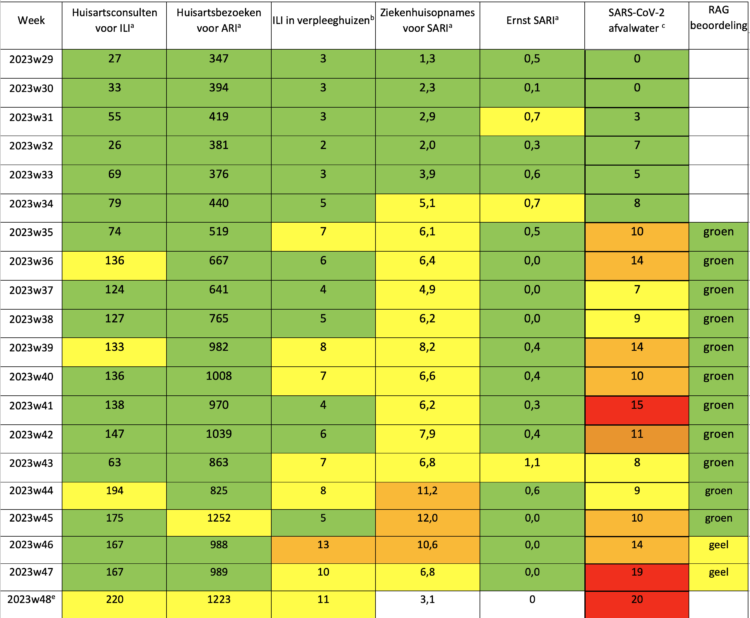
Het gebruik van de Respi-Radar als instrument voor het beoordelen en beheren van luchtweginfecties werd op 24 augustus 2023 gevalideerd door de RMG. Tabel 3 toont de niveaus van de verschillende indicatoren in de tijd sinds juli 2023 en de beoordeling door de RAG sinds eind augustus 2023 (week 35). De situatie werd beoordeeld als zijnde op basisniveau – groen niveau tussen eind augustus en medio november (weken 35 tot 45). Sinds 23 november 2023 (week 46) wordt de epidemiologische situatie voor luchtweginfecties beoordeeld als geel, gezien de stijging die voor verschillende indicatoren is waargenomen. Dit betekent dat de epidemische drempel is bereikt, maar dat de situatie in dit stadium onder controle blijft en dat de impact op de gezondheidszorg (eerste en tweede lijn) beperkt is.
Afhankelijk van het geschatte niveau stelde de RAG verschillende acties voor. In september 2023 was het niveau groen, maar met het oog op het komende respiratoire seizoen beval de RAG aan om de huidige richtlijnen voor de behandeling van gevallen van COVID-19 en respiratoire infecties in het algemeen opnieuw uit te brengen. In oktober 2023, nog steeds op groen, benadrukte de RAG het belang van het handhaven van de basismaatregelen. De RAG benadrukte ook het belang van vaccinatie tegen ziekteverwekkers van de luchtwegen (influenza, COVID-19, RSV en pneumokokken) om de vatbare bevolking zo doeltreffend mogelijk te beschermen. In november 2023, toen het groene niveau werd opgewaardeerd naar geel, verwees de RAG naar het advies van het Wetenschappelijk Comité voor Strategie voor aanbevelingen aan de algemene bevolking: blijf thuis in geval van symptomen, ventileer binnenruimten, draag een masker in geval van symptomen en vaccineer risicogroepen tegen respiratoire pathogenen. In afwachting van de maatregelen van de Hoge Gezondheidsraad heeft de RMG aanbevelingen voor de gezondheidszorg voorgesteld.
De Respi-Radar is daarom een eenvoudig instrument om de epidemiologische situatie van luchtwegaandoeningen te beoordelen en te helpen bij het nemen van politieke beslissingen. De doelstellingen van Respi-Radar zijn in lijn met de beoordeling voorgesteld door de WHO als onderdeel van de Pandemic Influenza Severity Assessment (PISA) ontwikkeld in 2017 in samenwerking met de lidstaten om de ernst van influenza tijdens seizoensgebonden epidemieën en pandemieën te beoordelen. (7). Het doel van deze beoordeling was om (i) de epidemiologische situatie te beschrijven en de ernst van een influenza-epidemie te beoordelen, (ii) informatie te verstrekken voor nationale en mondiale risicobeoordelingen en (iii) informatie te verstrekken voor paraatheids-, reactie- en herstelmaatregelen op het gebied van de volksgezondheid. De ernst van (pandemische) influenza is gedefinieerd aan de hand van drie indicatoren: de overdraagbaarheid van het virus, de ernst van de ziekte en de gevolgen. Voor elk land zijn ernstindicatoren geselecteerd en voor elke indicator zijn drempelwaarden vastgesteld en gebruikt om de ernst van de situatie te beoordelen. Er zijn besprekingen gaande om de PISA-indicatoren uit te breiden naar luchtwegaandoeningen in het algemeen en niet alleen naar influenza.
De Respi-Radar heeft de beheersinstrumenten overgenomen die tijdens de COVID-19-crisis werden ontwikkeld om politieke beslissingen te informeren en te sturen. Het doel is om een geïntegreerde beoordeling te geven van de epidemiologische situatie, rekening houdend met infecties van de luchtwegen in het algemeen. Respi-Radar werd opgericht aan het einde van de zomer van 2023, dus we zullen moeten wachten tot het einde van het huidige respiratoire seizoen om te beoordelen hoe goed dit beheerssysteem werkt (gekozen indicatoren, vastgestelde drempels) en wat de impact ervan is.
Tabel 1: Indicatoren gebruikt voor Respi-Radar
Tabel 2: Respi-Radar niveaus en drempelwaarden gedefinieerd voor elke indicator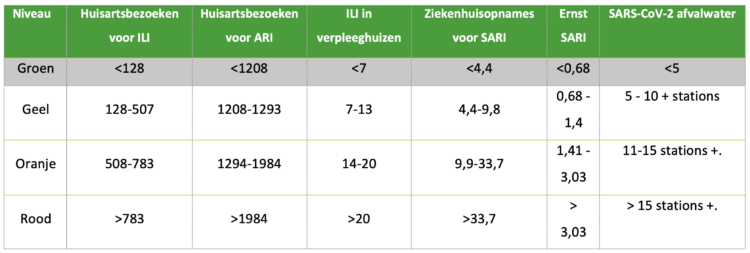
Tabel 3: Respi-Radar juli – november 2023
1 Internationale Gezondheidsregeling (2005) [Internet]. [geciteerd 2023 jan 24]. Beschikbaar op: https://www.who.int/publications-detail-redirect/9789241580410
2. FOD Volksgezondheid [Internet]. 2019 [aangehaald 2023 mei 24]. Memorandum van overeenstemming tussen de Belgische gezondheidsautoriteiten. Beschikbaar op: https://www.health.belgium.be/fr/protocole-daccord-entre-les-autorites-sanitaires-belges
3. Group RA. sciensano.be. Sciensano; [aangehaald 2023 dec 11]. 20211215_Advies RAG_Drempels risicomanagement_Update_EN. Beschikbaar op: https://www.sciensano.be/en/biblio/20211215advice-ragthresholds-riskmanagementupdatefr
4 Vega T, Lozano JE, Meerhoff T, Snacken R, Mott J, Ortiz de Lejarazu R, et al. Influenza surveillance in Europe: establishing epidemic thresholds by the moving epidemic method. Influenza Other Respir Viruses. 2013 Jul;7(4):546-58.
5. Bossuyt. sciensano.be. Sciensano; 2023 [geciteerd 2023 dec 11]. Acute luchtweginfecties bulletin week 48-2023. Beschikbaar op: https://www.sciensano.be/fr/biblio/bulletin-infections-respiratoires-aigues-semaine-48-2023
6. FOD Volksgezondheid [Internet]. 2023 [aangehaald 2023 dec 11]. Strategie Wetenschappelijk Comité (SSC). Beschikbaar op: https://www.health.belgium.be/fr/strategy-scientific-committee-ssc
7 Pandemic Influenza Severity Assessment (PISA) [internet]. [geciteerd 2023 dec 11]. Beschikbaar op: https://www.who.int/teams/global-influenza-programme/surveillance-and-monitoring/pandemic-influenza-severity-assessment
8. sciensano.be [Internet]. [geciteerd 2023 jan 26]. Sciensano & Acute luchtweginfectie. Beschikbaar op: https://www.sciensano.be/en/health-topics/acute-respiratory-tract-infection/role
9. sciensano.be [Internet]. [geciteerd 2023 dec 11]. Sentinel surveillance van influenza-achtige ziekten (inclusief COVID-19) in Belgische rusthuizen. Beschikbaar op: https://www.sciensano.be/fr/projets/surveillance-sentinelle-des-syndromes-grippaux-y-compris-covid-19-dans-les-maisons-de-repos-et-de
10 Janssens R, Hanoteaux S, Maloux H, Klamer S, Laisnez V, Verhaegen B, et al. Surveillance van SARS-CoV-2 in Belgisch afvalwater. Virussen. 2022 Sep 2;14(9):1950.


Hoewel bedwantsen al duizenden jaren naast de mens voorkomen (er zijn sporen gevonden in Egyptische graven van meer dan 3500 jaar oud), waren ze halfweg de twintigste eeuw vrijwel uit onze contreien verdwenen met de verbetering van de hygiëne in onze woningen1, de komst van langwerkende insecticiden en een beleid van systematische behandeling tegen alle ongedierte (kakkerlakken, mijten, enz.)(2,3,4,5).
Sinds de jaren 1990 zien we echter een sterke heropleving van de bedwantsen in de ontwikkelde landen (2,3,4,5), die alle sociaal-culturele milieus treft, evenals plaatsen met een hoge bevolkingsdichtheid en intense contacten(kinderdagverblijven, kleuterscholen, verblijfplaatsen, hotels, jeugdherbergen, woonzorgcentra, gevangenissen, enz.).
Dit is te verklaren door een aantal factoren, zoals de toename van internationale handel en toerisme, wat de passieve overdracht van bedwantsen via transportmiddelen (vliegtuigen, treinen, boten) heeft gestimuleerd, of ook het verbod op krachtige pesticiden zoals dichloordifenyltrichloorethaan (DDT)6.
De zorginstellingen ontsnappen niet aan deze plaag. In de ziekenhuizen vinden bedwantsen een warme, beschermde omgeving waarin ze goed kunnen gedijen.
Bedwantsen zijn hematofage antropoden, 4 tot 7 mm groot, beige-bruin van kleur, plat en hebben geen vleugels. Van twee soorten is geweten dat ze beten veroorzaken bij de mens: de Cimex lectularius (gematigde zones) en de Cimex hemipterus (tropische zones)7. In België treffen we vooral de Cimex lectularius aan.
Het wijfje legt ongeveer 200-500 eitjes tijdens haar leven, 5-15 eitjes per dag, die ze achterlaat in spleten, barsten of andere plekken die beschut zijn tegen licht. De eitjes van bedwantsen zijn bedekt met een kleverige substantie, wit van kleur en 1 mm lang. Door hun kleine formaat en hun kleur zijn ze moeilijk op te sporen.
Ze worden volwassen in 5 fasen. In elke fase van deze cyclus is een bloedmaaltijd essentieel. De jongen hebben een lichte kleur (nuchter), waardoor ze niet goed zichtbaar zijn.
De bedwantsen voeden zich voornamelijk ‘s nachts of in slecht verlichte omgevingen, aangetrokken door lichaamswarmte en de kooldioxide die we uitademen.
Hun speeksel bevat verdovende, vaatverwijdende en stollingsremmende stoffen waardoor ze tien tot twintig minuten kunnen eten zonder dat de mens er iets van merkt7.
Een bedwants kan tot 1,5 of zelfs 2 jaar overleven zonder maaltijden in gunstige omstandigheden (temperatuur, beschutting, enz.)8.
> Klinisch beeld:
Bedwantsen veroorzaken dermatologische letsels op de blootgestelde lichaamsdelen (gezicht, nek, schouders, armen, benen). Het meest typische huidletsel is een verhoogde rode vlek (maculopapula) met een diameter van 5 mm tot 2 cm en een centraal hemorragisch punt. Deze bobbeltjes zorgen voor jeuk, eerder ‘s ochtends dan ‘s avonds. De jeuk is verantwoordelijk voor krabletsels. Die kunnen soms gepigmenteerde restletsels achterlaten.
> Omgeving:
De diagnose moet bevestigd worden door de visualisatie van bedwantsen in de omgeving van de patiënt (direct bewijs). Door hun afgeplatte lichaam kunnen ze zich verstoppen in heel smalle ruimten (lakens, matrassen, boxsprings, plinten, afdekplaten van stopcontacten, ventilatieroosters, stopcontacten, gordijnzomen, kieren, enz.)9. Een zaklamp is dus vereist om het insect, de neten of de eitjes te vinden op alle donkere plekken in de kamer(s).
Bepaalde methoden kunnen helpen bij de detectie, zoals vallen op basis van kooldioxide.
Andere aanwijzingen zijn de aanwezigheid van uitwerpselen (kleine, zwarte, pasta-achtige hoopjes van 1-2 mm) of bloedsporen op de lakens door bedwantsen die werden platgedrukt tijdens de slaap van de patiënt (indirect bewijs).
Dit insect draagt geen gekende bacteriële of virale ziekte over op de mens10.
In de zomer van 2022 werden we geconfronteerd met een grote epidemie van bedwantsen in ons ziekenhuis, dat voornamelijk uit psychiatrische afdelingen bestaat.
Een eerste bedwants werd in augustus 2022 ontdekt in de toiletten van de personeelsleden in een van de zorgeenheden. Aangezien deze ruimte niet in de buurt van patiëntenkamers gelegen was, heeft het team voor infectiepreventie en -controle een algemene inspectie uitgevoerd in de lokalen van de afdeling (kamers, behandelkamers, kantoren, enz.). Hiervoor werd de verpleegkundige voor infectiepreventie en -controle begeleid door een deskundige van het ontsmettingsbedrijf.
Er werden bedwantsen gevonden in vier kamers op de afdeling (aangrenzende kamers). De patiënten die in deze kamers waren opgenomen, vertoonden ook sporen van beten.
Gezien de manier waarop bedwantsen zich verspreiden, werden ook de aangrenzende zorgeenheden geïnspecteerd, evenals de ruimten voor fysiotherapie en ergotherapie, die zich op een aparte verdieping bevinden.
Op die manier konden 3 besmette kamers worden gedetecteerd in de eenheid onder de eerste eenheid en één kamer in de eenheid erboven. Er was dus een horizontale en transversale verspreiding van de bedwantsen binnen de instelling, al meteen een hoge infestatiegraad.
In de drie betrokken eenheden vertoonden 7 patiënten dermatologische letsels. Geen enkel personeelslid was getroffen.
> Onmiddellijke controlemaatregelen:
– Chemische ontsmetting:
Met de toestemming van de directie werd als eerste maatregel, samen met een gespecialiseerd bedrijf, de volledige ontsmetting van de meest besmette eenheid en de besmette kamers in de 2 andere eenheden gepland.
Een chemische behandeling vereist twee sessies binnen 3 weken om er zeker van te zijn dat de immature insecten die uit de eitjes zijn gekomen na het aanbrengen van de insecticide, geëlimineerd zijn.
Deze ontsmetting heeft de instelling een flinke duit gekost (ongeveer €10.000).
Om de financiële gevolgen voor de instelling te beperken, werd de zorgeenheid niet gesloten maar opgesplitst in 7 zones (1 zone met gemiddeld 3 kamers en 1 bijgebouw). Het aantal patiënten werd beperkt om kamers vrij te houden zodat de patiënten naar verschillende zones verplaatst konden worden naarmate de ontsmetting vorderde. Het verplaatsen van de patiënten en het meubilair van de ene ruimte naar de andere vereist een strikte naleving van de procedure om te voorkomen dat de bedwantsen zich verplaatsen naar de kamers die al behandeld zijn.
– Om doeltreffend te zijn moet de chemische ontsmetting gecombineerd worden met een mechanische controle: de persoonlijke bezittingen van de patiënten (linnengoed) werden in de machine gewassen op 60°C. Het bed, de kussens en de matras kregen een extra behandeling met stoom (120°C).
– De andere persoonlijke bezittingen zoals koffers en tassen werden verzegeld in plastic zakken met een insecticide voor kruipende insecten (chemische ontsmetting). We hebben geen vriezers ter beschikking in de instelling. Deze methode om bedwantsen te elimineren werd dus niet gebruikt.
– Kleine scheuren en spleten werden opgevuld, de plinten weer op hun plaats gelijmd en de stopcontacten vastgeschroefd om alle ruimten waar deze insecten zich kunnen verschuilen, te vermijden.
– De reiniging en ontsmetting van de verschillende afdelingen werden versterkt.
– De symptomatische patiënten met huidletsels werden behandeld met topische dermocorticoïden van klasse III of IV 11.
> Controlemaatregelen op middellange en lange termijn: :
– Om het verzorgende personeel bewust te maken werden opleidingen georganiseerd over:
– detectie;
– de uitvoering van een anamnese en een klinisch onderzoek bij de opname van de patiënten;
– de acties die ondernomen moeten worden om een eventuele verspreiding van aanwezige bedwantsen te voorkomen en dit vanaf de opname van een patiënt.
– De opnameprocedure werd aangepast zodat de patiënten meteen bij de opname werden ondervraagd en klinisch onderzocht en er actief naar het insect werd gezocht in de persoonlijke bezittingen van de patiënten (kleding, boeken, enz.) vanaf hun opname.
– Het huishoudelijk reglement werd aangepast om de patiënten te informeren over de mogelijkheid van een huidinspectie en een eventuele behandeling van hun persoonlijke bezittingen (linnengoed, enz.).
– Dit incident heeft ook aangetoond dat het noodzakelijk is een voorraad reservekleding te voorzien om te kunnen beantwoorden aan de eventuele behoeften van de patiënten van wie de bezittingen besmet zijn met bedwantsen.
> Wat ons heeft geholpen:
– Het bestaan van een partnerschap met een ervaren ongediertebestrijdingsfirma: 2 jaar eerder hadden we al een analyse gemaakt van de procedures van de verschillende ontsmettingsbedrijven. Het is belangrijk om te werken met een bedrijf dat het beste voldoet aan de
verwachtingen van een ziekenhuis (wachttijd, veiligheid van de procedure, enz.).
We konden ook terugvallen op een interne procedure voor het beheer van bedwantsen. Want hoewel dit de eerste epidemie was waarmee we te maken hadden, hadden we wel al eerder te maken gehad met de aanwezigheid van bedwantsen in de instelling.
> Wat ons in de problemen heeft gebracht:
– Het niet strikt naleven van het protocol is problematisch en zet de hele procedure op losse schroeven. Tijdens de epidemie werd bijvoorbeeld een bed van de ene kamer naar de andere verplaatst zonder opnieuw te worden behandeld. Als gevolg daarvan moest de kamer in kwestie opnieuw worden behandeld (2 sessies).
– Impact op de organisatie van de afdeling: het personeel dat wordt ingezet om de epidemie te beheren, met meerdere overplaatsingen, zorgt voor een aanzienlijke werkdruk.
> Wat voor verbetering vatbaar is:
We hadden een procedure voor het beheren van bedwantsen binnen de instelling, maar dit incident heeft ons laten zien hoe belangrijk het is om een compleet actieplan uit te werken en te implementeren, met een versterking van de preventie-aspecten.
Een snelle detectie, gladde bekledingen (waarbij eventuele scheuren in muren worden gedicht, de plinten worden vastgelijmd, enz.), de opleiding van het zorgpersoneel m.b.t. detectie en de preventieve acties die ondernomen moeten worden om de verspreiding te voorkomen zijn allemaal aspecten die niet over het hoofd gezien mogen worden.
Bedwantsen komen wereldwijd steeds vaker voor. De zorginstellingen worden daardoor steeds vaker geconfronteerd met dit probleem, dat een echt probleem voor de volksgezondheid aan het worden is.
Het beheersen van een bedwantsepidemie is complex en heeft een aanzienlijke financiële impact, vooral met de toegenomen werkdruk voor de teams. In dit geval konden we echter geen kwantitatieve schatting maken van de directe en indirecte kosten van deze epidemie voor de instelling.
Daarom is het belangrijk om een procedure met meerdere pijlers te hebben, waarbij zowel de preventiestrategie als het effectieve beheer van de bedwantsen worden aangepakt. Een belangrijk aspect voor een succesvolle preventie is de bewustmaking van de teams van het probleem.
In het geval van een plaag kunnen verschillende chemische en mechanische methoden worden gebruikt om bedwantsen te elimineren. Het is echter raadzaam om professionele bedrijven gespecialiseerd in ongediertebestrijding in te schakelen.
1. Berenger JM, Delaunay P, Pagès F. Bedbugs (Heteroptera, Cimicidae): biting again. Med Trop 2008; 68:563–567.
2. Paul J, Bate J. Is infestation with the common bedbug increasing? BMJ 2000; 320:1141.
3. Hwang SW, Svoboda TJ, De Jong LJ, Kabasele KJ, Gogosis E. Bed bug infestations in an urban environment. Emerg Infect Dis 2005; 11:533–538.
4. Heymann WR. Bed bugs: a new morning for the nighttime pests. J Am Acad Dermatol 2009; 60:482–483.
5. Doggett S, Greary M, Russell R. The resurgence of bed bugs in Australia. Environ Health 2004; 4:30–38.
6. Sahil M, Laffitte E, Sudre P, Lacour O, et al. Punaise de lit: mieux la connaître pour mieux s’en débarrasser. Revue médicale Suisse 2013; 9:718-722.
7. Levy Bencheton A, Pagès F, Berenger JM, et al. Dermite aux punaises de lit (Cimex Lectularius). Ann Dermatol Venereol 2010;137:53-5.
8. Reinhardt K, Siva-Jothy MT. Biology of the bed bugs (Cimicidae). Annu Rev Entomol 2007; 52:351–374.
9. Rieder E, Hamalian G, Maloy K, et al. Psychiatric consequences of actual versus feared and perceivedbed bug infestations: A case series examining a current epidemic. Psychosomatics 2012; 53:85-91.
10. Bernardeschi C, Le Cleach L, Delaunay P, et al. Bed bug infestation. BMJ 2013;346:f138
11. Moore DJ, Miller DM. Field evaluations of insecticide treatment regimens for control of the common bed bug, Cimex lectularius (L.). Pest Manag Sci 2009; 65:332–338
12. https://www.hug.ch/dermatologie-venereologie/prise-charge-punaises-lit geraadpleegd op 08/03/2023
13. https://msss.gouv.qc.ca/professionnels/sante-environnementale/punaises-de-lit/recommandations-generales-aux-cisss-et-aux-ciusss/ geraadpleegd op 08/03/2023