La COVID-19 et l’impact sur l’environnement de différentes techniques de ventilation et de traitement de l’air

Les articles récents publiés dans la littérature indiquent que la propagation du SARS-CoV-2 peut également se faire par le biais d’aérosols. La formation d’aérosols permet au virus d’être transporté sur de plus longues distances par le flux d’air, même si son importance relative demeure peu claire. Des études ont en effet retrouvé de l’ARN du virus SARS-CoV-2 dans des échantillons d’air. Cependant, la présence d’ARN viral dans l’air ne signifie pas nécessairement qu’il s’agit d’un virus vivant et infectieux. Néanmoins, on sait que l’infectiosité du virus augmente en cas de séjour de longue durée dans un espace mal aéré. Cet élément fait de la ventilation d’espaces intérieurs un élément central pour réduire le risque de propagation du SARS-CoV-2 par voie aéroportée.
Dans le milieu hospitalier, les conditions et exigences climatiques d’un bâtiment sont gérées par le biais de systèmes HVAC. HVAC est l’abréviation anglaise de heating, ventilation and air-conditioning (chauffage, ventilation et air conditionné). Il s’agit de l’ensemble des installations destinées à contrôler la température, l’hygrométrie, la pression atmosphérique et la qualité de l’air d’un bâtiment. Cet article étudie l’impact de différentes techniques de ventilation sur la qualité de l’air intérieur. Une ventilation mécanique contrôlée est fréquemment utilisée dans les hôpitaux. Avec cette méthode, l’air est récupéré (en totalité ou partiellement), ce qui est préférable d’un point de vue énergétique. En effet, comme l’air récupéré est déjà chaud et humide, ceci permet de réaliser un gain d’énergie.
L’inconvénient de la récupération de l’air est que, si aucune précaution n’est prise, il se peut que des micro-organismes se propagent par la ventilation. Raison pour laquelle il est crucial d’optimiser le renouvellement de l’air.
Différentes actions peuvent être menées à cette fin. La principale mesure consiste à assurer une ventilation maximale, à empêcher entièrement la recirculation de l’air et à introduire 100 % d’air frais en provenance de l’extérieur. Si la récupération de l’air ne peut pas être désactivée, un filtre HEPA à haute efficacité contre les particules (High Efficiency Particulate Air) de type H13 minimum doit être placé au niveau de l’entrée et de la sortie. Un filtre HEPA de type H13 a, selon l’ECDC (2020) la capacité de retenir le SARS-CoV-2. Lorsque la ventilation est insuffisante dans certaines pièces, un filtre HEPA mobile peut être placé pour assurer une purification locale de l’air. Cependant, Il est essentiel que ces appareils mobiles assurent un débit minimum de 2, et de préférence 5 renouvellements d’air par heure (REHVA, 2020).
A l’UZ Gent certaines infrastructures sont relativement anciennes, et tous les bâtiments ne sont pas équipés d’un système de ventilation de qualité. Dès lors certains services se sont inquiétés de la qualité de l’air lors de l’exécution de procédures aérosolisantes (AGP) en période de COVID-19. Dans ce contexte, une étude de petite envergure a été réalisée afin d’évaluer l’apport de l’utilisation d’un filtre HEPA mobile (CamCleaner City M®, Camfil) en cas d’AGP.
Un compteur de particules à haut volume validé (Aerotrak 9500®, TSI) a été utilisé pour mesurer le nombre de particules de ≥ 0,5µ (en raison de la limitation du compteur de particules) avant, pendant et après quelques procédures à risque chez des patients non atteints de la COVID-19. Le but de ces mesures était double : d’une part, il visait à identifier les changements dans la qualité de l’air lors d’AGP et d’autre part à définir le temps de récupération après des AGP. Il a ainsi été possible d’estimer le temps nécessaire entre deux procédures pour entrer en toute sécurité dans la pièce.
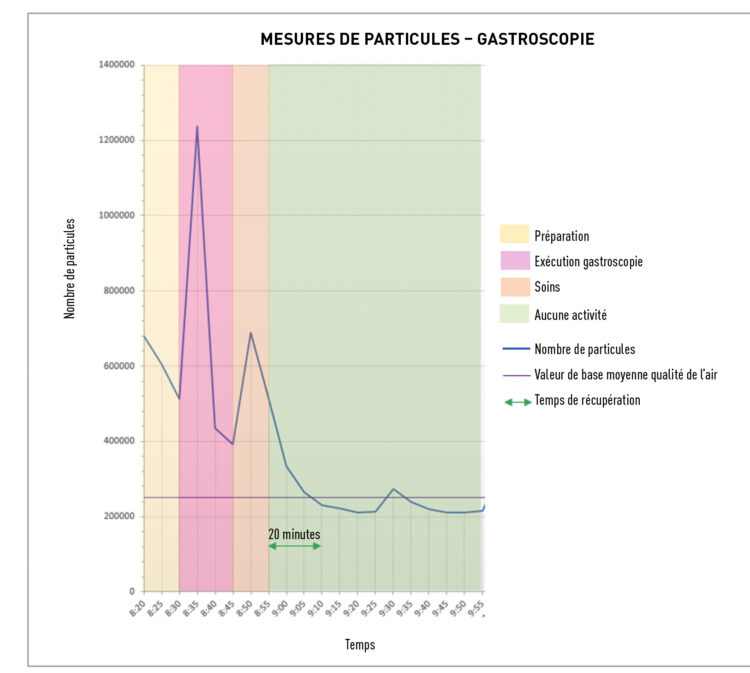
Toutes les mesures ont été effectuées dans un local clos, c’est-à-dire portes et fenêtres fermées. Le compteur de particules était placé à proximité immédiate de la table d’examen. L’appareil a été paramétré de manière à réaliser un comptage particulaire toutes les 5 minutes, et ce, avant, pendant et après la procédure. En procédant de la sorte, Il a été possible de déterminer une valeur de base moyenne de la qualité de l’air de cette pièce. Les mesures ont été effectuées dans le cadre d’une gastroscopie et d’une bronchoscopie choisies comme deux procédures types risquant de générer des aérosols.
La figure 1 montre clairement que le nombre de particules augmente rapidement lors d’une gastroscopie. Il convient de souligner qu’une qualité de l’air normale est atteinte environ 15 à 20 minutes après la fin de la procédure. Ce temps de retour rapide à la situation normale a pu également être confirmé après l’exécution d’une bronchoscopie avec un filtre HEPA mobile dans la pièce.
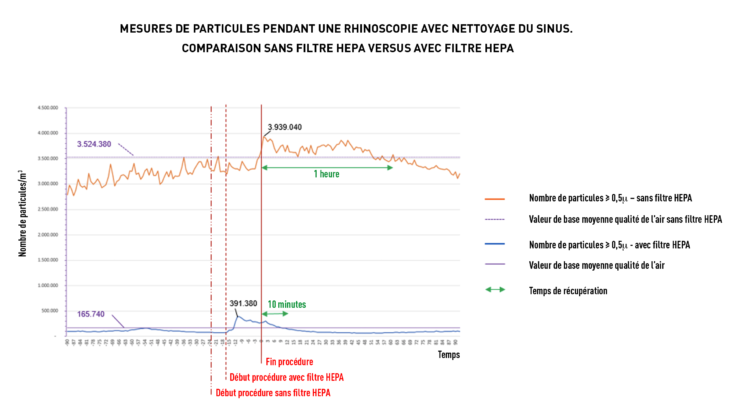
Afin d’évaluer davantage l’impact d’un filtre HEPA mobile, des mesures de comptage de particules ont été effectuées lors d’une rhinoscopie avec nettoyage des sinus. Cette procédure a été réalisée deux fois chez le même patient, à 4 semaines d’intervalle, dans le même local et dans les mêmes conditions, une fois sans utilisation d’un filtre HEPA mobile et une fois avec. Afin de bien mettre en évidence la différence entre les deux mesures, les deux graphiques sont présentés en superposition dans la figure 2. Vu que la durée des deux procédures était différente et que l’accent portait sur les modifications de la qualité de l’air après la procédure, l’heure de fin des deux procédures a servi de point zéro. Les résultats de mesure sont affichés à partir de l’heure – 90 minutes jusqu’à + 90 minutes.
Pendant l’exécution de la rhinoscopie avec nettoyage des sinus sans filtre HEPA mobile (courbe supérieure), on ne constate pas d’effet notable sur la qualité l’air. Un pic de concentration particulaire (3.939.040 particules/m3) est atteint 3 minutes après la fin de la procédure. Le temps de retour à la normale est observé après 1 heure.
Lors de l’utilisation d’un filtre HEPA mobile, la valeur de base moyenne de la qualité de l’air est nettement inférieure (165.740 particules /m³) par rapport à la situation sans filtre HEPA mobile (3.524.380 particules /m3). Ceci représente une diminution du nombre de particules/m3 d’environ 90 %. Pendant la réalisation de la procédure en présence d’un filtre HEPA mobile (la courbe inférieure), on assiste à une augmentation claire du nombre de particules avec un pic de 391.380 particules/m3. Par contre, le temps de retour à la situation basale est atteint après 10 minutes, temps largement inférieur par rapport à une procédure réalisée sans filtre HEPA mobile.
Ces résultats indiquent que, dans des pièces fermées insuffisamment aérées, l’utilisation d’un filtre HEPA mobile pour purifier l’air s’avère bénéfique sur la qualité de l’air, particulièrement en cas d’AGP. Cette étude comprend cependant plusieurs limitations. En effet, les mesures de comptage particulaire réalisées ne permettent pas d’établir une distinction entre les différents types de particules. Il peut s’agir soit de particules de poussière ou de particules de liquide, mais également de particules contenant (ou pas) des micro-organismes. Par ailleurs, il n’existe aucune valeur de référence ni aucune norme qui permette d’établir des comparaisons, ce qui fait que nous n’avons pu obtenir ici qu’une estimation. Les résultats de cette étude ne peuvent donc pas être généralisés et d’autres études sont nécessaires dans des contextes différents.
Références
• Correia G., Rodrigues L., Gameiro da Silva M., Conçalves T. (2020). Airborne route and bad use of ventilation systems as non-negligible factors in SARS-CoV-2 transmission. Medical Hypotheses, 141, 109781.
• Dietz L, Horve PF, Coil DA, Fretz M, Eisen JA, Wymelenberg KVD. 2019 Novel Coronavirus(COVID-19) Pandemic: Built Environment Considerations To Reduce Transmission. Consulté le 8 mars 2021 sur https://msystems.asm.org/content/5/2/e00245-20
• Doremalen N van, Bushmaker T, Morris DH, Holbrook MG, Gamble A, Williamson BN, et al. (2020). Aerosol and surface stability of SARS-CoV-2 as compared with SARS-CoV-1. New England Journal of Medicine. Consulté le 18 septembre 2020 sur https://www.nejm.org/doi/10.1056/NEJMc2004973.
• European Center of Disease Control (2020). Heating, ventilation and air-conditioning sytems in the context of COVID-19.
• Fears A.C., Klimstra W.B., Duprex P., Hartman A., Weaver S.C., Plante K.S., et al. Comparative dynamic aerosol efficiencies of three emergent coronaviruses and the unusual persistence of SARS-CoV-2 in aerosol suspensions. medRxiv. 2020 Apr 18;2020.04.13.20063784
•Haut Conseil de la Santé Publique (2020). Réduction du risque de transmission du coronavirus SARS-CoV-2 par la ventilation et gestion des effluents des patients. Consulté le 8 mars 2021 sur https://www.hcsp.fr/Explore.cgi/avisrapportsdomaine?clefr=783
• Conseil Supérieur de la Santé (2021). Recommandations relatives à la ventilation des bâtiments hors hôpital et institutions de soins pour limiter la transmission de sars-cov-2 par voie aéroportée (css n° 9616).
• REHVA, Federation of European Heating, Ventilation and Air Conditioning Associations) (2020). How to operate HVAC and other building service systems to prevent the spread of the coronavirus (SARS-CoV-2) disease in workplaces.
• Sciensano (2021), Fact Sheet COVID-19 disease (SARS-CoV-2), version 9.
• Tran K, Cimon K, Severn M, Pessoa-Silva CL, Conly J. Aerosol generating procedures and risk of transmission of acute respiratory infections to healthcare workers: a systematic review. PLoS ONE. 2012;7(4):e35797.
• World Health Organisation (2020). Modes of transmission of virus causing COVID-19: implications for IPC precaution recommendations. Consulté le 18 septembre 2020 sur https://www.who.int/news-room/commentaries/detail/modes-of-transmission-of-virus-causing-covid-19-implications-for-ipc-precaution-recommendation
• https://lci.rivm.nl/richtlijnen/covid-19
• https://www.cdc.gov/coronavirus/2019-ncov/infection-control/control-recommendations.html
Nouveautés
Agenda scientifique
- avril 2025
-
du 11/04 au 15/04 || à Vienne
Congrès de l’ European Society of Clinical Microbiology and Infectious Diseases (ESCMID)
- juin 2025
-
du 4/06 au 6/06 || à Marseille
35ème Congrès National de la Société Française d’Hygiène Hospitalière (SF2H)
-
du 17/06 au 18/06 || à Londres
Congrès HIS (Healthcare Infection Society)
- septembre 2025
-
du 16/09 au 19/09 || à Genève
International Conference on Prevention and Infection control (ICPIC)
- octobre 2025
-
du 19/10 au 22/10 || à Atlanta
Society for Health Care Epidemiology of America (SHEA)