Consommation d’antimicrobiens en Belgique : résultats des surveillances ESAC-Net et BeH-SAC
Contexte
La résistance aux antimicrobiens (RAM) est un problème croissant dans le monde. Elle réduit l’efficacité du traitement des maladies infectieuses par les agents antimicrobiens chez l’homme et l’animal par les agents antimicrobiens, entraînant ainsi une augmentation de la morbidité et de la mortalité, ainsi qu’une hausse des coûts. Il est bien établi qu’il existe un lien étroit entre l’utilisation des agents microbiens et l’apparition de la résistance. C’est pourquoi, il convient d’encourager une utilisation responsable et prudente des agents antimicrobiens. L’importance de la surveillance de leur utilisation a été soulignée en juin 2017 dans le plan d’action « One Health Action Plan against Antimicrobial Resistance » de la Commission Européenne (1). Le nouveau plan d’action national belge « One Health » de lutte contre la RAM (2021-2024) contient, lui aussi, différentes approches pour améliorer l’utilisation prudente des antimicrobiens et de nouveaux indicateurs pour suivre l’impact de ces approches sur la consommation d’antimicrobiens et la résistance (2).
Le réseau européen de surveillance de la consommation d’antimicrobiens appelé European Surveillance of Antimicrobial Consumption Network ou ESAC-Net est coordonné par le Centre européen de prévention et de contrôle des maladies (ECDC, Stockholm, SE). Ce réseau permet la collecte des données de consommation de médicaments antimicrobiens dans le secteur ambulatoire et hospitalier au moyen d’une méthodologie commune à tous les pays participants (3). En complément d’ESAC-Net, qui ne contient que des données agrégées pour l’ensemble des hôpitaux belges, un suivi plus détaillé de la consommation d’antimicrobiens, hôpital par hôpital, a également été mis en place. Entre 2007-2013, les hôpitaux devaient importer chaque année les données de facturation relatives à cette consommation sur le site Web NSIH de Sciensano, dans le cadre du projet Antibiotic Use in Hospitals (ABUH). Dans le cadre de l’actuel projet de surveillance de la consommation d’antimicrobiens dans les hôpitaux belges (Belgian Hospitals – Surveillance of Antimicrobial Consumption, BeH-SAC), les données administratives de l’Institut National d’Assurance Maladie-Invalidité (INAMI) sont utilisées et publiées sur la plateforme interactive Healthstat dans des rapports nationaux (www.healthstat.be). Chaque hôpital peut également obtenir des rapports hospitaliers personnalisables à des fins de comparaison (benchmarking) avec stratification par sorte, type ou taille d’hôpital et/ou par région, en se connectant avec une carte d’identité électronique liée à un compte eHealth (4).
Méthodologie
Une fois par an, Sciensano fournit à l’ECDC les données de consommation d’antimicrobiens provenant de l’INAMI, couvrant à la fois l’ensemble du secteur ambulatoire et le secteur hospitalier. Il a été estimé qu’en 2021, environ 98 % de la population belge avait une assurance-maladie et était donc incluse dans les données de l’INAMI. Ces données ont été extrapolées pour couvrir l’ensemble de la population belge (chiffres Eurostat) avant d’être envoyées à l’ECDC. Dans ESAC-Net, ces chiffres sont ensuite traduits en Dose Journalière Définie ou Defined Daily Dose (DDD)/1000 habitants/jour (DID). Les agents antimicrobiens sont répartis en groupes selon la Classification Anatomique, Thérapeutique et Chimique (ATC) de l’Organisation Mondiale de la Santé (OMS) (5). À noter que, depuis 2018 (6,7), une estimation de la consommation totale des fluoroquinolones est réalisée sur base d’une comparaison entre les données de ventes totales (IQVIA, ventes remboursées et non remboursées) et les données INAMI (Pharmanet, uniquement la consommation remboursée), l’année 2017 étant utilisée comme année de référence.
Pour la surveillance BeH-SAC, des données administratives sont également collectées auprès de l’INAMI. Ces données englobent les données du numérateur (le nombre d’unités consommées d’antimicrobiens classés par code ATC de l’OMS) et les données du dénominateur (le nombre de jours d’hospitalisation ainsi que le nombre d’admissions), réparties par année, trimestre, hôpital, département y compris les départements de chirurgie, médecine interne, gériatrie, pédiatrie, néonatologie intensive et non intensive, maternité, maladies infectieuses, unité des grands brûlés, soins intensifs, et autres départements spécialisés. La consommation est actuellement exprimée en DDD/1000 jours d’hospitalisation et en DDD/1000 admissions. Les hôpitaux sont répartis par sorte (aigu, chronique, psychiatrique), par type (primaire, secondaire, tertiaire), par taille (petit < 400 lits, moyen 400-600 lits, grand > 600 lits) et par région (Flandre, Wallonie, Bruxelles) sur la base d’une liste d’hôpitaux obtenue du Service Public Fédéral Santé publique, Sécurité de la chaîne alimentaire et Environnement.
Le protocole complet de la surveillance BeH-SAC, la liste des DDDs mise à jour en 2023 ainsi que des instructions peuvent être consultés sur la page web de Sciensano (8).
Résultats
Les résultats de la surveillance de la consommation d’antimicrobiens dans les secteurs ambulatoire et hospitalier sont présentés dans les paragraphes suivants selon les objectifs quantifiés définis dans le plan d’action national belge « One Health » de lutte contre la RAM (NAP-AMR 2021-2024) (2).
Secteur ambulatoire
Objectif 1 : Baisse progressive de la consommation totale d’antibiotiques de 5 à 10% par an pour atteindre une diminution globale de 40% par rapport à 2019.
Ces dix dernières années ont été marquées par une importante réduction de la consommation d’antibactériens à usage systémique (groupe ATC J01) dans le secteur ambulatoire (-33.2%), valable pour chacun des sous-groupes J01. En particulier, une diminution de 19 % de la consommation totale a été observée entre 2019 et 2021 (de 19.8 à 16.0 DID) – ce qui représente un progrès significatif vers l’objectif de réduction de 40% du NAP-AMR d’ici 2024 (2). Toutefois, il ne s’agit pas d’une réduction d’une année sur l’autre, mais plutôt d’une réduction de 23% entre 2019 et 2020, suivie d’une augmentation marginale l’année suivante (+4.9%). Ces tendances sont en grande partie liées à des réglementations associées à la pandémie de COVID-19 et à des changements de comportement. Il conviendra de surveiller si la consommation rebondit en 2022 ou si les progrès dans la réduction de la consommation totale de J01 se poursuivent. Toutefois, la consommation dans le secteur ambulatoire belge reste supérieure à la moyenne européenne (14.8 DID en 2021, Figure 1, ligne bleue) et des efforts considérables seront nécessaires pour atteindre les objectifs fixés d’ici 2024 (11.9 DID en 2024, Figure 1, ligne rouge) (9).
Figure 1 ● Évolution de la consommation totale et par sous-groupes d’antibactériens systémiques (groupe ATC J01) exprimée en DID dans le secteur ambulatoire belge et moyenne européenne, 2012-2021.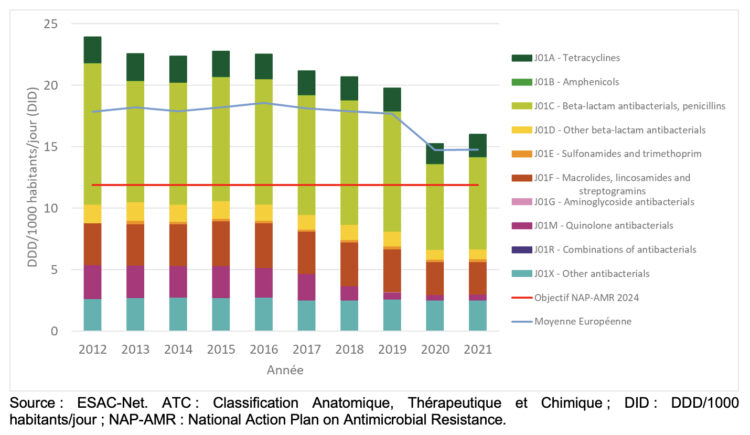
Source : ESAC-Net. ATC : Classification Anatomique, Thérapeutique et Chimique ; DID : DDD/1000 habitants/jour ; NAP-AMR : National Action Plan on Antimicrobial Resistance..
Objectif 2 : Diminution de la consommation des quinolones, pour représenter au plus tard en 2024 un maximum de 5% de la consommation totale d’antibiotiques.
La réduction de la consommation des fluoroquinolones à 5% de la consommation totale d’antimicrobiens du groupe ATC J01 est un objectif national depuis 2014 (10). Pour réduire leur consommation, les critères de remboursement des fluoroquinolones ont été modifiés le 1er mai 2018, de sorte qu’elles ne sont depuis lors remboursées que pour le traitement d’un petit nombre d’infections bien définies (6,7). En raison de ces changements, les données de ventes totales sont combinées aux données de remboursement pour estimer la consommation totale des fluoroquinolones en Belgique. Ces mesures ont conduit à des réductions significatives de la consommation de fluoroquinolones, avec une réduction relative de 57.4% de 2012 à 2021 en termes de DID (de 2.77 à 1.18 DID). Si la proportion de la consommation des fluoroquinolones par rapport à la consommation totale d’antimicrobiens a diminué de 11.5% à 7% entre 2012 et 2021, elle reste supérieure à l’objectif de 5% et a même augmenté entre 2019 et 2021 (Figure 2).
Figure 2 ● Pourcentage de la consommation de fluoroquinolones (J01MA) par rapport à la consommation totale d’antibactériens à usage systémique (J01) dans le secteur ambulatoire, 2012-2021, Belgique. 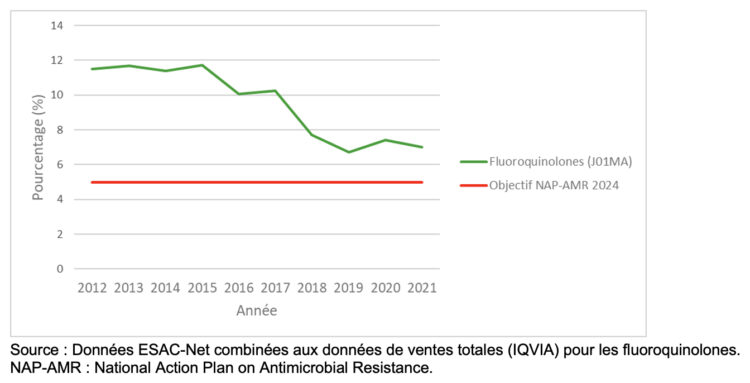
Source : Données ESAC-Net combinées aux données de ventes totales (IQVIA) pour les fluoroquinolones. NAP-AMR : National Action Plan on Antimicrobial Resistance..
Objectif 3 : Amélioration continue de la qualité de la prescription : diminution de la prescription des antibiotiques de large spectre sur le total des antibiotiques et augmentation du ratio amoxicilline/amoxicilline-acide clavulanique de 51/49 en 2019 à un ratio cible de 80/20 en 2024.
Le ratio entre la consommation d’antimicrobiens à large spectre et à spectre étroit tels que définis dans ESAC-Net a diminué de 2.4 en 2012 à 1.9 en 2021 (Figure 3) (11). La situation en Belgique est globalement meilleure qu’en Europe où le ratio moyen a augmenté de 2.7 en 2012 à 3.7 en 2021 (intervalle des pays en 2021 : 0.1-20.7). Cependant, le ratio belge reste stable depuis 2019 et est supérieur à celui observé chez la plupart de nos pays voisins : en 2021, Belgique = 1.9, France = 1.0, Allemagne = 1.6, Luxembourg = 3.1, Pays-Bas = 1.5.
Figure 3 ● Ratio entre la consommation (DID) de pénicillines à large spectre, céphalosporines, macrolides (sauf érythromycine) et fluoroquinolones (J01(CR+DC+DD+(FA–FA01)+MA)) sur la consommation de pénicillines à spectre étroit, de céphalosporines et d’érythromycine (J01(CA+CE+CF+DB+FA01)) dans le secteur ambulatoire, en Belgique, en France, en Allemagne, au Luxembourg, aux Pays-Bas et dans l’UE/EEE, 2012-2021.
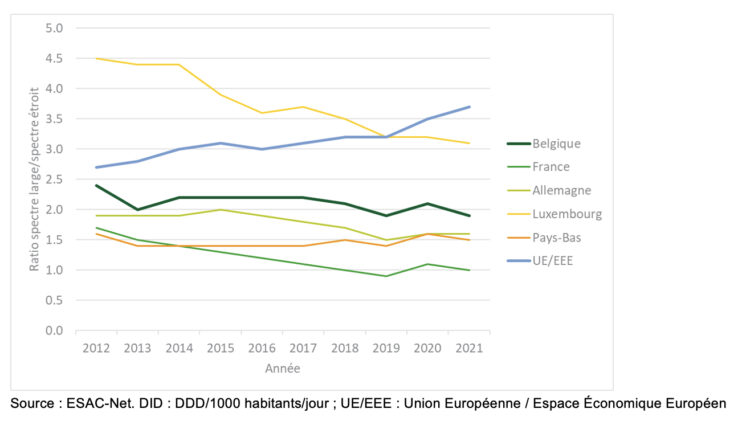
Source : ESAC-Net. DID : DDD/1000 habitants/jour ; UE/EEE : Union Européenne / Espace Économique Européen.
Une amélioration progressive du ratio amoxicilline/amoxicilline-acide clavulanique a été observée entre 2012 (46/54) et 2019 (51/49) mais l’indicateur s’est quelque peu dégradé depuis 2019 avec des valeurs de 47/53 et 48/52 en 2020 et 2021,
respectivement. A noter que ces valeurs restent très éloignées du ratio cible de 80/20 stipulé dans le plan d’action national belge et indiqué par la ligne rouge sur la figure 4 (2,9).
Figure 4 ● Ratio entre la consommation (DID) d’amoxicilline et d’amoxicilline-acide clavulanique dans le secteur ambulatoire en Belgique, 2012-2021.
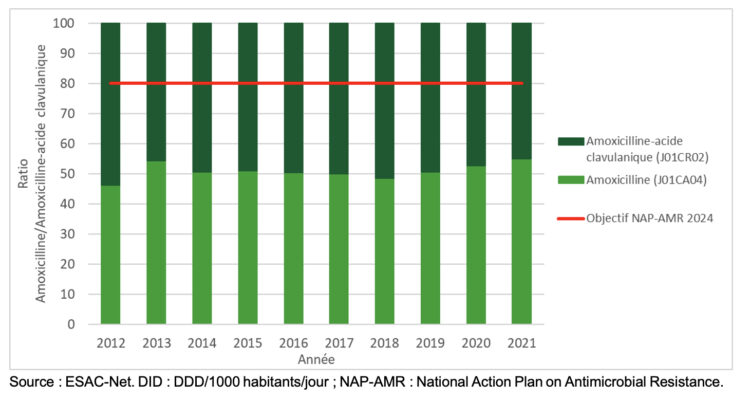
Source : ESAC-Net. DID : DDD/1000 habitants/jour ; NAP-AMR : National Action Plan on Antimicrobial Resistance.
Secteur hospitalier
Objectif 1 : Diminution progressive de la consommation totale d’antibiotiques, à suivre en fonction du contexte épidémiologique national et international.
Exprimée en DID, la consommation d’antibiotiques remboursés (J01) dans le secteur hospitalier belge a baissé de 17.8% entre 2012 et 2021 et reste, depuis 2013, inférieure à la moyenne européenne (Figure 5). Cette réduction concerne tous les sous-groupes d’antibactériens, en particulier les quinolones (J01M) et les pénicillines (J01C) dont la consommation a diminué de 43.4% et 18.6%, respectivement entre 2012 et 2021. La diminution annuelle de la consommation d’antibiotiques remboursés (J01) la plus importante s’est produite entre 2019 et 2020 (-11.8%) résultant très probablement de la pandémie de COVID-19. Elle est ensuite restée stable entre 2020 et 2021 (1.40 DID). En 2021, la Belgique se situait à la huitième place des plus petits consommateurs européens dans le secteur hospitalier, derrière les Pays-Bas (0.70 DID) et le Luxembourg (1.28 DID) mais devant la France (1.69 DID).
Figure 5 ● Évolution de la consommation totale et par sous-groupes d’antibactériens systémiques (groupe ATC J01) exprimée en DID dans le secteur hospitalier belge (hôpitaux aigus, catégoriques et psychiatriques) et moyenne européenne, 2012-2021.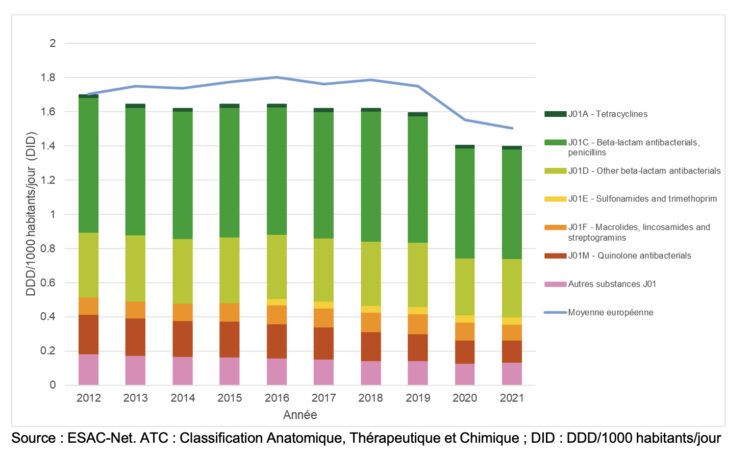
Source : ESAC-Net. ATC : Classification Anatomique, Thérapeutique et Chimique ; DID : DDD/1000 habitants/jour
Lorsque la consommation d’antibiotiques (J01) dans les hôpitaux belges aigus (N=104) est exprimée en DDD/1000 jours d’hospitalisation, une augmentation significative de 7.45% de la consommation médiane est observée entre 2012 et 2021 (482.73 et 518.70 DDD/1000 jours d’hospitalisation, respectivement), avec une hausse remarquable de 4,8 % entre 2019 et 2020 suivie d’une légère baisse entre 2020 et 2021 (-2,2%) (Figure 6A). Cependant, lorsque la consommation médiane est exprimée en DDD/1000 admissions, une tendance négative significative de -4.4% est observée entre 2011 et 2020 (3566.44 et 3409.72 DDD/1000 admissions, respectivement) malgré une augmentation de 6.5 % constatée entre 2019 et 2020 (Figure 6B). La consommation d’antibiotiques varie considérablement entre les différents types d’hôpitaux et départements: elle est largement supérieure dans les hôpitaux tertiaires (N=6, médiane : 613,24 DDD/1000 jours d’hospitalisation) et dans les unités de soins intensifs (N=98, médiane : 1102,35 DDD/1000 jours d’hospitalisation).
Figure 6 ● Évolution de la consommation d’antibiotiques pour usage systémique (J01) dans les hôpitaux (H.) belges aigus, exprimée en DDD/1000 jours d’hospitalisation (gauche) et en DDD/1000 admissions* (droite).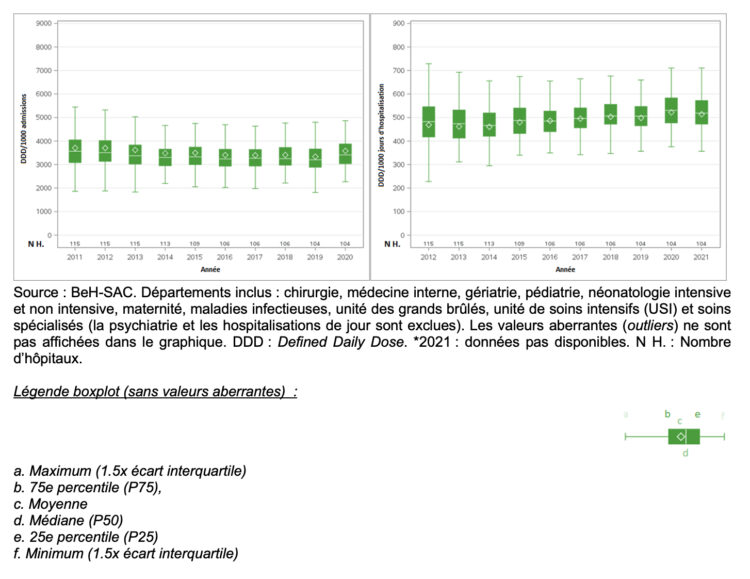
Objectif 2 : Diminution de la consommation d’antibiotiques de large spectre par rapport à la consommation totale d’antibiotiques et augmentation de la prescription d’antibiotiques de spectre étroit de 5% (en fonction de la classification AWaRe de l’OMS).
En 2021, les pourcentages médians de consommation d’antibiotiques à large spectre par rapport à la consommation totale d’antibiotiques (J01) sont respectivement de 30.23%, 32.83% et 37.4% dans les hôpitaux belges aigus primaires, secondaires et tertiaires. Alors qu’aucune tendance significative n’est détectée dans l’évolution de ces pourcentages entre 2012 et 2021, on constate une très légère augmentation dans les hôpitaux primaires (+3.7%) et tertiaires (+4.1%) et une infime diminution dans les hôpitaux secondaires (-2.4%) (Figure 7).
Figure 7 ● Évolution du pourcentage de consommation d’antibiotiques à large spectre par rapport à la consommation totale d’antibiotiques à usage systémique (J01) dans les hôpitaux belges aigus, par type d’hôpital (H.), 2012-2021. 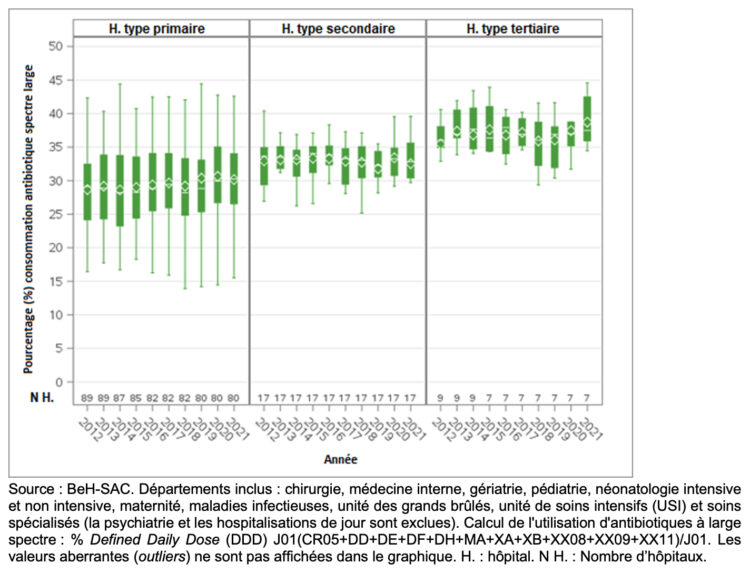
Source : BeH-SAC. Départements inclus : chirurgie, médecine interne, gériatrie, pédiatrie, néonatologie intensive et non intensive, maternité, maladies infectieuses, unité des grands brûlés, unité de soins intensifs (USI) et soins spécialisés (la psychiatrie et les hospitalisations de jour sont exclues). Calcul de l’utilisation d’antibiotiques à large spectre : % Defined Daily Dose (DDD) J01(CR05+DD+DE+DF+DH+MA+XA+XB+XX08+XX09+XX11)/J01. Les valeurs aberrantes (outliers) ne sont pas affichées dans le graphique. H. : hôpital. N H. : Nombre d’hôpitaux.
En 2017, l’OMS a développé l’outil AWaRe afin de freiner la résistance croissante aux antimicrobiens et de rendre l’utilisation des antibiotiques plus sûre et plus efficace (12). Cet outil classe les antibiotiques en trois groupes :
• Access : antibiotiques dont l’accessibilité est essentielle
• Watch : antibiotiques à utiliser sélectivement
• Reserve : antibiotiques de réserve
L’OMS a établi un objectif selon lequel au moins 60 % de la consommation totale d’antibiotiques au niveau des pays doit être constituée d’antibiotiques du groupe Access. (13)
Ces dix dernières années, une tendance significative vers une utilisation moins fréquente d’antibiotiques de la classe Access a été détectée dans les hôpitaux belges aigus (de 57.7% en 2012 à 55.0% en 2021) en faveur des antibiotiques des classes Watch et Reserve. Les hôpitaux belges aigus se sont donc légèrement éloignés de l’objectif de 60% fixé par l’OMS (Figure 8, ligne rouge).
Figure 8 ● Évolution de la consommation totale d’antibiotiques pour usage systémique (J01) dans les hôpitaux belges aigus selon la classification AWaRE de l’OMS, 2012-2021.
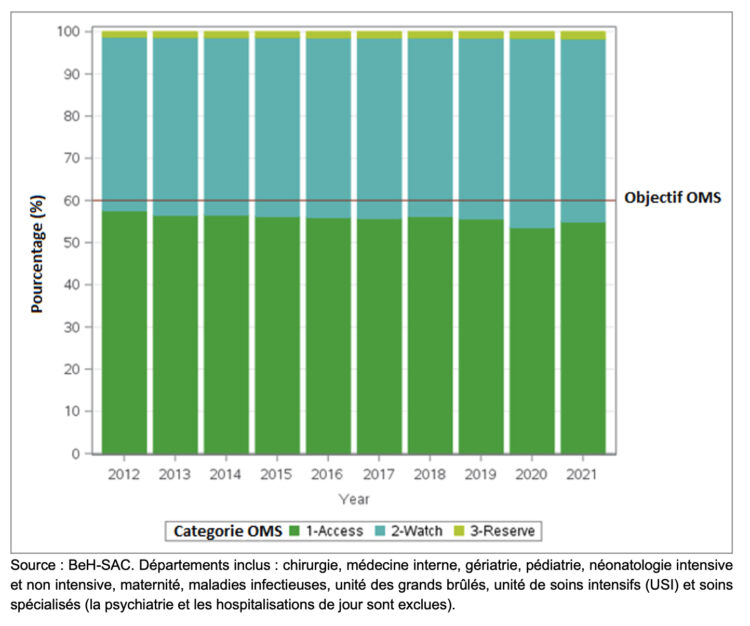
Source : BeH-SAC. Départements inclus : chirurgie, médecine interne, gériatrie, pédiatrie, néonatologie intensive et non intensive, maternité, maladies infectieuses, unité des grands brûlés, unité de soins intensifs (USI) et soins spécialisés (la psychiatrie et les hospitalisations de jour sont exclues).
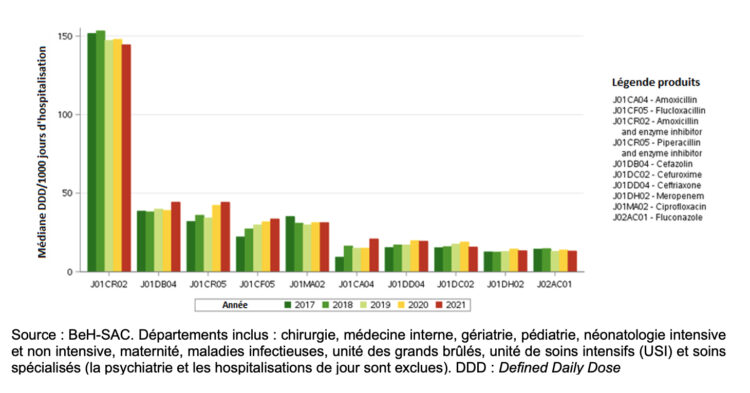
Le groupe d’antibiotiques le plus utilisé en 2021 est la combinaison de pénicilline à un inhibiteur de bêta-lactamases (J01CR) qui représente à lui seul 32.9% du nombre total de DDD pour J01, suivi par les fluoroquinolones (J01MA) (9,5 % du nombre total de DDD pour J01) et les céphalosporines de première génération (J01DB) (8,8% du nombre total de DDD pour J01). La figure 9 présente le top 10 des produits les plus utilisés dans les hôpitaux belges aigus entre 2017 et 2021. Sur ces 10 produits, quatre appartiennent à la catégorie Access (J01CR02, J01DB04, J01CF05 et J01CA04), cinq à la catégorie Watch (J01CR05, J01MA02, J01DD04, J01DC02 et J01DH02), le dernier produit étant un antimycotique (J02AC01).
Figure 9 ● Évolution des 10 agents antimicrobiens les plus utilisés (J01 et J02) dans les hôpitaux belges aigus, exprimée en DDD/1000 jours d’hospitalisation, 2017-2021.
Conclusions
Les dix dernières années ont été marquées par une baisse globale de la consommation d’antibiotiques remboursés (J01) dans le secteur ambulatoire. Une réduction particulièrement importante a été observée entre 2019 et 2020, résultant très probablement de la pandémie de COVID-19 cette année-là et des changements concomitants dans la transmission des maladies, les modalités de recours aux soins et les pratiques de prescription. En dépit de cette baisse, la consommation d’antibiotiques à large spectre semble se stabiliser, tandis qu’une diminution marquée de l’utilisation des quinolones est observée. Comparativement à d’autres pays européens, la consommation d’ antibiotiques dans le secteur ambulatoire reste élevée et des efforts supplémentaires doivent être fournis afin d’atteindre les objectifs ciblés par le NAP-AMR d’ici 2024 (7,11).
En ce qui concerne le secteur hospitalier, les résultats contrastés obtenus à l’aide de différents dénominateurs soulignent l’importance de prendre en compte différentes métriques lors de l’évaluation de la consommation des antimicrobiens dans ce secteur. Les dénominateurs doivent être pertinents pour la population sous surveillance et ne représenter que les patients hospitalisés. Dans l’ensemble, une augmentation significative de la consommation d’antibiotiques dans les hôpitaux belges aigus a été détectée en DDD/1000 journées d’hospitalisation et une diminution significative en DDD/1000 admissions. L’augmentation des DDD/1000 journées d’hospitalisation peut probablement s’expliquer par l’évolution vers des séjours hospitaliers plus courts avec un traitement antibiotique plus intensif. Une utilisation plus fréquente d’antibiotiques de large spectre a été constatée ces dernières années bien qu’aucune tendance significative n’ait été décelée.
La gestion des antimicrobiens reste l’une des stratégies les plus importantes pour lutter contre la résistance aux antimicrobiens. Il convient donc de continuer de plaider en faveur d’un usage responsable des agents antimicrobiens. Une surveillance plus détaillée, incluant les indications de prescription permettrait la mise en place de retour d’information plus ciblé.
Références
(1) European Commission. European One Health Action Plan against Antimicrobial Resistance (AMR). Juin 2017. Disponible via :
https://health.ec.europa.eu/system/files/2020-01/amr_2017_action-plan_0.pdf
(2) SPF Santé publique, Sécurité de la chaîne alimentaire et Environnement. Plan d’action national belge « One Health » de lutte contre la résistance aux antimicrobiens 2020-2024. Disponible via : https://www.health.belgium.be/sites/default/files/uploads/fields/fpshealth_theme_file/fr-amr_one_health_national_plan_final.pdf
(3) European Center for Disease Prevention and Control – TESSy – ESAC-Net. Antimicrobial consumption (AMC) reporting protocol 2022. Disponible via : https://www.ecdc.europa.eu/sites/default/files/documents/ESACNet_protocol_2022.pdf
(4) Healhstat.be. Your portal to Belgian health statistics. Disponible via: https://www.healthstat.be
(5) World Health Organization (WHO). Collaborating Centre for Drugs Statistics Methodology. Classification ATC. Disponible via :
https://www.whocc.no/atc_ddd_index/
(6) Vermeulen H, Coenen S, Hens N, Bruyndonckx R. Impact of changing reimbursement criteria on the use of fluoroquinolones in Belgium. J Antimicrob Chemother. 2021 Oct 1;76(10):2725–32. Disponible via : https://doi.org/10.1093/jac/dkab255
(7) Belgisch Staatsblad – Moniteur Belge, “Koninklijk besluit tot vaststelling van de procedures, termijnen en voorwaarden inzake de tegemoetkoming van de verplichte verzekering voor geneeskundige verzorging en uitkeringen in de kosten van farmaceutische specialiteiten – Arreté Royal du 1er février 2018 fixant les procédures, délais et conditions en matière d’intervention de l’assurance obligatoire soins de santé et indemnités dans le coût des spécialités pharmaceutiques.” Disponible via : https://www.inami.fgov.be/SiteCollectionDocuments/specialites_pharmaceutiques_AR_20180201.pdf
(8) BeH-SAC – Belgian Hospitals – Surveillance of Antimicrobial Consumption. Sciensano web page. Disponible via : https://www.sciensano.be/en/projects/belgian-hospitals-surveillance-antimicrobial-consumption
(9) European Centre for Disease Prevention and Control. Antimicrobial consumption dashboard (ESAC-Net). Latest surveillance data on antimicrobial consumption. Disponible via : https://qap.ecdc.europa.eu/public/extensions/AMC2_Dashboard/AMC2_Dashboard.html#eu-consumption-tab
(10) Balligand E, Costers M, Gastel EV. Belgian Antibiotic Policy Coordination Committee 2014-2019. Disponible via : https://beratungsgremien.gesundheit.belgien.be/sites/default/files/documents/policy_plan_2014-2019_ex-summary_deutsch.pdf
(11) ECDC, Antimicrobial consumption in the EU/EEA (ESAC-Net) Annual Epidemiological Report for 2021. Disponible via : https://www.ecdc.europa.eu/sites/default/files/documents/ESAC-Net_AER_2021_final-rev.pdf
(12) World Health Organization (WHO). 2021 AWaRe classification. WHO access, watch, reserve, classification of antibiotics for evaluation and monitoring of use. Disponible via : https://www.who.int/publications/i/item/2021-aware-classification
(13) World Health Organization (WHO). Thirteenth General Programme of Work (GPW13): metadata for impact measurement indicators. Geneva: WHO; 2020. Disponible via : https://www.who.int/about/what-we-do/thirteenth-general-programme-of-work-2019—2023
Nouveautés
Agenda scientifique
- avril 2025
-
du 11/04 au 15/04 || à Vienne
Congrès de l’ European Society of Clinical Microbiology and Infectious Diseases (ESCMID)
- juin 2025
-
du 4/06 au 6/06 || à Marseille
35ème Congrès National de la Société Française d’Hygiène Hospitalière (SF2H)
-
du 17/06 au 18/06 || à Londres
Congrès HIS (Healthcare Infection Society)
- septembre 2025
-
du 16/09 au 19/09 || à Genève
International Conference on Prevention and Infection control (ICPIC)
- octobre 2025
-
du 19/10 au 22/10 || à Atlanta
Society for Health Care Epidemiology of America (SHEA)



