Prise en charge d’une épidémie de gastro-entérite à Rotavirus dans un service de psychiatrique de l’âge avancé : Qui cherche, trouve !
Cet article décrit une épidémie de gastro-entérite à rotavirus dans un service du département de psychiatrie du Centre Hospitalier Universitaire Vaudois à Lausanne.
Résumé
Du 9 avril au 6 mai 2016, 17/31 patients ont présenté des diarrhées et/ou vomissements, soit un taux d’attaque de 55%. Parmi les membres du personnel, 10/78 ont eu les mêmes symptômes soit un taux d’attaque de 13%. La symptomatologie a duré entre 24 heures et 14 jours pour les patients et l’épidémie s’est étendue sur presque 1 mois. Trois unités ont dû être fermées du 18.04 au 28.04.2016. En dehors de la période épidémique, des cas sporadiques, soit 3 patients et 2 membres du personnel (confirmation microbiologique pour 2 patients) ont été enregistrés entre le 9 mai et le 29 mai sans cas secondaire.
Introduction
Le rotavirus qui appartient à la famille des rheoviridae, est un virus non enveloppé. Il existe 7 sérogroupes différents (A à G). Les sérogroupes les plus connus chez l’homme sont A, B et C (1). Le rotavirus est ubiquitaire et bien résistant dans l’environnement. La principale voie de transmission est oro-fécale directe ou indirecte, essentiellement interhumaine. Le virus est résistant dans le milieu extérieur pendant des semaines (2). La dose infectante est faible, elle est estimée à environ 10 à 100 particules virales. Une personne avec une diarrhée due à rotavirus excrète un grand nombre de virus allant à plus de 1010 particules virales/ gramme de selles (3,4). La symptomatologie peut durer une dizaine de jours. La dissémination du virus se fait essentiellement par les mains contaminées, les objets, les aliments et l’eau. Le rôle des excréteurs asymptomatiques dans la persistance de la maladie est possible.
Description du service
Ce service accueille des personnes souffrant de troubles psychiques aigus. Au moment de l’épidémie, il était composé de 5 unités de soins réparties sur 3 étages : 2 unités des troubles de psychiatrie organique, 2 unités des troubles affectifs et psychotiques et 1 unité d’hospitalisation toutes pathologies confondues. Le service comptait environ 60 patients dans les 5 unités. Chaque unité est composée de chambres à 1 ou 2 lits. Des salles à manger et salons sont répartis sur chaque étage du service.
L’épidémie s’est déclarée dans une unité de troubles de psychiatrie organique et s’est propagée dans 2 autres unités (figure 1). Ces 3 unités accueillaient 31 patients à cette période. Dans cette description, nous ne parlerons pas des deux unités de troubles affectifs et psychotiques, car elles n’ont pas été concernées par l’épidémie.
Figure 1 : Propagation de la maladie
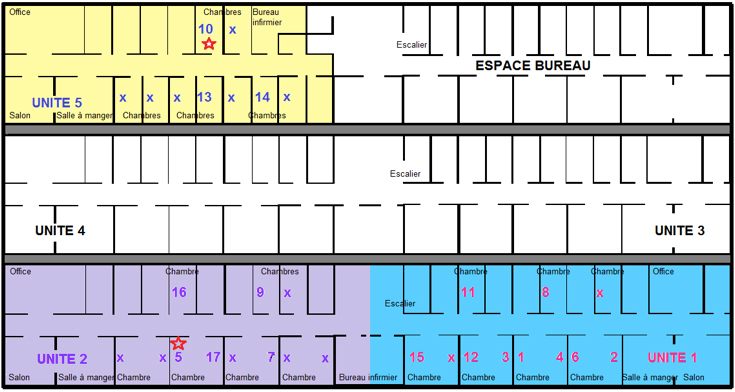
X : patients asymptomatiques
Déroulement de l’épidémie
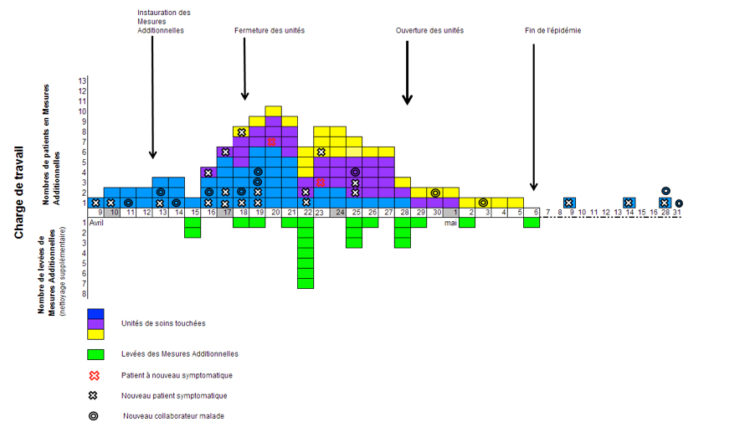
Comme figuré sur la courbe épidémique (figure 2), le samedi 9 avril 2016, 1 patient hospitalisé depuis le 1er avril a présenté des diarrhées et des vomissements, dans une des unités des troubles de psychiatrie organique (unité 1). Le dimanche 10 avril, un autre patient a présenté des diarrhées dans la même unité, et le lendemain c’était au tour d’un soignant de tomber malade.
Le mercredi 13 avril, 2 nouveaux cas sont recensés dans l’unité (1 patient et 1 collaborateur). Le service a pris contact avec l’infirmière en hygiène, prévention et contrôle de l’infection (HPCI). Des Mesures Additionnelles Contact et Gouttelettes ont été instaurées et des prélèvements de selles effectués. La présence de rotavirus a été démontrée sur un prélèvement de selles d’un patient symptomatique. Dans cette unité, l’épidémie a concerné 9/11 patients (82%) et 7 collaborateurs, avec documentation microbiologique chez 3 patients.
Le samedi 16 avril, un patient de l’unité voisine (unité 2) a développé des symptômes similaires (diarrhées et vomissements). Il a été transféré aux urgences pour des raisons autres que ses symptômes de gastroentérite ou ses complications. 2 jours après son retour, il a présenté à nouveau des symptômes et le diagnostic de gastro-entérite à rotavirus a été confirmé le 20 avril. Cette deuxième unité a comptabilisé 5/11 patients (45%) et 1 collaborateur, avec documentation microbiologique chez 2 patients.
Dès le lundi 18 avril, la direction a pris la décision de fermer les services, suite à l’apparition de 5 nouveaux patients et 1 collaborateur dans les 2 unités touchées. Les admissions ont été réparties dans les autres unités du service. Les transferts prévus dans d’autres établissements ont été reportés dans la mesure du possible.
Le même jour, une patiente de l’unité 5 a développé une gastro-entérite à rotavirus (confirmation microbiologique), suite à des visites chez un patient symptomatique de l’unité 2 (signalé par l’étoile rouge, figure 1). 3/9 patients (33%) ont été concernés (avec confirmation microbiologique pour les 3) ainsi que 2 collaborateurs.
Figure 2 : courbe épidémique et charge de travail
Description des cas
Sur les 3 unités, 17 patients ont présenté des diarrhées et/ou vomissements. Le sexe ratio homme/femme était de 9/8 et l’âge variait entre 64 et 95 ans (médiane de 82 ans). Dans la quasi totalité des cas, soit 88% (15/17) les symptômes ont débuté par des diarrhées. Les vomissements ont été signalés chez 7 patients et étaient chaque fois associés à des diarrhées. 8/17 patients sont devenus asymptomatiques 1 à 2 jours avant de récidiver. La durée des symptômes variait entre 24 heures et 12 jours (médiane 4 jours).
Après l’annonce de la fin de l’épidémie, 3 nouveaux cas sporadiques se sont déclarés, dont 2 avec confirmation microbiologique. Ils sont survenus dans l’unité la plus touchée. Deux membres du personnel ont également été signalés symptomatiques.
Analyses microbiologiques
Durant l’épidémie, des analyses des selles ont été effectuées chez 9 patients pour une recherche de norovirus et rotavirus. 8 des 9 prélèvements (89%) sont revenus positifs pour rotavirus. Aucune analyse n’est revenue positive pour norovirus.
La détection des rotavirus dans les selles a été faite par test rapide qualitatif : VIKIA® Rota-Adeno Bio Mérieux. Ce test est basé sur l’association d’anticorps monoclonaux spécifiques de rotavirus. Il repose sur un système de réactions immunologiques réalisées sur une bandelette par migration de l’échantillon et révélation par des anticorps marqués à l’aide de microsphères colorées.
Aucun prélèvement n’a été effectué chez les membres du personnel malade.
Description des mesures instaurées
L’infirmière HPCI a été avertie 5 jours après le début de l’épidémie. En plus des Mesures Additionnelles aux Précautions Standard, des mesures complémentaires ont été instaurées.
D’une part, une attention particulière a été portée à l’entretien de l’environnement des services touchés avec une augmentation des fréquences de nettoyage des sanitaires et l’utilisation d’un détergent/désinfectant pour toute l’unité. 48 heures après l’arrêt des symptômes chez les derniers patients d’une chambre, un nettoyage approfondi a été effectué.
D’autre part, les 3 unités touchées ont été fermées durant 10 jours.
Le nettoyage a fait l’objet d’une vigilance particulière lors de l’apparition des 3 cas sporadiques dans les chambres qui avaient hébergé longtemps des patients avec gastro-entérite à rotavirus durant l’épidémie.
Discussion
La gastro-entérite à rotavirus fréquente chez les enfants est sous-évaluée chez l’adulte, d’autant qu’elle n’est pas soumise à déclaration obligatoire.
Elle est tout aussi redoutable que la gastro-entérite à norovirus, en particulier chez la personne âgée (5). Elle peut entrainer des complications pouvant conduire à une hospitalisation en soins aigus somatiques (6, 7).
L’épidémiologie des gastro-entérites à rotavirus chez l’adulte est peu connue, car souvent non recherchée. Grâce aux progrès de diagnostic de laboratoire (biologie moléculaire/ test rapide), les origines des épidémies de gastro-entérites sont de plus en plus claires. En Suisse, la gastro-entérite à rotavirus est une maladie non-soumise à déclaration obligatoire, mais nous retrouvons dans les registres de la santé publique du canton de Vaud, l’annonce de 8 flambées de cas (centres socio éducatifs, centre de réadaptation, établissements médico sociaux et soins aigus) de janvier à décembre 2016 (données non publiées). Dans les établissements pour personnes âgées, de plus en plus d’épidémies sont signalées (8, 9,10). En présence d’une épidémie de gastro-entérite, le diagnostic de rotavirus doit être évoqué par les professionnels de santé (11).
Lors de cette épidémie, le patient index a été identifié. Il a été admis à l’hôpital le 1er avril, soit plus d’une semaine avant le début des symptômes. Il n’est pas sorti de l’unité, ni n’a été transféré pendant cette période. Par contre, l’origine de l’infection n’a pas pu être retrouvée.
La figure 1 illustre la surcharge de travail (mise en place de Mesures Additionnelles, renforcement de l’entretien de l’environnement) dans un service en sous-effectif (absentéisme d’une partie de l’équipe soignante pour gastro-entérite).
La durée des symptômes variait entre 24 heures et 14 jours avec parfois des périodes intercurrentes sans diarrhées (de 1 à 2 jours). Au pic de l’épidémie, 10 patients/par jour étaient en Mesures Additionnelles. Le décalage entre l’annonce de l’épidémie à l’infirmière HPCI et la difficulté à maintenir les patients en chambre ont été les facteurs majeurs de propagation du germe dans ce service.
En faisant une analyse de la situation a postériori, le troisième service aurait pu être épargné si une patiente de cet étage n’avait pas rendu régulièrement visite à son conjoint dans le service en épidémie « fermé ». Idéalement, la limitation des mouvements lors d’épidémie est de rigueur, mais dans cette situation, il était difficile de ne pas accéder à la demande de la patiente.
La fermeture des unités touchées a été une mesure importante et nécessaire pour juguler l’épidémie. Elle a permis de soulager la charge de travail des équipes soignantes et d’éviter la contamination des nouvelles admissions. Les équipes de nettoyage et de lingerie ont dû être renforcées.
Toutes ces mesures ont engendré des coûts que nous n’avons pas chiffrés et un manque à gagner non négligeable pour l’établissement.
Les recommandations du service d’hygiène, prévention et contrôle de l’infection préconisent une levée des Mesures Additionnelles à la guérison clinique lors de gastro-entérites à rotavirus. Après avoir constaté la réapparition des symptômes 24 heures après la levée des Mesures Additionnelles dans 40% des cas, la prise en charge a été modifiée et les Mesures Additionnelles n’ont été levées que 48 heures après l’arrêt des symptômes.
Cette expérience nous a permis de revoir les fréquences de nettoyage et les protocoles d’entretien de l’environnement en cas d’épidémie. Elle a également permis d’améliorer la coordination entre les différentes équipes d’entretien, l’équipe en charge de l’environnement au quotidien étant différente de celle intervenant à la levée des mesures.
Les 3 cas sporadiques sont apparus dans les chambres où avaient séjourné des patients fortement symptomatiques, démontrant ainsi une possible contribution de l’environnement comme réservoir. Les protocoles de nettoyage ont été renforcés. Afin de supprimer tout réservoir potentiel, les 3 chambres ont été désinfectées à fond avec un produit à base de javel, produit dont l’efficacité sur le rotavirus a été confirmée (6).
Conclusion
Les recommandations de prise en charge de gastro-entérite à rotavirus devraient se calquer sur celles des gastro-entérites à norovirus : maintien des Mesures Additionnelles au-delà de la disparition des symptômes (au minimum 48 heures après l’arrêt des symptômes), changement du produit de nettoyage/désinfection de routine dans l’institution par un produit efficace sur les virus nus, renforcement de l’entretien de l’environnement, fermeture précoce du service en cas d’épidémie et exclusion du personnel malade. Le suivi de l’épidémie et l’information à toutes les unités doivent être renforcés lors de la période épidémique. En absence d’une étiologie (recherche négative du norovirus) lors d’épisode de gastro-entérite dans un établissement de soins, la recherche de rotavirus devrait être évoquée, sans tenir compte de la saisonnalité.
Références
1. Betty Dodey and al. Les rotavirus en médicine humaine et vétérinaire. Cahiers santé 1997; 7 : 195 – 197
2. Christoph Aebi. Vaccination contre les rotavirus-nécessité ou luxe ? Paediatrica. 2007; 19 (1) : 33 – 35
3. Daniel B. Hrdy. Epidemiology of rotaviral infection in adults. Reviews of Infectious diseases. 1987; 9 (3) : 461 – 469
4. Evan J Anderson and Stephen G Weber. Rotavirus infection in adults. Lancet Infect Dis 2004; 4 : 91 – 99
5. Jens Halvorsrud and Ivar Örstavik. An epidemic of rotavirus associated gastroenteritis in a nursing home for the elderly. Scandinavian journal of infectious diseases 2015; 12 (80)
6. Cristina V. Cardemil and al. Two Rotavirus Outbreaks Caused by Genotype G2P [4] at Large Retirement Communities. Ann Intern Med. 2012; 157 : 621 – 631
7. Evan J. Anderson and al. Rotavirus in adults requiring hospitalization. Journal of Infection 2012; 64 : 89 – 95
8. Delphine Barataud and al. Surveillance des épidémies d’infections respiratoires et de gastro-entérites aiguës dans les établissements hébergeant des personnes âgés. Pays de la Loire-hiver 2010 – 2011. Bulletin de Veille sanitaire. 2012 (10)
9. Trop Skaza, L Beskovnik. Outbreak of rotavirus gastroenteritis in a nursing home, Slovenia, December 2010. Eurosurveil. 2011; 16 (14)
10. Emerson Carraro and al. Rotavirus Infection in Children and Adult Patients Attending in a Tertiary Hospital of São Paulo, Brazil. The Brazilian Journal of Infectious Diseases 2008; 12 (1) : 44 – 46
11. Massimo Pacilli et al. Outbreak of gastroenteritis in adults due to rotavirus genotype G12P. CID 2015; 61 : e20 – 25
Nouveautés
Agenda scientifique
- avril 2025
-
du 11/04 au 15/04 || à Vienne
Congrès de l’ European Society of Clinical Microbiology and Infectious Diseases (ESCMID)
- juin 2025
-
du 4/06 au 6/06 || à Marseille
35ème Congrès National de la Société Française d’Hygiène Hospitalière (SF2H)
-
du 17/06 au 18/06 || à Londres
Congrès HIS (Healthcare Infection Society)
- septembre 2025
-
du 16/09 au 19/09 || à Genève
International Conference on Prevention and Infection control (ICPIC)
- octobre 2025
-
du 19/10 au 22/10 || à Atlanta
Society for Health Care Epidemiology of America (SHEA)


