Dépistage du MRSA dans un hôpital psychiatrique : une approche réfléchie dans un cadre complexe
Introduction
Le Staphylococcus aureus résistant à la méticilline (MRSA) reste un point d’attention majeur pour l’hygiène hospitalière. Bien que l’incidence dans les hôpitaux belges ait diminué ces dernières années, une approche ciblée demeure nécessaire. Pour les hôpitaux psychiatriques, la situation n’est pas différente. Le contexte et la population de patients rendent parfois nécessaires des ajustements des mesures de précautions générales parfois difficile à implémenter, mais dans tous les cas la nécessité dune politique cohérente et axée sur le risque demeure. Cet article décrit comment, depuis 2013, nous avons mis en place une approche structurée de dépistage et de prévention du MRSA à l’hôpital psychiatrique Bilzen-Hoeselt et à la maison de soins psychiatriques (PVT : Psychatrisch verzorginstehuis) Tongeren-Borgloon, intégrée dans un plan stratégique plus large pour la prévention et la maîtrise des infections.
Réorientation stratégique
Il y a treize ans, la politique interne en matière d’hygiène hospitalière a fait l’objet d’une révision profonde et a été professionalisée Deux éléments en 2011-2012 ont été à la base de cette réorientation stratégique, en l’occurance ; l’intensification de a collaboration avec l’hôpital Jessa en matière d’hygiène hospitalière (le médecin hygiéniste de l’hôpital Jessa était également devenu médecin hygiéniste à l’hôpital psychiatrique Bilzen-Hoeselt) et d’autre part le changement des responsabilités de l’hygiène hospitalière conformément à l’arrêté royal du 26/04/2007 (médecin-chef, directeur des soins, médecin hygiéniste, infirmier hygiéniste).
Sur ces bases, un nouveau plan stratégique a été élaboré, avec une vision globale de la prévention et de la maîtrise des infections. L’un des axes prioritaires était une politique MRSA structurée et orientée vers les risques.
Notre politique en matière de MRSA s’inscrit dans une stratégie plus large visant à réduire les maladies transmissibles et les infections nosocomiales. La prévention reste au cœur de cette stratégie. Elle repose sur des mesures de précaution standard, complétées depuis 2016 par un plan d’action interne solidement ancré en matière d’hygiène des mains.
Pourquoi une politique MRSA est nécessaire même dans un hôpital psychiatrique Bien que les patients psychiatriques soient généralement soumis à moins de traitements invasifs que dans un hôpital général, les risques liés au MRSA restent réels. Le cadre spécifique comporte en effet des défis propres :
• Les séjours relativement longs augmentent le risque de colonisation ;
• Les espaces de vie partagés, les chambres communes et les multiples interactions sociales pendant et en dehors des moments de thérapie peuvent favoriser la transmission ;
• Les contacts réguliers avec des hôpitaux généraux, souvent pour des soins somatiques spécialisés ;
• Les patients âgés présentant des comorbidités somatiques constituent un groupe particulièrement vulnérable ;
• Les symptômes spécifiques ou le comportement des patients hospitalisés peuvent entraîner des contacts à risque ou une diminution de l’hygiène personnelle.
Screening initial suivie d’une décolonisation des patients, résidents et employés porteurs de MRSA
Afin de réaliser un état des lieux, un screening initial pour le dépistage de MRSA a été réalisé au printemps 2013. Sur la base d’une évaluation des risques, nous l’avons effectué chez tous les patients du groupe cible des personnes âgées à l’hôpital et chez tous les résidents des unités de la maison de soins psychiatrique PVT Tongeren-Borgloon (dans les deux cas, trois prélèvements étaient réalisés : nez, gorge et périnée). Cette évaluation a montré que parmi les patients hospitalisés à l’hôpital psychatrique, deux patients étaient porteurs de MRSA dans deux services différents, tandis qu’à l’unité PVT (en capacité d’accueil décroissante), 11 résidents se sont avérés être porteurs.
Suite à ce bilan, le Outbreak Support Team a décidé, en concertation avec le médecin du travail, de tester aussi le personnel de l’unité PVT concernée (médecin, infirmiers, aides-soignants, thérapeutes et personnel d’entretien). Lors de cette série de tests, il est apparu que 4 employés étaient également porteurs de MRSA.
La décolonisation des patients et des résidents a été coordonnée par le Outbreak Support Team, tandis que celle des employés positifs a été effectuée par le médecin du travail et les infectiologues de l’hôpital Jessa.
Pour la majorité des patients, résidents et employés, la décolonisation a pu être obtenue sans avoir recours à des antibiotiques oraux. Chez trois personnes colonisées, et après consultation des médecins, une décolonisation avec antibiotiques oraux a été mise en œuvre.
Ordre permanent de dépistage de MRSA
Le bilan initial a clairement mis en évidence la nécessité d’instaurer une politique structurelle de dépistage. Le comité d’hygiène hospitalière a donc élaboré un ordre permanent de dépistage MRSA avec des critères de dépistage précis pour les adultes, les personnes âgées et les résidents PVT (notamment : âge >75 ans, plaies chroniques, admission à l’hôpital/PVT, ou antécédent connu de MRSA).
En outre, un dépistage sur recommandation du médecin hygiéniste ou du médecin généraliste de l’hôpital psychatrique ou de la PVT a été ajouté, ainsi qu’un dépistage annuel chez tous les patients du groupe cible (personnes âgées) à l’hôpital psychiatrique ainsi que chez les résidents de la PVT.
Cet ordre permanent a été approuvé par le personnel médical et reste en vigueur. Le dépistage annuel chez tous les patients âgés à l’hôpital psychiatrique et chez les résidents en PVT avait cependant été interrompu en 2021 en raison de résultats négatifs répétés ; un nouveau dépistage en 2024 a confirmé cette tendance. Le dépistage est réalisé conformément aux recommandations du Conseil Supérieur de la Santé (avis 9277 MDRO) avec trois écouvillons (nez, gorge, périnée). Selon le contexte clinique, des échantillons supplémentaires peuvent parfois être prélevés sur indication du médecin hygiéniste hospitalier ou du médecin généraliste.
Consentement éclairé pour le dépistage de MRSA
Selon la loi sur les droits des patients, toute intervention doit se faire avec le consentement éclairé du patient. Nous avons constaté que les patients acceptent généralement bien le dépistage au niveau du nez et de la gorge mais qu’ils sont plus réticents pour le frottis périnéal. Lorsque le patient refuse ce site de dépistage, nous nous limitons au dépistage du nez et de la gorge. Nous insistons cependant sur son importance et essayons malgré tout de les motiver à accepter le dépistage du périnée lors des contrôles après décolonisation.
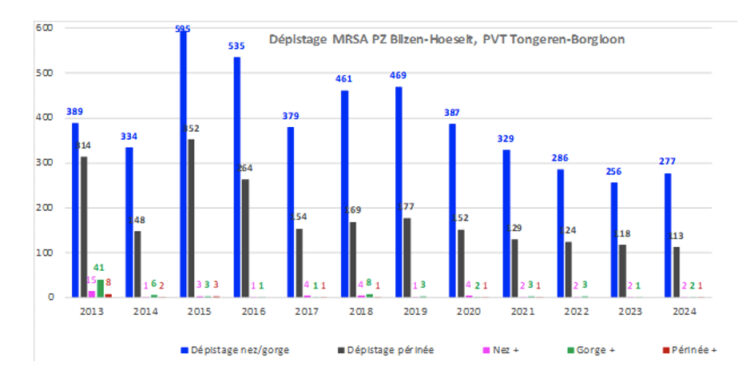
Aperçu des dépistages effectués pour la période 2013 – 2024
L’histogramme montre l’évolution et les fluctuations du nombre de dépistage réalisés et des taux de positivité au cours des 11 années de suivi
Isolement et décolonisation
Un dépistage positif nécessite une action : isolement et décolonisation (sans antibiotiques oraux). Cependant, isoler les patients porteurs de MRSA n’est pas simple et peut éventuellement entraver leurs parcours thérapeutiques dans notre établissement.
Il s’agit toujours d’un compromis à faire afin de prévenir la propagation (soins sûrs) et, d’autre part, continuer à prodiguer les soins médico-psychiatriques appropriés aux patients porteurs. Les décisions sont prises au cas par cas, toujours en concertation entre l’équipe d’hygiène hospitalière, le chef de médecine, le directeur des soins, le psychiatre traitant (en coordination avec l’équipe) et le patient / la famille.
Les mesures varient de la décolonisation à domicile, l’isolement temporaire dans le service (avec ou sans participation à la thérapie – sous des conditions strictes, moments de visite supplémentaires, promenades à l’extérieur du service…) jusqu’à la planification adaptée pour, par exemple, l’Electroconvulsivothérapie (programmation toujours en dernier de la journée). Après décolonisation, deux contrôles de dépistage sont effectués (au jour 10 et au jour 15). Si les deux prélèvements sont négatifs, nous considérons que la décolonisation a été réussie et les mesures sont arrêtées. Cependant, toutes les décolonisations ne se déroulent pas de manière aussi réussie. En général, nous procédons deux fois, puis la politique ultérieure est déterminée en concertation avec l’ensemble des responsables des soins ainsi qu’un infectiologue.
Dépistage du MRSA et soins adaptés pour les groupes vulnérables
Comme mentionné ci-dessus, nous procédons toujours à une évaluation rigoureuse lorsqu’un dépistage du MRSA est positif. Celle-ci prend en compte des aspects éthiques, déontologiques et moraux.
Étant donné que, dès l’admission médicale, des interactions sociales ont souvent lieu entre les patients, et que les patients âgés sont en outre particulièrement vulnérables, nous avons cherché un moyen de connaître le statut MRSA le plus rapidement possible.
Depuis août 2025, un projet pilote est en cours au sein du groupe des personnes âgées, élaboré par les membres du comité d’hygiène hospitalière en collaboration avec les médecins et le gestionnaire des soins de ce groupe. Lors d’un transfert depuis un hôpital général, le statut MRSA est généralement déjà connu.
La situation est toutefois différente chez les patients admis depuis leur domicile ou depuis une maison de repos et de soins (MRS). Dans ces situations, Il est souvent difficile de demader d’effectuer un dépistage MRSA préalablement à l’admission. Dans le cadre de ce projet pilote, ces patients sont dépistés par les infirmières de notre hôpital juste avant l’admission médicale. Lorsqu’un portage de MRSA est détecté, nous déterminons en concertation, quel est le contexte de soins le plus approprié, à savoir :
• soins médicaux à domicile, en collaboration avec le médecin généraliste ;
• soins itinérants en MRS;
• ou admission dans notre hôpital, éventuellement avec des mesures d’isolement adaptées.
Conclusion
L’engagement continu en matière de prévention, avec l’hygiène des mains comme priorité, permet de limiter autant que possible le risque de transmission. Notre fonctionnement démontre que, même dans un contexte aussi complexe que celui des soins psychatriques, il est possible de développer et d’’appliquer une politique réfléchie pour protéger les patients, le personnel et l’environnement de soins au sens large. Notre expérience au cours des dernières années a montré qu’un hôpital psychiatrique a effectivement besoin d’une politique active et structurée concernant le MRSA. Le dépistage, l’isolement et la décolonisation nécessitent toujours un équilibre entre le contrôle des infections et le parcours thérapeutique du patient. Nous avons pu démontrer que ceci est réalisable grâce à une approche basée sur les risques et à un dialogue adapté.
Nous souhaitons adresser nos remerciements particuliers au Dr L. Waumans et au service d’hygiène hospitalière de l’hôpital Jessa.
Référence
Conseil Supérieur de la Santé. (2019). Recommandations concernant la prévention, le contrôle et la prise en charge des patients porteurs d’organismes multirésistants aux antibiotiques (MRO) dans les établissements de soins (Avis n° 9277).
Houben, F., van Hensbergen, M., Den Heijer, C. D. J., Dukers-Muijrers, N. H. T. M., & Hoebe, C. J. P. A.(2022). Barriers and facilitators to infection prevention and control in Dutch psychiatric institutions: A theory-informed qualitative study. BMC Infectious Diseases, 22(243). https://doi.org/10.1186/s12879-022-07236-2
Jones, D. (2010). How to reduce the negative psychological impact of MRSA isolation on patients, Nursing Times, 106(36). www.nursingtimes.net
Nouveautés
Agenda scientifique
- janvier 2026
-
27/01
Symposium georganiseerd door de BICS, ABIHH en WIN Opleiding van zorgprofessionals in infectie-preventie en controle (IPC)
- mars 2026
-
5/03
Kennis delen samen sterker – intercollegiale uitwisseling infectiepreventie (CONTRAIN)
-
21/03
Symposium Séminaire de diagnostic des maladies infectieuses.(SSID)
-
26/03
WZC symposium – zorginfecties en antimicrobiële resistentie (SCIENSANO)
- juin 2026
-
du 3/06 au 5/06 || à Lille
36ème Congrès de la Société Française en Hygiène Hospitalière (SF2H)


