Hygiène des mains au quartier opératoire
Introduction
Vers la mi-2016, l’Organisation mondiale de la santé (OMS) a organisé sa campagne safe lives pour promouvoir des soins chirurgicaux sûrs (safesurgicalhands) et l’hygiène des mains pendant tout le trajet chirurgical, de l’admission à la sortie. Certains outils ont été offerts, à titre de soutien de la campagne, dont l’affiche « Les 5 indications pour l’hygiène des mains pour les soins aux patients ayant une lésion postopératoire », une infographie « hygiène des mains pendant le trajet de soins chirurgical » et une vidéo promotionnelle «safesurgicalhands»[1]. Une initiative louable, mais une opportunité manquée aussi, parce que la problématique spécifique de l’observance de l’hygiène des mains au quartier opératoire n’a pas du tout été abordée. Et aucun outil n’a été proposé pour y contribuer vraiment. Ce qui suit démontre que l’obtention d’une bonne observance de l’hygiène des mains au quartier opératoire n’est pas simple du tout.
Observance de la désinfection chirurgicale des mains : un point d’attention oublié ?
Actuellement, la friction chirurgicale (désinfection chirurgicale des mains avec de l’alcool pour les mains) est la seule technique d’hygiène des mains recommandée au chirurgien et aux instrumentistes qui l’assistent[2]. L’opération doit s’effectuer avec le bon produit (répondant à la norme EN 12791), la bonne technique et la durée d’utilisation du produit indiquée par le fabricant doit être strictement respectée[3-5]. L’observance de la désinfection chirurgicale des mains n’est pas nommée comme un indicateur de processus éventuel dans les recommandations du Conseil supérieur de la santé (CSS)[2,6]. Pourtant, lors d’un contrôle du trajet de soins des patients chirurgicaux réalisé en 2013, l’autorité flamande en charge de l’inspection des soins (Zorginspectie) y avait prêté attention. Elle a demandé les directives pour la désinfection chirurgicale des mains lors des visites du quartier opératoire et vérifié si les aspects suivants étaient mentionnés dans ces directives : lavage hygiénique des mains avant de commencer le travail, utilisation d’alcool pour les mains, technique de frottement (friction, ordre, quantité d’alcool, temps de contact) et nouvelle friction entre les interventions. Les locaux où s’effectue la désinfection chirurgicale des mains ont également été contrôlés sur les aspects suivants : espace de désinfection attenant ou non à la salle d’opération, présence d’une porte automatique entre l’espace de désinfection et la salle d’opération, et présence d’un minuteur (nécessaire pour garantir un contact suffisamment long entre l’alcool et les mains). La procédure de désinfection chirurgicale des mains a été contrôlée dans 115 quartiers opératoires. Elle était appliquée partout, mais seulement 88 % des procédures étaient complètes en termes de contenu pour les éléments contrôlés. Sur un total de 486 locaux de désinfection contrôlés, 348 (72 %) étaient en règle au niveau de l’infrastructure pour les items contrôlés. Dans 138 (28 %) locaux de désinfection, un ou plusieurs problèmes d’infrastructure ont été constatés. Les observations prévues pour vérifier l’adéquation de la friction chirurgicale n’ont produit que très peu de chiffres. Le contrôle de la friction chirurgicale des mains effectuée s’est avéré très difficile dans la pratique. Dans les 115 quartiers opératoires visités, seuls 207 collaborateurs ont été observés lors de la désinfection chirurgicale des mains. Dans 7 quartiers opératoires (6 %), au moins 1 collaborateur a été vu en train de pratiquer un simple lavage désinfectant (une méthode de travail qui n’est plus défendue, faisant usage d’un savon antiseptique)[7].
Chaque patient opéré est en droit de bénéficier des avantages d’une friction chirurgicale correctement effectuée par le chirurgien et l’équipe qui l’assiste, parce que les gants chirurgicaux se perforent plus souvent qu’on ne le pense[8]. Le chiffre moyen des perforations d’une seule paire de gants chirurgicaux est de 18,2 % (fourchette : 4,6-82,5 %) ; dans le cas du port d’une double paire de gants chirurgicaux, le chiffre moyen des perforations est de 4,2 % (fourchette : 0,5-11,5 %)[9]. Dans plus de 80 % des cas, le chirurgien ne remarque pas la perforation[10]. L’extrême importance d’une friction chirurgicale bien réalisée, qui tue la flore cutanée transitoire, réduit la flore cutanée résidente et freine le développement de micro-organismes sur les mains pendant 2 à 4 heures, n’est donc plus à démontrer.
L’observance de la friction chirurgicale des mains est à peine mesurée. Une seule étude rapporte la mesure dans laquelle la durée d’une friction chirurgicale est correctement respectée[11]. L’observance globalement observée était de 44 % (77/174 observations). Les infirmiers ont fait mieux (63 % – 26/41) que les chirurgiens et assistants (38 % – 11/133). En 2015, dans le cadre de l’examen de Bachelor en soins infirmiers, trois étudiants infirmiers ont effectué une mesure de l’observance de l’hygiène des mains à l’AZ Groeninge dans tous les quartiers opératoires à l’aide d’une « checklist » [12,13]. Sur 240 frictions chirurgicales observées, 70 % ont respecté un temps de frottement de 1 minute 30secondes (voir fig. 1). Des différences claires ont été notées entre les divers groupes professionnels (infirmiers, chirurgiens, médecins spécialistes en formation), mais également entre les différentes disciplines chirurgicales et entre les 3 quartiers opératoires. Les chiffres détaillés (non fournis) sont très précieux et permettent de prendre des mesures d’amélioration par quartier opératoire. Souvent, il faut dialoguer avec les médecins à ce sujet, car ils ont tendance à penser que la méthode à utiliser pour la friction chirurgicale des mains dépend de la durée et du type d’intervention (ex. intervention longue ou courte ; recours ou non à des implants ; catégorie de lésion de l’intervention).
Figure 1 : Observance de la friction chirurgicale des mains (durée correcte) (240 observations, dont 112 frictions des mains par des infirmiers (inf), 93 frictions des mains par des chirurgiens, 35 frictions des mains par des médecins spécialistes en formation (MSF)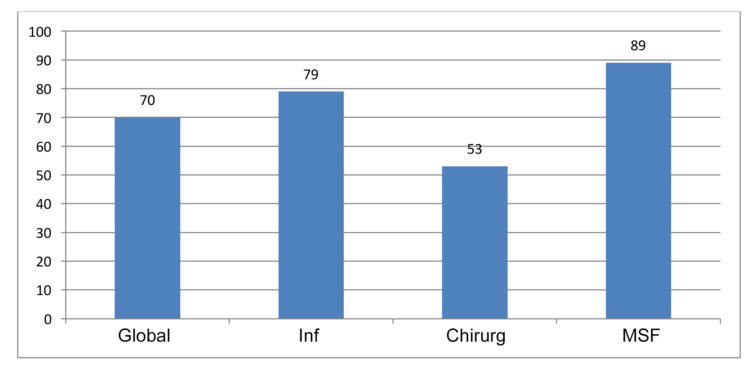
Durant les frictions chirurgicales des mains, les observateurs ont non seulement fait attention au respect de la durée, mais ont observé aussi certaines pratiques erronées. Les observations suivantes ont été effectuées, dans l’ordre décroissant : mains pas suffisamment sèches après la friction et avant d’enfiler les vêtements stériles (22 %) ; avant-bras pas suffisamment traités pendant la friction chirurgicale (20 %) ; poignets insuffisamment frictionnés(4 %).
Les données récoltées permettent de conclure que les équipes opérationnelles d’hygiène peuvent encore améliorer considérablement la friction chirurgicale des mains.
Observance de la désinfection hygiénique des mains au quartier opératoire : peut mieux faire !
Traditionnellement, l’observance de la désinfection hygiénique des mains se mesure au moyen de la grille d’observation OMS « Les 5 indications pour l’hygiène des mains », une méthode utilisée aussi dans les campagnes nationales d’hygiène au sein des hôpitaux belges. Ces campagnes ciblent surtout les départements de séjour classiques. Lors de la sixième campagne nationale une observance globale de 77,7 % a été atteinte[14]. Les données détaillées de l’observance de l’hygiène des mains par les infirmiers et les médecins dans les quartiers opératoires n’ont pas pu être fournies par l’Institut Scientifique de Santé Publique (ISP).
Diverses études récentes indiquent une observance très limitée de l’hygiène des mains parmi les anesthésistes et les infirmiers anesthésistes[15-20]. Les chiffres de l’observance varient entre 2 et 18 %. Une analyse de l’ensemble des tâches des anesthésistes révèle un nombre élevé d’opportunités d’hygiène des mains par heure (34 à 41/h). Si l’hygiène des mains est systématiquement appliquée, conformément aux indications de l’OMS, il faut compter par heure d’anesthésie 17 à 20 minutes pour la désinfection des mains, un message difficile, voire impossible à faire passer. Précédemment, Pittet a indiqué une corrélation inverse entre l’observance de l’hygiène des mains et un certain nombre d’opportunités d’hygiène des mains par heure de soins des patients[21]. Plus le nombre d’opportunités est élevé, plus il est difficile d’obtenir que les soignants se désinfectent les mains de manière conséquente. Les soins intensifs (SI) sont désignés par Pittet comme le lieu où le nombre d’opportunités d’hygiène des mains est le plus élevé (22/h). Les quartiers opératoires sont des services médicaux hautement technologiques, où les ressources humaines et matérielles doivent être mises en œuvre le plus efficacement possible. Une nécessité qui implique souvent une pression élevée en termes de production dans les temps d’opération attribués et les heures d’activité fixées pour un quartier opératoire. Tout cela doit être concilié avec des soins sûrs (notamment en utilisant la liste de contrôle de la sécurité chirurgicale de l’OMS) et hygiéniques (une bonne hygiène des mains, une application correcte du dispositif d’insertion du cathéter veineux central (cvc), une exécution correcte du nettoyage intermédiaire et du nettoyage final…).
Les mains sont les principaux vecteurs de micro-organismes, également dans un quartier opératoire. La diffusion large de micro-organismes oropharyngés dans une salle d’opération a été magnifiquement illustrée par Biddle et al.[22]. Dans un essai en salle d’opération, de l’encre UV a été déposée dans la bouche d’un mannequin d’exercice. Des anesthésistes expérimentés ont été priés de pratiquer une anesthésie générale selon un scénario constitué de 14 actions. Cet exercice de simulation a permis de démontrer la présence de traces de fluorescine à bien des endroits dans l’environnement de travail direct de l’anesthésiste : laryngoscope, pince Magill, ruban adhésif pour fixer le tube endotrachéal, pièce en Y des tuyaux d’anesthésie, ballon ambu, stéthoscope, boutons de commande de l’appareil d’anesthésie, chariot d’anesthésie, clamp à molette IV (intraveineux) et ports d’injection IV. Après le nettoyage routinier entre les interventions, des résidus de fluorescine restaient souvent encore visibles. Les mains contaminées des anesthésistes et des infirmiers anesthésistes diffusent rapidement des pathogènes potentiels dans l’environnement large de la salle d’opération, également sur les ports d’accès IV. La contamination fréquente et rapide des ports d’accès IV dans les premières minutes de l’anesthésie a été bien décrite par Loftus et al.[23]. Des observations propres et une étude de Munoz-Price et al.[24] démontrent en outre l’absence d’une désinfection systématique des ports d’accès IV alors que des médicaments sont souvent administrés en IV aux patients pendant l’anesthésie. On prétend souvent qu’il n’est pas utile de désinfecter le port d’injection « parce que la ligne IV vient tout juste d’être mise en service ».
L’observance de la désinfection hygiénique des mains dans les quartiers opératoires est mesurée plusieurs fois par an à l’AZ Groeninge. Les chiffres obtenus sont plus élevés que ceux rapportés dans la littérature, mais ils sont certainement partiellement influencés par l’effet Hawthorne, indissociablement lié à la méthode d’observation non participante. On n’observe pas de réelles améliorations de l’observance durant les mesures post-test des 2 dernières campagnes nationales d’hygiène des mains (voir fig.2). La mayonnaise ne prend donc manifestement pas, et l’approche classique appliquée durant une campagne d’hygiène des mains à l’échelle de tout l’hôpital se révèle inefficace dans les quartiers opératoires.
Figure 2 : Observance de la désinfection hygiénique des mains dans les quartiers opératoires (respect des 5 indications pour l’hygiène des mains de l’OMS) (pré-test 2013 n=506 ; post-test 2013 n=329, pré-test 2015 n=423, post-test 2015 n=385)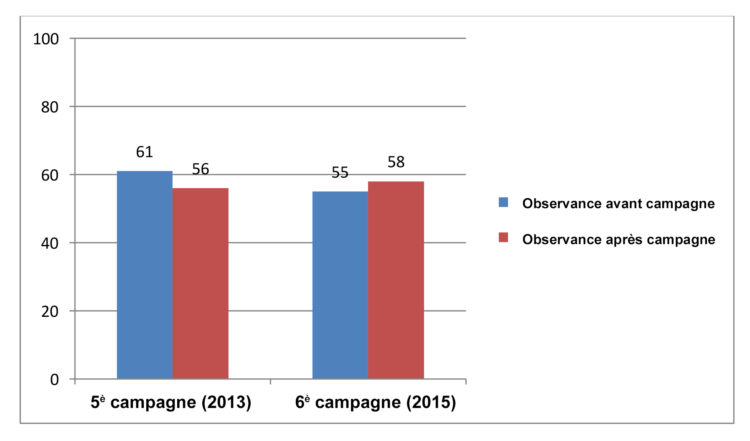
Si le respect systématique des 5 indications pour l’hygiène des mains pendant l’induction semble une mission impossible, il devrait poser beaucoup moins de problèmes durant le maintien de l’anesthésie générale. C’est aussi dû au fait qu’il y a beaucoup moins de contacts avec le patient et l’environnement après la phase d’induction de l’anesthésie générale[18] (voir tableau 1).
Tableau 1 : Contacts avec l’environnement et indications pour l’hygiène des mains pendant l’induction et le maintien de l’anesthésie générale (selon Munoz-Price et al. 2014)[18]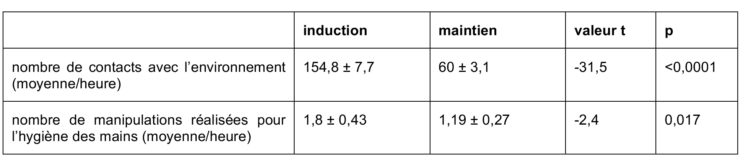
Bien qu’il y ait, dans le cadre de l’anesthésie générale, beaucoup plus de contacts (à risque) durant la phase d’induction que durant la phase de maintien, on ne relève entre les deux phases qu’une différence minime dans le nombre de lavages/désinfections des mains.
Des mesures répétées de l’observance de l’hygiène des mains dans le quartier opératoire permettent de classer les comportements non conformes en un certain nombre de sous-catégories (Biddle & Shah 2012[16], observations propre) voir tableau 2.
Tableau 2 : Principales catégories de non-observance dans les quartiers opératoires
Discussion
L’exécution correcte de la friction chirurgicale des mains est peu mesurée. Les résultats de mesure révèlent une technique sous-optimale alors que des perforations des gants se produisent (souvent sans être remarquées) et que les patients sont alors exposés à la flore cutanée du chirurgien[8-10]. Parienti et al. ont trouvé des chiffres d’observance plus faibles dans le groupe de la « désinfection chirurgicale » que dans le groupe de la « friction chirurgicale » alors qu’aucune différence significative n’a pu être démontrée dans le nombre d’infections des lésions postopératoires[11]. Ce constat pourrait ouvrir la porte à un raisonnement selon lequel « tout cela n’a pas tellement d’importance », cette étude étant en effet conçue principalement pour démontrer la sécurité d’une méthode de désinfection chirurgicale plus facile à appliquer. Dans un quartier opératoire, tout est mis en œuvre pour maintenir le degré de contamination de l’environnement et du champ opératoire aussi bas que possible. Une pratique correcte de la friction chirurgicale est donc nécessaire dans cette optique.
Depuis peu, la littérature biomédicale prête attention à la désinfection hygiénique des mains pendant l’anesthésie[15-20]. Bien que l’hypothèse soit très plausible qu’une mauvaise hygiène des mains au quartier opératoire entraîne une incidence accrue des infections associées aux soins, cela n’a pas (encore) été démontré par des études scientifiques et ne peut d’ailleurs quasiment pas être prouvé. Une amélioration substantielle de la désinfection hygiénique des mains en salle d’opération ne peut être obtenue qu’avec une approche multimodale, en travaillant sur l’amélioration du système, l’éducation des soignants, des aide-mémoire sur le lieu de travail, des observations et du feed-back, ainsi que le développement de la culture de sécurité. Les collaborateurs de la salle d’opération et les médecins doivent de préférence y être au maximum impliqués.
Des améliorations simples du système sont certainement possibles dans chaque quartier opératoire, en veillant par exemple à une bonne organisation du point de soins (point of care), à la disponibilité de gants et d’alcool pour les mains dans l’environnement de travail immédiat de l’anesthésiste ou du collaborateur de l’anesthésiste et à une distinction claire entre le matériel d’anesthésie propre et souillé (pince Magill, laryngoscope). Mais des adaptations plus importantes des systèmes seront nécessaires pour obtenir l’amélioration souhaitée de l’hygiène des mains. Il me semble opportun de faire le point sur les différents workflows, de les simplifier si possible et de rappeler les indications minimales d’hygiène des mains pour les anesthésistes et les infirmiers. Des workflows améliorés et des SOP (standard operating procedures) claires peuvent réduire le nombre d’opportunités d’hygiène des mains et ainsi améliorer l’observance de l’hygiène des mains. Scheithauer et al. rapportent une augmentation de l’observance de l’hygiène des mains de 10 à 55 %[17] après un tel exercice.
Durant les différentes étapes de la phase d’induction de l’anesthésie générale, un nombre minimum d’indications pour l’hygiène des mains à mettre en œuvre peut être indiqué (voir fig. 3).
Figure 3 : Analyse du processus de l’anesthésie générale : phase d’induction & de maintien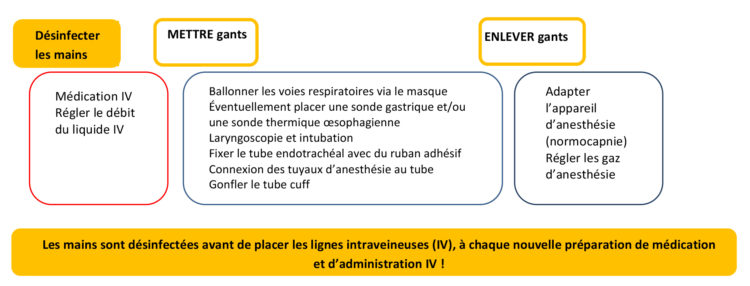
Un certain nombre d’indications pour l’hygiène des mains est également requis en phase de réveil (voir fig.4).
Figure 4 : Analyse du processus de l’anesthésie générale : phase de réveil.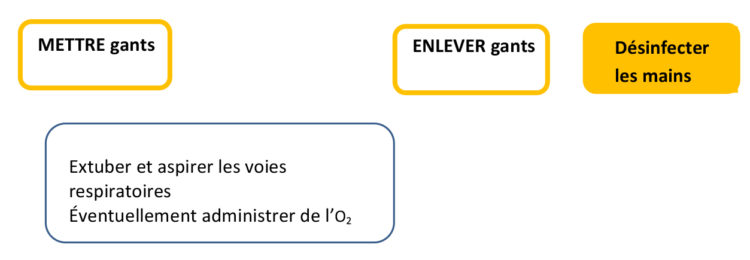
Une indication OMS pour l’hygiène des mains est également prévue pour chaque forme d’anesthésie locorégionale (rachianesthésie ou épidurale, plexus ou bloc nerveux périphérique). L’idée qu’elle serait superflue « car on met de toute façon des gants stériles » doit parfois être combattue dans ce contexte.
La figure 5 présente le trajet périopératoire du patient. Toutes les étapes ne doivent pas nécessairement être parcourues, mais toutes prévoient des indications pour l’hygiène des mains à l’intention des infirmiers.
Figure 5 : Trajet périopératoire du patient dans le quartier opératoire.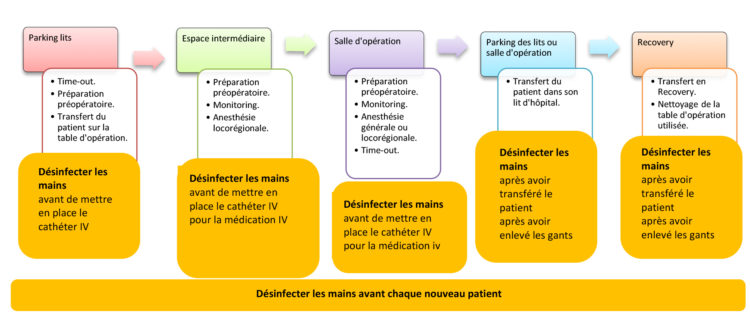
Une autre amélioration essentielle concerne l’optimisation du nettoyage dans les salles d’opération. Une contamination du quartier opératoire se produit inévitablement pendant l’anesthésie générale, par la flore orobuccale du patient. L’utilisation de 2 paires de gants (la paire supérieure étant immédiatement enlevée après l’intubation) peut limiter partiellement cette contamination, mais pas l’empêcher totalement[22] ; cette méthode de travail doit donc être déconseillée. En outre, on constate souvent que le nettoyage de la salle d’opération est insuffisant[25,26], partiellement en raison de la forme, peu facile à nettoyer, des appareils d’anesthésie (boutons de commande côtelés) et des chariots d’anesthésie (poignées des tiroirs). Face à ces constatations, il est évident qu’une mission revient ici aux fabricants, qui doivent prêter attention à la forme de leurs produits et faire en sorte qu’ils soient faciles à nettoyer/désinfecter (surfaces lisses et rondes). Mais une mission revient aussi à chaque équipe d’hygiène hospitalière. Munoz-Price et al. ont démontré que seuls 47 % des marqueurs UV appliqués sur des surfaces en salle d’opération sont éliminés par un nettoyage régulier[26]. Pourquoi en serait-il autrement dans un hôpital belge moyen ? Le nettoyage du quartier opératoire à l’AZ Groeninge a été revu de manière critique. Les procédures actuelles de nettoyage (intermédiaire et final) ont été évaluées et comparées avec les directives de nettoyage de l’Association of Perioperative Registered Nurses (AORN)[27] avec une photo d’intérieur de salle d’opération. En plaçant une photo de la salle d’opération à côté des schémas de nettoyage actuels, des lacunes et imprécisions dans les conventions de travail ont pu être détectées et corrigées. Une lacune se situait au niveau de l’appareil d’anesthésie (l’une des surfaces les plus touchées selon Munoz-Price et al.[24]), qui est désormais inclus dans le nettoyage entre deux interventions et dans le nettoyage final. L’analyse critique de la méthode de travail actuelle a permis de modifier la procédure, qui décrit maintenant en détail le nettoyage entre deux interventions et le nettoyage à la fin du programme des opérations. Les surfaces à contact fréquent ont été clairement définies (voir fig.6) et les procédures reprennent maintenant celles qui doivent être incluses dans le nettoyage intermédiaire (entre 2 interventions) et celles qui doivent être nettoyées/désinfectées à la fin du programme des opérations. Une formation de tous les collaborateurs qui nettoient la salle d’opération a été organisée. Un suivi ultérieur est prévu, avec notamment des mesures ATP et un feed-back direct aux collaborateurs en charge du nettoyage.
Fig. 6 : Points de contact fréquents des mains en salle d’opération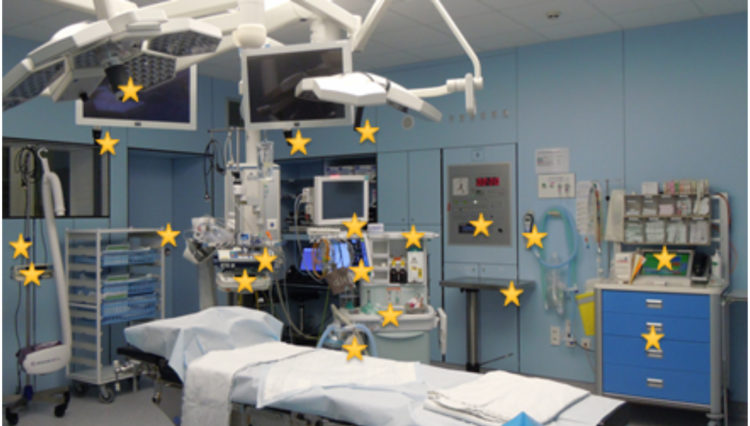
L’éducation des prestataires de soins, des aides-mémoires (reminders) sur le lieu de travail et la communication des résultats de mesure étaient déjà en application dans le passé (voir fig. 7).
Fig. 7 : Matériel de campagne au quartier opératoire, de haut en bas : affiche éducative, aide-mémoire collé sur les miroirs dans les vestiaires des quartiers opératoires, tous deux réalisés le 5 mai 2016 (à l’occasion de la journée internationale de l’hygiène des mains), exemple de feed-back pour la désinfection hygiénique des mains et le respect des conditions d’hygiène des mains sur le mur de qualité du quartier opératoire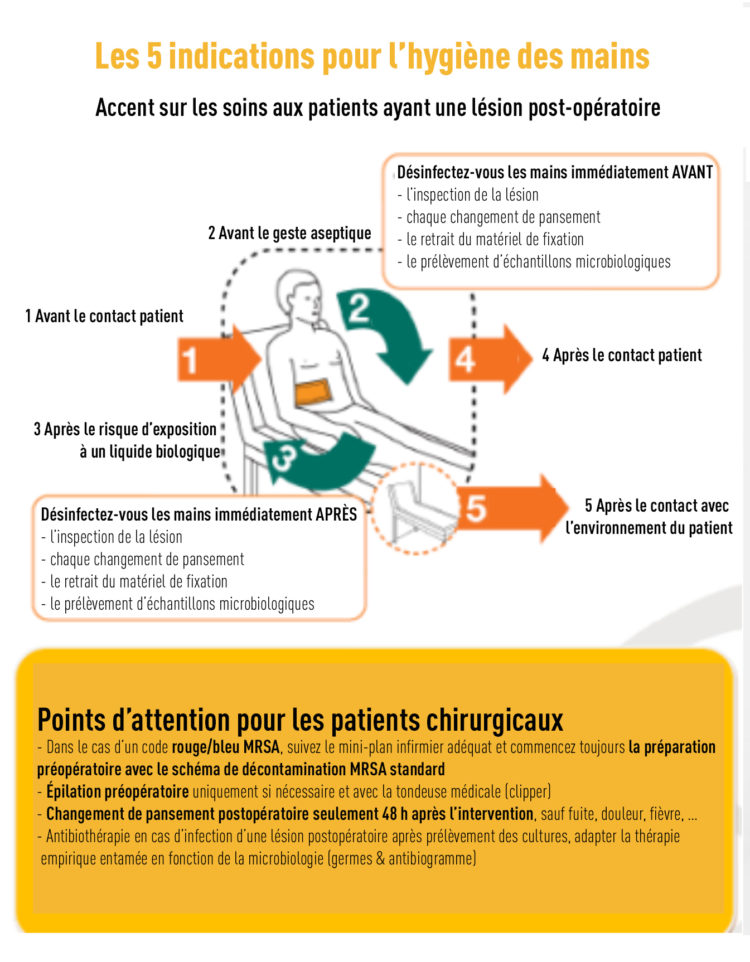

Les résultats rapportés sur le mur de qualité peuvent donner lieu à des améliorations, mais suscitent souvent, tant chez les infirmiers que les médecins, des sentiments mitigés et des réactions diverses. Les mesures de l’observance sont démotivantes pour les uns, et perçues comme infantilisantes par d’autres. En 2009, l’OMS a publié des directives pour la sécurité chirurgicale[28]. Grâce à la mise en œuvre au niveau mondial d’une liste de contrôle de la sécurité chirurgicale, de grandes améliorations ont été réalisées sur le plan de la culture de sécurité au quartier opératoire[29]. Cependant, la réalisation attentive de la friction chirurgicale des mains et de la désinfection hygiénique des mains ne fait toujours pas l’objet d’une attention suffisante dans cette culture de sécurité. L’optimiser encore constitue un défi.
Bibliographie
1. http://www.who.int/gpsc/5may/EN_PSP_GPSC1_5May_2016/fr/
2. CSS n° 8349, Recommandations en matière d’hygiène des mains durant les soins. Conseil supérieur de la santé, Bruxelles, 2009, 39 pp.
3. Weber, W., Reck, S., Neff, U., Saccilotto, R., Dangel, M., & Rotter, M. (2009). Surgical hand antisepsis with alcohol-based hand rub: comparison of effectiveness after 1.5 and 3 minutes of application. Inf Contr Hosp Epid(30), 420-426
4. Kampf, G., Ostermeyer, C., & Heeg, P. (2005). Surgical hand disinfection with a propanol-based hand rub: equivalence of shorter application times. J Hosp Infect(59), p304-310.
5. Marchetti, M., Kampf, G., Finzi, G., & Salvatorelli, G. (2003). Evaluation of the bactericidal effect of five products for surgical hand disinfection according to prEN 12054 and prEN 12791. J Hosp Infect(54), p63-67.
6. CSS n° 8573. Recommandations pour la prévention des infections post-opératoires au sein du quartier opératoire, Conseil supérieur de la santé, Bruxelles, 2013, 75pp.
7. Toezicht op het zorgtraject voor de chirurgische patiënt in de algemene ziekenhuizen, Zorginspectie Vlaanderen, Bruxelles, 2014, 77 pp.
8. Laine (T), Aarnio (P.), How often does glove perforation occur in surgery? Comparison between single gloves and a double-gloving system, Am J Surg, 2001, 181(6), p. 565-566.
9. Kralji (N.) et al., Surgical gloves: how well do they protect against infections?, Gesundheitswesen, 1999, 61:p398-403.
10. Thomas (S.) et al., Intraoperative glove perforation -single versus double gloving in protection against skin contamination, Postgrad Med J, 2001, 77:p458-460.
11. Parienti (J.) et al., Hand-rubbing with an aqueous alcoholic solution vs traditional surgical hand-scrubbing and 30 day surgical site infections, JAMA, 2002, vol.288, nr.6, p.722-727.
12. Polfliet (J.), De handen, “het werkinstrument” bij ingrepen: de chirurgische handrubmethode onder de loep, bachelorproef verpleegkunde, 2015, Vives studiegebied Gezondheidszorg campus Kortrijk.
13. Vanneste (T.), De handen, “het werkinstrument” bij ingrepen: de chirurgische handrubmethode onder de loep, bachelorproef verpleegkunde, 2015, Vives studiegebied Gezondheidszorg campus Kortrijk.
14. Fonguh (S.), Catry (B.), Resultaten van de 6de nationale campagne ter bevordering van de handhygiëne in ziekenhuizen 2014-2015, Brussel WIV LP, PHS report 2015-55, 37pp.
15. Krediet A.C. et al., Hand-hygiene practices in the operating theatre: an observational study, British Journal of Anaesthesia, 2011, 107:p553-8.
16. Biddle (C.), Shah (J.), Quantification of anesthesia providers’ hand hygiene in a busy metropolitan operating room: what would Semmelweis think, AJIC, 2012, 40, p756-759.
17. Scheithauer (S.) et al., Improving hand hygiene compliance in the anesthesia working room area: more than just hand rubs, AJIC, 2013, 41,p1001-1006.
18. Munoz-Price (L.S.) et al., Frequency of interactions and hand disinfections among anesthesiologists while providing anesthesia care in the operating room: induction versus maintenance, Infect Control and Hosp Epidem, 2014, vol.35, nr. 8, p.1056-1059.
19. Rowlands (J.) et al., Video observation to map hand contact and bacterial transmission in operating rooms, AJIC, 2014, 42, p698-701.0
20. Megeus (V.) et al., Hand hygiene and aseptic techniques during routine anesthetic care – observations in the operating room, Antimicrobial resistance and Infection Control, 2015 4:p5.
21. Pittet (D.) et al., Compliance with handwashing in a teaching hospital, Ann Intern Med, 1999, 130(2):p126-130.
22. Biddle (C.) et al., Quantifying the rambunctious journey of the anesthesia provider’s hands during simulated routine care, AJIC, 2016, vol.44, p. 873-878.
23. Loftus (R.W.) et al., Multiple reservoirs contribute to intraoperative bacterial transmission, Anesthesia & Analgesia, 2012, vol.114, nr.6, p. 1236-1248.
24. Munoz-Price (L.S) et al., Interactions between anesthesiologists and the environment while providing anesthesia care in the operating room, AJIC, 2013, 44:p922-924.
25. Jefferson (J) et al., A novel technique for identifying opportunities to improve environmental hygiene in the operating room, AORN, 2011,93:p358-364.
26. Munoz-Price (L.S) et al., Decreasing operating room environmental pathogen contamination improved cleaning practice, Infect Control Hosp Epidemiol, 2012:33, p897-904.
27. Allen (G.), Implementing AORN recommended practices for environmental cleaning, AORN journal, 2014, vol.99, nr.5, p. 571-586
28. Directives de l’OMS pour la sécurité chirurgicale : Une chirurgie plus sûre pour épargner des vies, 2009, 124 pp.
29. Haynes (A.B.) et al., A surgical safety checklist to reduce morbidity and mortality in a global population, NEJM, 2009, 360(), p. 491-499.
Nouveautés
Agenda scientifique
- avril 2025
-
du 11/04 au 15/04 || à Vienne
Congrès de l’ European Society of Clinical Microbiology and Infectious Diseases (ESCMID)
- juin 2025
-
du 4/06 au 6/06 || à Marseille
35ème Congrès National de la Société Française d’Hygiène Hospitalière (SF2H)
-
du 17/06 au 18/06 || à Londres
Congrès HIS (Healthcare Infection Society)
- septembre 2025
-
du 16/09 au 19/09 || à Genève
International Conference on Prevention and Infection control (ICPIC)
- octobre 2025
-
du 19/10 au 22/10 || à Atlanta
Society for Health Care Epidemiology of America (SHEA)


