Gants de toilette imprégnés à usage unique. Expériences au sein de l’UZA

1. Introduction
Auparavant, on utilisait également le terme de toilette sans eau pour faire référence au concept de Toilette de soins. Le terme de Toilette de soins est désormais plus usité ; cette dénomination met davantage en avant ses aspects positifs, et n’est pas négative (sans eau). Cette méthode, impliquant l’utilisation de gants ou lingettes imprégnées à usage unique, est de plus en plus implantée au sein des hôpitaux et centres de vie et de soins.
L’introduction de ces gants de toilette peut cependant se heurter à des résistances de nature écologique (les déchets) et économique (impact sur le budget de l’hôpital). La perception négative des infirmiers et aides-soignants concernant la toilette de soins peut également constituer un obstacle à son introduction.
Cet article aborde plusieurs aspects de la toilette de soins et les expériences de l’hôpital universitaire d’Anvers en la matière.
2. L’introduction de la toilette de soins au sein de l’hôpital universitaire d’Anvers.
2.1. Phase de démarrage
En mai 2009, un étudiant suivant un master en art infirmier et obstétrique a obtenu l’accord de la direction soins aux patients pour démarrer un projet pilote concernant la toilette de soins. Il a en premier lieu demandé des conseils aux infirmiers-hygiénistes pour avoir un point de vue du côté de la prévention des infections. La toilette de soins était alors utilisée depuis quelques années déjà au sein du département soins intensifs en vue de prévenir les infections hydriques auprès de patients immuno-compromis. Aucune objection n’a été décelée du point de vue de l’hygiène hospitalière ; un examen de l’aspect écologique et économique de cette méthode a cependant été demandé.
Il a ensuite été procédé à une recherche documentaire et une présentation PowerPoint a été préparée pour informer le personnel des départements de test.
2.2. Mesure du temps de la méthode lit-bain classique par rapport à la toilette de soins
Au lancement du projet, il a été procédé à un enregistrement du temps consacré au lavage effectif à l’aide de la méthode lit-bain classique. Les actes pour vêtir, raser, brosser les dents, apporter des soins aux plaies et autres soins n’ont pas été pris en compte dans les enregistrements. Au total, ce sont 35 mises en œuvre de la méthode lit-bain qui ont été mesurées au sein de 4 départements participants. La proportion hommes/femmes dans l’étude était pratiquement identique. La plupart des patients appartiennent à la catégorie d’âge de 50 à 64 ans (35,3 %).
Dans le cas de 22 enregistrements, il a également été fait mention de l’IMC (indice de masse corporelle). La majorité des patients avaient cependant un IMC trop élevé, qui dans 22,7 % des cas dépassait même les 30.
Au vu de l’impossibilité de faire appel à un observateur indépendant, les enregistrements du temps ont été effectués par les infirmiers et aides-soignants. Pour les aider dans ce cadre, différentes séances d’information ont été organisées pour chaque département. En outre, un protocole, un recueil d’information, un flowchart et un chronomètre ont été mis à disposition afin que les enregistrements puissent se faire de manière aussi uniforme que possible.
Lors de l’enregistrement du temps, une distinction a été établie entre « Temps non lié aux patients : préparation » (TNPP), « Temps lié aux patients » (TP) et « Temps non lié aux patients : postérieur » (TNLPA). Le TNPP prend effet au moment où l’infirmier ou l’aide-soignant commence à rassembler le matériel et prend fin une fois tout le matériel prêt dans la pièce (en ce compris le bac de lavage rempli). Le TP prend effet dès le moment où le gant de toilette classique est humidifié et prend fin une fois le patient recouvert à l’aide d’un essuie/molleton. Le rangement du matériel, sans le nettoyage du bac de lavage est pris en compte dans le TNLPA.
Au vu de la taille restreinte de la population d’étude (sample size) au sein de chaque département, les résultats des quatre départements participants ont été regroupés. Les résultats du tableau 1 affichent les temps moyens des mises en œuvre de la méthode de lit-bain enregistrées. En moyenne, un peu plus de 15 minutes étaient consacrées au lit-bain (tableau 1), ce qui correspond plus ou moins au temps enregistré dans l’étude de Larson et al (1).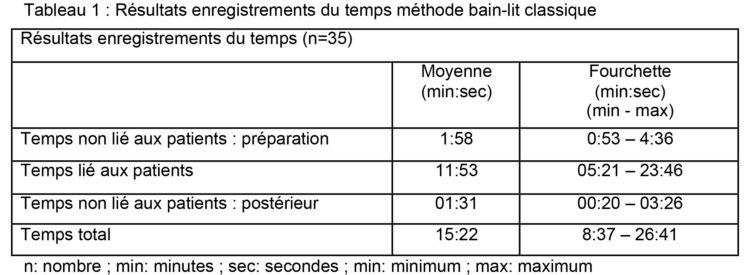
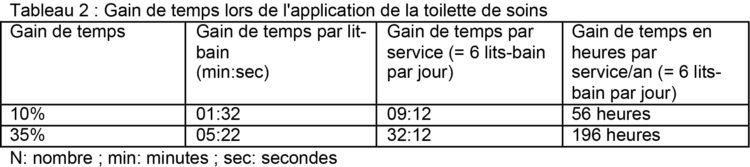
À l’instar de la mesure du temps d’un lit-bain classique, le temps consacré à la toilette de soins a également été mesuré. En fonction de l’étude, le gain de temps oscille entre 10 % et 35 % (2). Dans le cas de l’hôpital universitaire d’Anvers, se basant sur une moyenne de 6 mises en œuvre de la méthode lit-bain par département, cela implique une économie de temps par an et par service de respectivement 56 et 196 heures (tableau 2).
2.3. Perception des infirmiers et aides-soignants
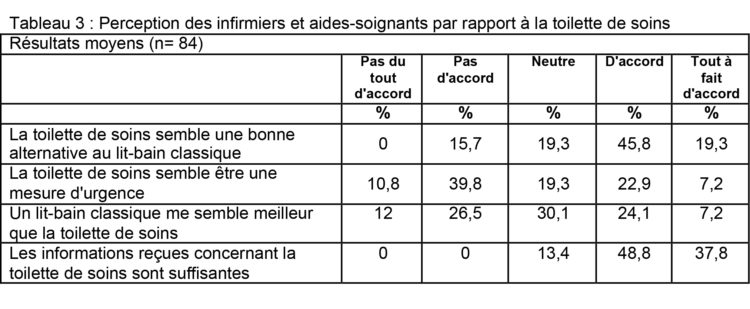
Pour illustrer la perception des infirmiers et aides-soignants face à la toilette de soins, 155 questionnaires ont au total été distribués au sein de 6 départements. On a enregistré un taux de réponse de 54 % (n = 84), dont 86 % d’infirmiers ; 82 % de répondants de sexe féminin ont participé à l’étude. La majorité (31 %) des répondants appartiennent à la catégorie d’âge de 35 à 49 ans. Près de 33 % des répondants avaient plus de 20 ans d’expérience.
Il ressort du tableau 3 que plus de 65 % des répondants sont d’accord avec l’argument selon lequel la toilette de soins constitue une bonne alternative au lit-bain classique. La toilette de soins a cependant également été perçue par près de 51% des infirmiers et aides-soignants participants comme une mesure d’urgence. Près de 39 % des répondants ne sont pas d’accord avec l’argument selon lequel le bain-lit classique est meilleur que la toilette de soins.
En ce qui concerne la fourniture d’informations, la majorité (86,6 %) des répondants l’estimait suffisante.
2.4. Aspects économiques
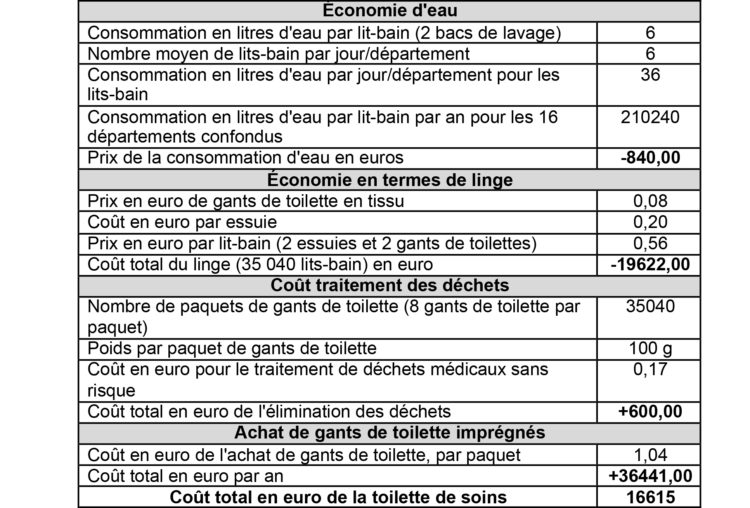
Le tableau 4 offre un aperçu des principales économies et coûts supplémentaires liés à l’introduction de la toilette de soins. En ce qui concerne le linge, l’économie sera dans la réalité nettement supérieure. Vu que la toilette de soins réduit le risque que les draps soient accidentellement mouillés, ils devront donc être remplacés moins fréquemment.
En ce qui concerne les aspects économiques, le gain de temps n’a volontairement pas été pris en ligne de compte vu que l’introduction de la toilette de soins n’avait pas pour but de réduire les coûts en personnel mais de consacrer le temps libéré aux soins aux patients. Des études ont démontré que la qualité des soins s’était améliorée. Cette méthode de lavage réduit l’agitation, l’inconfort, la douleur et favorise dans nombre de cas la qualité de la peau du patient. Et le temps gagné est consacré à des soins supplémentaires aux patients (par ex. une douche ou une manucure). C’était une partie du temps qui était consacré au transport des bacs de lavage et essuies, clairement pas un temps client donc (3).
Tableau 4 : Aperçu des économies et coûts supplémentaires de la toilette de soins.
2.5. Impact écologique
L’impact écologique est plus difficile à calculer. Il n’a dès lors pas été procédé à un bilan écologique. Les éléments ayant un impact écologique positif et négatif dans ce cadre sont résumés dans le tableau 5.
2.6. Caractéristiques produit des gants de toilette
Lors de la préparation de la demande d’offre, les caractéristiques auxquelles les gants de toilette devaient répondre ont été déterminées.
2.6.1. Type
Vu que l’utilisation de lingettes de soins est plus compliquée que celle des gants de toilette, il a été opté pour l’utilisation exclusive de gants de toilette suffisamment grands (comparables à une taille de gant 9)
2.6.2. Matériau
Dans le cadre d’un usage normal, les gants de toilette ne peuvent se déchirer ni former de peluches. Ils doivent être suffisamment solides pour la réalisation d’un lit-bain, tout en étant suffisamment flexibles et doux. La lotion doit également être répartie de manière uniforme sur tous les gants de toilette. Les gants de toilette doivent de préférence être dotés d’une structure gaufrée (ou ondulée) vu qu’elle augmente le contact de surface et contribue au lavage mécanique de la peau. La préférence est accordée à un produit sans latex.
2.6.3. Composition de la lotion
La lotion doit être de pH neutre. Les gants de toilette doivent avoir été testés dermatologiquement. Compte tenu des potentielles allergies, la liste des ingrédients doit figurer sur l’emballage (voir point 5 plus bas). Le produit doit s’accompagner d’une durée de séchage garantie (environ 30 secondes).
2.6.4. Odeur
Même si l’odeur est un critère extrêmement subjectif, le produit doit respecter les caractéristiques suivantes : ne pas dégager d’odeur de chlore ni d’ammoniaque. Des gants de toilette parfumés sont souhaitables vu qu’ils contribuent à une expérience de lavage agréable. Compte tenu des éventuelles allergies, le fournisseur doit disposer d’une alternative sans parfum dans son offre.
2.6.5. Conditionnement
L’emballage sans latex doit être simple à ouvrir. Les gants de toilette doivent pouvoir se retirer aisément de l’emballage, sans contact avec le gant de toilette suivant. Pour éviter le séchage des gants de toilette inutilisés restant dans l’emballage ouvert, il est souhaitable que l’emballage soit refermable pour permettre une utilisation avec le même patient (dans les 24 heures). L’emballage doit comporter les mentions suivantes : instructions d’utilisation (à tout le moins en néerlandais), la date limite d’utilisation, les ingrédients (compte tenu des allergies possibles), les instructions concernant le réchauffement, la possibilité éventuelle d’élimination dans les toilettes. L’usage pouvant varier d’un département à l’autre, il est souhaitable que les gants de toilette soient disponibles en emballages de 5 ou 8.
2.6.6. Fourniture d’informations
Vu que l’introduction de la toilette de soins s’accompagne d’un profond changement de culture, il est souhaitable que le fournisseur soit impliqué dans la mise en œuvre. Il peut à cet égard être fait appel à la mise en place de séances d’information pour prestataires de soins, de la mise à disposition de documents d’information, etc.
3. Aspects microbiologiques et d’hygiène hospitalière
3.1 Contaminations
3.1.1 Contamination des bacs de lavage
Différentes études indiquent que les bacs de lavage sont une source potentielle d’infections nosocomiales. Dans le cadre d’une étude multicentrique menée auprès de 88 hôpitaux aux États-Unis et au Canada entre juillet 2007 et février 2011, 1 103 bacs de lavage ont été récoltés au hasard auprès d’unités de soins (y compris des départements de soins intensifs). Sur l’ensemble de ces bacs de lavage, 62,2 % étaient contaminés par 1 ou plusieurs des micro-organismes suivants : Enterococcus species, Staphylococcus aureus ou bacilles à Gram négatif. Au total, 385 (34,9%) bacs de lavage de 80 (90,9%) hôpitaux étaient colonisés avec des VRE (entérocoques résistant à la vancomycine), 36 (3,3%) bacs de lavage de 28 (31,8%) hôpitaux avec SARM (Staphylococcus aureus résistant à la méthicilline) et 495 (44,9%) bacs de lavage de 86 (97,7%) hôpitaux avec des bacilles à Gram négatif (4).
3.1.2 Contamination eau de distribution
L’utilisation d’eau de distribution dans le cadre d’un lit-bain induit un risque potentiel de contamination du matériel d’aérosolthérapie, comme l’indique une étude sur les foyers épidémiques menée en 2005 au sein de l’hôpital universitaire d’Anvers dans laquelle l’intubation, l’aérosolthérapie et la bronchoscopie présentaient une corrélation élevée avec l’augmentation de la contamination avec Sphingomonas paucimobilis. Il est ressorti de l’enquête environnementale que l’eau de distribution était également contaminée avec cette bactérie.
Citons également un risque que l’eau de distribution contamine des sites d’insertion de cathéter, blessures, etc. Même si les gants de toilette imprégnés à usage unique peuvent remplacer l’eau de distribution, ces gants de toilette ne sont pas non plus toujours sûrs. Une épidémie ayant éclaté dans sept départements de soins intensifs et 2 départements de soins de 2 hôpitaux allemands a pu être liée à l’utilisation de gants de toilette qui avaient été contaminés avec Burkholderia cepacia. La même bactérie a été décelée sur des gants de toilette utilisés dans le cadre de soins périnéaux ; les numéros de lots contaminés étaient utilisés aux États-Unis et au Canada, et le distributeur a procédé à un rappel des lots concernés. Dans le cadre d’une étude portant sur un ensemble d’infections Pseudomonas touchant des patients de transplantation de l’UZA, une étude environnementale a mis au jour que différents lots d’emballages non ouverts de gants de toilette non désinfectants étaient contaminés par Pseudomonas aeruginosa. La décision fut alors prise d’immédiatement mettre un terme à l’utilisation de ces gants de toilette. La réutilisation des gants de toilette initiaux n’a été reprise qu’une fois les garanties de sécurité nécessaires offertes par le fabricant. Vu que l’utilisation de gants de toilette imprégnés a été mise en œuvre dès la fin de 2009 dans les hôpitaux dans le cadre de la toilette de soins, des garanties de qualité ont explicitement été demandées aux fournisseurs du produit dans une demande d’offre de prix ultérieure : en marge des caractéristiques techniques (odeur, nombre de pièces par paquet), le fabriquant/fournisseur doit soumettre au moins 2x par an la qualité microbiologique des gants de toilettes à l’analyse d’un laboratoire indépendant. Les gants de toilette analysés devaient provenir d’un numéro de lot différent de celui de l’analyse précédente. En outre, la date limite d’utilisation ne pouvait être dépassée lors de l’analyse. Lors de la culture de pathogènes (par ex. Pseudomonas aeruginosa), le fournisseur doit immédiatement en faire part. Minimum 2 fois par an, une copie du rapport d’analyse microbiologique doit être remise à l’équipe d’hygiène hospitalière.
En guise de norme pour la qualité bactériologique (exprimée en unités formant une colonie (ufc/g), voici ce qui a été utilisé : < 200 UFC/g en aérobiose et < 20 UFC/g en anaérobiose + exempt de pathogènes (Pseudomonas species, Staphylococcus aureus, Burkholderia cepacia, Enterobacteriaceae. Ces normes reposent en partie sur SCCNFP/0119/99 (5,6).
3.2 Prévention des infections associées aux soins
Dans le recueil CAUTI (« Catheter-Associated Urinary Tract Infection ») de l’UZA, la toilette de soins est considérée comme l’une des mesures de prévention des CAUTI. Dans une étude de Stone et al., la suppression des bacs de lavage et l’introduction de gants de toilette préemballés a donné lieu à une baisse significative du nombre de CAUTI (de 4,42 à 0,46 par 1 000 jours cathéter) (7).
Bleasdale et al. ont étudié l’effet d’un lavage quotidien avec des gants de toilette imprégnés de chlorexidine (CHX) sur l’incidence des septicémies liées au cathéter. L’étude a été menée au sein d’un département des soins intensifs ; 445 patients avaient été lavés à l’eau et au savon, contre 391 à l’aide de gants de toilette imprégnés de CHX 2%. L’incidence des septicémies primaires par 1 000 jours patient était considérablement inférieure dans le groupe des gants de toilettes imprégnés (4,1 infections versus 10,4 par 1 000 jours patient). Ce sont surtout les patients séjournant plus de 5 jours en soins intensifs qui profité de cette intervention (8).
Une étude multicentrique de Climo et al. menée auprès de 7 727 patients a mis au jour que l’incidence des micro-organismes multirésistants affichait 23 % de moins lorsque les patients étaient lavés à l’aide de gants de toilette imprégnés au CHX par rapport à l’utilisation de gants de toilette neutres (5,10/1 000 jours patient dans le groupe CHX contre 6,60/1 000 jours patients dans le groupe neutre). L’incidence des infections sanguines nosocomiales affichait 28 % de moins et s’élevait à 4,78/1 000 jours patients dans le groupe CHX et 6,6/1 000 jours patients dans le groupe neutre (9).
Au sein de l’UZA, les gants de toilette imprégnés de CHX 2 % sont utilisés depuis 2014 dans les départements de soins intensifs. En comparaison au premier semestre de 2014 et à la période suivante (jusqu’en mars 2016 inclus), l’incidence de CLABSI est passée de 1,95/1 000 jours cathéter à 1,40/1 000 jours cathéter.
Noto et al. ont également étudié la différence de survenue des infections nosocomiales auprès des patients en soins intensifs entre l’utilisation de gants de toilette imprégnés de CHX 2% et celle de gants de toilette non désinfectants. Contrairement aux études susmentionnées, aucune différence n’a été constatée en termes de résultats (une combinaison des infections CLABSI, CAUTI, VAP (« Ventilator-Associated Pneumonia ») et Clostridium difficile) entre la période d’utilisation des gants de toilette désinfectants et la période d’utilisation de gants de toilette neutres. Le lavage à l’aide de gants de toilette imprégnés de CHX n’a pas non plus induit de réduction des infections sanguines nosocomiales, contaminations sanguines et échantillons sanguins avec micro-organismes multirésistants (10).
3.3 Gants de toilette désinfectants en vue de la décolonisation de SARM
Ces dernières années, l’UZA a entrepris différentes étapes en vue d’améliorer et de suivre les résultats de la décolonisation de SARM. L’introduction de gants de toilette antibactériens et de shampoo caps a augmenté le taux de réussite du traitement de décolonisation. Les résultats de la décolonisation à l’aide de gants de toilette antibactériens suggèrent une efficacité supérieure à celle des savons désinfectants. Rien ne permet cependant de déterminer clairement l’ingrédient actif des gants de toilette le plus efficace pour la décolonisation de SARM. Pour l’heure, plusieurs gants de toilette antibactériens existent en effet sur le marché, dont l’ingrédient antibactérien varie (par exemple chlorhexidine 2%, chlorure de benzalkonium, 0,12%, chlorure de didécyldiméthylammonium <1%, chlorure de cétylpyridinium et polyhexaméthylène 0,2%) (11).
3.4 Gants de toilette désinfectants pour la limitation de la transmission de pathogènes
Vernon et al. ont démontré qu’en comparaison à l’eau et au savon, le lavage du patient à l’aide de CHX 2 % donnait lieu à une réduction notable du taux de colonisation des VRE sur la peau des patients par rapport à l’utilisation d’eau et de savon. Cette méthode a également donné lieu à une diminution de la colonisation VRE des mains des prestataires de soins et surfaces dans l’environnement. L’incidence des VRE est tombée de 26 colonisations par 1 000 jours patients à 9 par 1 000 jours patients. L’efficacité de gants de toilette neutres (non désinfectants) était comparable à celle de l’eau et du savon (12).
Au sein de l’UZA également, l’utilisation de gants de toilette désinfectants, combinée à d’autres mesures, s’avère efficace en vue de la maîtrise d’une épidémie d’VRE dans un département de soins (13).
4. Gants de toilette pour la prévention de la DAI (dermite associée à l’incontinence)
Pour terminer, citons également les lingettes/gants de toilette imprégnés de diméthicone 3%, spécifiquement destinés au traitement et/ou à la prévention de DAI.
La DAI peut survenir auprès des patients souffrant d’incontinence anale et/ou urinaire, pouvant donner lieu à une éruption cutanée. Même si les patients souffrant de DAI présentent également une prédisposition au développement d’escarres, la prévention et le traitement de DAI nécessitent une approche spécifique. L’utilisation de lingettes ou gants de toilette à la crème protectrice « trois en un » peut, combinée à d’autres mesures, s’avérer utile pour la prévention de la DAI. Les lingettes à la crème protectrice de ce type présentent des caractéristiques spécifiques : elles permettent un nettoyage périnéal doux, hydratent la peau et créent une barrière contre la pénétration des urines et matières fécales (14).
5. Conclusion
Suffisamment de preuves confirment que l’utilisation de gants de toilette préimprégnés peut permettre de réduire le nombre d’infections liées aux soins auprès de patients à risque (patients en soins intensifs, patients immuno-compromis). La mesure dans laquelle les gants de toilette antibactériens offrent une plus-value est moins claire ; il se peut que l’absence d’utilisation d’eau de distribution soit une mesure préventive en soi.
Pour offrir cependant une chance de réussite au projet de toilette de soins, une bonne communication avec les utilisateurs s’avère nécessaire. Surtout lorsque plusieurs types de gants de toilette sont utilisés, il est nécessaire que des procédures claires soient disponibles. Il sera ainsi évité que les gants de toilette disponibles ne soient pas utilisés conformément aux bonnes indications. Citons comme outil supplémentaire à cet égard un poster mentionnant les gants de toilette utilisés couramment et les indications et mode d’utilisation inhérents (figure 1). Les patients doivent également être informés de cette méthode. L’UZA a dès lors également mis au point un dépliant patient expliquant les avantages de la méthode (Figure 2).
Figure 1 : Poster représentant les gants de toilette couramment utilisés

Figure 2 : Dépliant pour patients sur la toilette de soins
Nouveautés
Agenda scientifique
- mars 2024
-
28/03
Symposium BICS
- avril 2024
-
du 8/04 au 11/04 || à Edinburgh
The Microbiology Society Annual Conference
-
du 23/04 au 24/04 || à Birmingham
Prévention et Contrôle des infections (IPC)
-
du 27/04 au 30/04 || à Barcelone
34th European Congress of Clinical Microbiology and infectious diseases
- mai 2024
-
du 16/05 au 17/05 || à Louvain-La-Neuve
18ème Rencontre Internationale Francophone des Infirmiers et Infirmières (RIF)


