Besmettelijke ziektes en risico’s voor het verzorgend personeel: focus op griep en mazelen.
Inleiding
Er bestaat een reëel risico – waar we soms aan voorbijgaan – dat gezondheidswerkers bacteriële of virale ziekten overdragen.
Sommige pathologieën zijn goed gekend door het verzorgend personeel zoals virale hepatitis, HIV (Humaan Immunodeficiëntie Virus), invasieve meningokokkeninfecties of tuberculose. Bij andere wordt soms onderschat hoe besmettelijk ze wel zijn en wat de mogelijke gevolgen ervan zijn. Dit geldt zowel voor het personeelslid zelf als voor zijn beroeps- (patiënten en collega’s) of gezinsomgeving: denken we bijvoorbeeld aan kinkhoest of ook mazelen waar momenteel veel om te doen is.
De primaire preventie van die infecties maakt nochtans integraal deel uit van de strijd tegen ziekenhuisinfecties en vereist een nauwe samenwerking tussen de diensten arbeidsgeneeskunde en de teams ziekenhuishygiëne.
De primaire preventiemaatregelen zoals de inenting van het gezondheidspersoneel bestaan voor bepaalde pathologieën maar worden niet altijd aanvaard.
Het voorbeeld van de inenting tegen het Influenzavirus is in dit verband relevant: uit een onderzoek dat van november 2015 tot januari 2016 in 13 ziekenhuizen en 14 woonzorgcentra (WZC) in Vlaanderen werd uitgevoerd, bleek dat 62,4 % van het verzorgend personeel in een ziekenhuisomgeving dat aan het onderzoek had deelgenomen verklaarde te zijn ingeënt, in WZC was dit 52,6 %.[1]
Over het algemeen zijn de resultaten in Vlaanderen beter dan in de beide andere gewesten van het land, zoals blijkt uit de gezondheidsenquête door middel van interview dat in 2013 door het WIV-ISP werd uitgevoerd op vraag van de gezondheidsoverheden: bij de algemene bevolking bedroeg het percentage van de als risicogroep beschouwde bevolking (waaronder het verzorgend personeel) die al minstens één keer tegen griep was gevaccineerd in Vlaanderen 61,9 %, in Brussel bedroeg dit 51,5 % en in Wallonië 47,1 %.[2]
Deze preventieve inenting streeft twee doelstellingen na: de eerste is het verzorgend personeel zelf te beschermen tegen een beroepsrisico door een individuele bescherming te bieden; de tweede is meer altruïstisch en moet vermijden dat ze hun omgeving gaan besmetten en dus dat de patiënten die ze verzorgen geen zorginfectie oplopen.
De factoren van ondervaccinatie bij het verzorgend personeel zijn talrijk en verschillen al naargelang de pathologieën: zo is er het wantrouwen tegenover het vaccin, de ingesteldheid van de gezondheidswerker die het vaccin niet efficiënt vindt, de angst voor de neveneffecten, het feit dat ze zich door hun uurroosters of de organisatie van de dienst niet kunnen laten inenten. [1,3]
Sprekend voorbeeld mazelen
De mazelen zijn een zeer besmettelijke virale ziekte, die het gevolg is van een paramyxoviridæ, en ondanks een efficiënt vaccin, wereldwijd een belangrijke doodsoorzaak blijft.[4].
In de meeste gevallen blijven de gevolgen van deze ziekte eerder beperkt. Toch kunnen er zich wel degelijk complicaties voordoen (oorontsteking, longontsteking, maagdarmstoornissen, encefalitis, subacute scleroserende panencefalitis of zelfs overlijden) [5].
Risicopersonen zijn vooral zwangere vrouwen, kinderen jonger dan 5 jaar en personen met immuunsysteemaandoeningen of patiënten die een afweer-onderdrukkende behandeling ondergaan. Ook niet-immune jong volwassenen zijn een risicogroep. Het risico dat het niet-immuun verzorgend personeel mazelen oploopt is 13 keer hoger dan bij de algemene bevolking [6]. Een laattijdige diagnose omwille van de gebrekkige kennis over deze in onze omgevingen weinig voorkomende ziekte en de aërogene overdrachtsweg verhogen het risico. De aërogene overdrachtsweg werkt besmetting in de hand van het verzorgend personeel omdat de patiënt wordt verzorgd zonder beschermend masker (FFP2) [7]. Het personeel op zijn beurt vormt ook een risico voor nosocomiale overdracht naar kwetsbare of niet-immune patiënten en ook naar collega’s.[8,9]
Het in België beschikbare vaccin tegen mazelen is een levend verzwakt vaccin gecombineerd met de componenten bof en rubella. In België is inenting tegen mazelen sinds 1985 gratis voor een eerste dosis en sinds 1995 ook voor een tweede dosis [10]. In het Waals Gewest bedroeg de gemeten vaccinatiedekkingsgraad tussen de leeftijd van 18 en 24 maanden in 2015, 95,6 %. In 2016 werd de dekkingsgraad voor de tweede dosis op de leeftijd van 11, 12 jaar geschat op 75,0 % [11]. Mazelen in België blijft endemisch en is dus nog niet uitgeroeid, waardoor er in België, en vooral dan in Wallonië, nog regelmatig epidemieën uitbreken. Om deze pathologie uit te roeien dient een vaccinatiedekkingsgraad voor de twee dosissen van 95 % te worden bereikt en aangehouden [12]. Mazelen is een infectieziekte die, van zodra er een vermoeden is, op het hele Belgische grondgebied verplicht moet worden gemeld.
Alle regio’s van de Wereldgezondheidsorganisatie (WHO) hebben intussen doelstellingen vooropgesteld om deze vermijdbare dodelijke ziekte tegen 2020 uit te roeien [4]. Daarom moet elk verdacht geval, behalve in geval van een epidemische golf, door laboratoriumonderzoek worden bevestigd of ontkracht (PCR (polymer chair reaction) of test op antilichamen).
Van eind 2016 tot mei 2017 werd het grondgebied van het Waals Gewest getroffen door een mazelenepidemie: tussen 20 december 2016 en half november 2017 (figuur 1) hebben zich 298 gevallen voorgedaan. Alles is begonnen met een patiënt die een verblijf achter de rug had in Roemenië, waar tijdens diezelfde periode ook een epidemie aan de gang was. Van de aan de surveillance-cel besmettelijke ziektes van het AViQ gemelde gevallen, werd 63 % door een laboratorium bevestigd, waarvan het merendeel door het Nationaal Referentiecentrum voor mazelen, bof en rubellavirus (Wetenschappelijk Instituut Volksgezondheid).
Uit de genotypering blijkt het om een virusstam type B3 te gaan die identiek is aan deze die zich in diezelfde periode in Roemenië, Italië en Oostenrijk heeft verspreid [13].
Vijftig percent van de gemelde gevallen was niet op de hoogte van hun vaccinatiestatus of had geen bewijs van de inenting en 37 % was niet gevaccineerd. Twee-en-vijftig percent van de gevallen was 15 jaar of ouder.
In totaal werden 130 personen gehospitaliseerd, met een gemiddelde hospitalisatieduur van 5,4 dagen.
Bij de door de epidemie getroffen populatie in België ging het hoofdzakelijk om een niet-gevaccineerde verblijvende gemeenschap afkomstig uit Centraal- en Oost-Europa, die vaak tussen België en het buitenland reist, de Franse taal niet goed kent en moeilijk toegang heeft tot medische diensten [14]. Die elementen hebben ervoor gezorgd dat het toepassen van preventieve maatregelen heel moeilijk was. Ook het ontbreken van verwijzende huisartsen heeft ervoor gezorgd dat heel wat patiënten zich rechtstreeks in het ziekenhuis hebben gemeld.
Figuur 1: epidemische evolutie van mazelen van december 2016 tot november 2017, Waals Gewest.
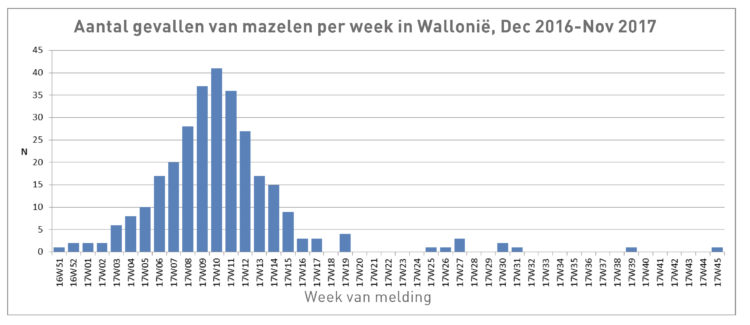
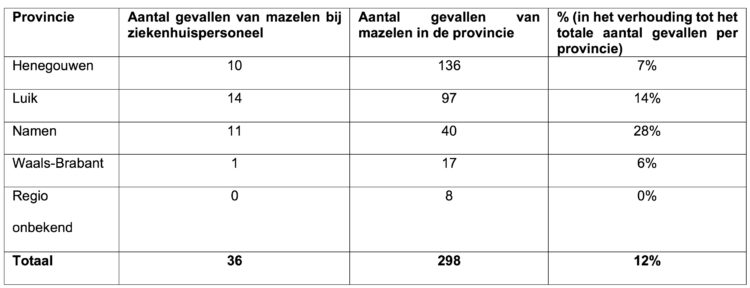
Van het verzorgend personeel van de verschillende ziekenhuizen hebben 36 personen mazelen opgelopen na contact met een patiënt die zich op spoedgevallen had aangeboden of gehospitaliseerd was (tabel 1). Hun gemiddelde leeftijd bedroeg 32 jaar (mediaan 30 jaar, min 22 jaar, max 57 jaar). Vijf waren correct gevaccineerd en 17 van de gevallen hadden slechts één dosis gekregen, wat bleek uit het vaccinatieboekje. Verschillende beroepscategorieën waren getroffen: artsen, verpleegkundigen, studenten verpleegkunde, brancardiers, medische beeldvormers, studenten geneeskunde en artsen in opleiding. Redenen van besmetting waren: het ontbreken van beschermingsmaatregelen (masker FFP2) bij een patiënt bij wie mazelen waren uitgebroken en die koorts had; en een differentiële diagnose die geen rekening hield met mazelen (besmettelijke patiënten met koorts die nog voor het uitbreken van de mazelen op consulatie waren gegaan, waardoor deze infectie ook niet werd herkend, of gebrekkige kennis van deze ziekte die bij het verzorgend personeel zeldzaam is geworden) [14].
Tabel 1: aantal gevallen van mazelen bij het verzorgend personeel in functie van de provincies en het totale aantal gevallen
Afhankelijk van de ziekenhuizen werden verschillende maatregelen getroffen voor de bescherming van het verzorgend personeel: vaccinatie na blootstelling binnen 72 uur na contact met de zieke, systematisch aangeboden preventieve inenting aan de personeelsleden van de risicodiensten (o.a. spoedgevallen, pediatrie, interne geneeskunde, gynaecologie), immuniteitscontrole via het zoeken van beschermende antilichamen, invoeren van een protocol voor de opvang van patiënten op spoed, en dit vanaf de wachtzaal (masker dragen bij een patiënt met mazelen en koorts
Conclusie
Zodra er efficiënte vaccins beschikbaar zijn moet eerst en vooral het verzorgend personeel, in het bijzonder dat werd blootgesteld, worden ingeënt, in het belang van de eigen gezondheid en om het risico te vermijden dat ze kwetsbare patiënten besmetten. De rol van de arbeidsgeneesheer is essentieel om het verzorgend personeel gerust te stellen en antwoorden te bieden op hun vragen.
Men moet zich ook afvragen of inenting tegen bepaalde ziektes niet enkel moet worden aanbevolen maar binnen een professioneel kader ook moet worden verplicht.
Ook andere systematische maatregelen zijn noodzakelijk, zoals het toepassen van protocollen bij patiënten, van bij hun aankomst in de wachtzaal en afhankelijk van de klinische symptomen die ze vertonen (mondneusmasker dragen, handhygiëne, onmiddellijk isoleren…).
Meer algemeen moet Wallonië werk maken van een vaccinatiestrategie bij de volwassen bevolking, die verschillende aspecten in aanmerking neemt zoals een wijziging van de epidemieprofielen van de besmettelijke ziektes, de onrust en vooroordelen rond inenting bij bevolking, een visie op vaccinatie die over een volledig leven is gespreid en bijzondere aandacht voor risicopersonen of personen die meer blootgesteld zijn, zoals het verzorgend personeel.
Referenties
[1] Vandermeulen C, Bral C, Hoppenbrouwers K et al. (2016). Studie in verband met de motivatie van gezondheidspersoneel over griepvaccinatie. KU Leuven et Agentschap Zorg en Gezondheid.Beschikbaar op : https//www.zorg-en-gezondheid.be
[2] Enquête de santé 2013, Rapport prévention. Institut scientifique de santé publique. Disponible sur https://his.wiv-isp.be/fr/Documents%20partages/VA_FR_2013.pdf.
[3] Douville LE, Myers A, Jackson MA et al. Health care worker knowledge, attitudes, and beliefs regarding mandatory influenza vaccination. Arch Pediatr Adolesc Med. 2010 Jan; 164(1):33-7
[4] World Health Organization (WHO). Measles fact sheet N°286. Geneva: WHO; oct 2017. Disponible sur: http://www.who.int/mediacentre/factsheets/fs286/en/index.html
[5] Strebel PM, Papania MJ, Dayan GH, Halsey NA. Measles vaccines. In: Plotkin S, Orenstein W, Offit P. Vaccines. 5th ed. Saunders Elsevier; 2008. p. 353-98
[6] Williams WW, Preblud SR, Reichelderfer PS, Hadler SC. Vaccines of importance in the hospital setting. Problems and developments. Infect Dis Clin North Am. 1989;3(4):701-22.
[7] Gohil SK, Okubo S, Klish S et al. Healthcare Workers and Post-Elimination Era Measles: Lessons on Acquisition and Exposure Prevention. Clinical Infectious Diseases: An Official Publication of the Infectious Diseases Society of America. 2016;62(2):166-172.
[8] Steingart KR, Thomas AR, Dykewicz CA, Redd SC. Transmission of measles virus in healthcare settings during a communitywide outbreak. Infect Control Hosp Epidemiol 1999;20(2):115-9
[9] Botelho-Nevers E , Cassir N, Minodier P et al. Measles among healthcare workers: a potential for nosocomial outbreaks. Euro Surveill. 2011;16(2):
[10] Sabbe M, Hue D, Hutse V, Goubau P. Measles resurgence in Belgium from January to mid-April 2011: a preliminary report. Euro Surveill. 2011;16(16):19848
[11] Vermeeren A, Goffin F. Statistique de couverture vaccinale en 6ième primaire en Fédération Wallonie-Bruxelles en 2015-2016. Bruxelles. Provac; 2016.
[12] Lopalco PL, Sprenger M. Do European doctors support measles, mumps, rubella vaccination programmes enough? Euro Surveill. 2011;16(39).
[13] World Health Organization (WHO). Measles Nucleotide Surveillance (MeaNS) Database. Geneva: WHO. Available from: http://www.hpa-bioinformatics.org.uk/Measles/Public/Web_Front/main.php
[14] Grammens T, Schirvel C, Leenen S et al. Ongoing measles outbreak in Wallonia, Belgium, December 2016 to March 2017: characteristics and challenges. Euro Surveill. 2017;22(17).
Nieuwigheden
Wetenschappelijke agenda
- september 2025
-
van 16/09 tot 19/09 || in Geneva
International Conference on Prevention and Infection control (ICPIC)
- oktober 2025
-
9/10
Symposium de la Belgian Infection Control Society (BICS)
-
van 19/10 tot 22/10 || in Atlanta
Society for Health Care Epidemiology of America (SHEA)
- december 2025
-
van 15/12 tot 16/12 || in Parijs
46ème Réunion interdisciplinaire de chimiothérapie infectieuse (RICAI)
- juni 2026
-
van 5/06 tot 6/06 || in Rijsel
36ème Congrès de la Société Française en Hygiène Hospitalière (SF2H)




