Aanpak van urineweginfecties in woonzorgcentra in België: praktische adviezen op basis van twee studies
In een oogopslag
Urineweginfecties zijn één van de meest voorkomende infecties in woonzorgcentra in België. De diagnose en behandeling hiervan vergen bij deze oudere populatie een andere aanpak dan in de ambulante praktijk.
Samenvatting
Internationale studies rapporteren een hoge prevalentie van asymptomatische bacteriurie, urineweginfecties en antimicrobieel gebruik voor de preventie en behandeling van deze infecties bij bewoners van woonzorgcentra. Antimicrobiële resistentie in deze setting neemt toe waardoor bewoners een verhoogd lopen risico om infecties met antibioticaresistente bacteriën te ontwikkelen.
Twee studies in het kader van een doctoraatsonderzoek aan de KU Leuven konden deze bevindingen i.v.m. de prevalentie van urineweginfecties, antimicrobieel gebruik en resistentie in een Belgische context bevestigen. Bovendien leverde dit onderzoek inzicht in de klinische diagnostiek van en het beleid betreffende urineweginfecties in woonzorgcentra in België. Eén van de belangrijkste bevindingen is dat de diagnose en behandeling van urineweginfecties bij oudere vrouwen grondig verschillen van de aanpak bij premenopauzale vrouwen. In woonzorgcentra zou dit inzicht een grondige verandering van de praktijk vereisen, aangezien aanbevelingen voor de eerstelijnszorg vaak wat éénzijdig naar deze setting worden geëxtrapoleerd.
Dit artikel geeft de belangrijkste bevindingen uit het vermelde doctoraatsonderzoek weer met daarbij enkele adviezen voor de praktijk gebaseerd op twee studies.
Inleiding
Zowel internationaal als in België is er groeiende aandacht voor urineweginfecties (UWIs) en het (onoordeelkundig) gebruik van antimicrobiële geneesmiddelen voor de preventie en behandeling van deze infecties bij bewoners van woonzorgcentra (WZCs). De hoge prevalentie van asymptomatische bacteriurie (de aanwezigheid van bacteriën in de urine zonder klachten) in deze populatie, namelijk 40%, werd aangetoond door Biggel et al in 2017.(1) De meest kwetsbare (‘frail’) vrouwelijke bewoners met urine-incontinentie en dementie hadden in deze Belgische studie een sterk verhoogd percentage van asymptomatische bacteriurie (tot 80%) en waren vaak langdurig gekoloniseerd.(2–4)
Bewoners van WZCs lopen een verhoogd risico om antibioticaresistente bacteriën te ontwikkelen omwille van volgende redenen: intensief en/of herhaald gebruik van antimicrobiële geneesmiddelen, en een verhoogd risico op overdracht vanwege het zorgcontact tussen personeelsleden en bewoners, nauwe contacten tussen bewoners onderling en frequente verplaatsingen tussen het WZC en het ziekenhuis.(5) (Inter)nationale studies rapporteren een toename in prevalentie van resistente Gram-negatieve bacteriën bij bewoners van WZCs.(6) Deze groep van bacteriën bestaat uit de belangrijkste pathogenen die verantwoordelijk zijn voor ongecompliceerde cystitis en pyelonefritis, zoals Escherichia coli en Klebsiella pneumoniae. Dragerschap van deze vaak multi–drug resistente organismen is op zich niet schadelijk, maar de behandelingsmogelijkheden kunnen beperkt zijn wanneer deze bacteriën infecties, zoals UWIs, veroorzaken.
Deze bevindingen vormden de aanleiding voor een doctoraatsonderzoek, getiteld ‘Urinary tract infections in nursing home residents: Understanding the epidemiology and the clinical diagnosis and management’, met als doelstelling meer inzicht te krijgen in enerzijds de epidemiologie en anderzijds de klinische diagnostiek en aanpak van UWIs bij bewoners van (Belgische) WZCs.(7) Dit artikel focust op twee studies binnen het doctoraatsonderzoek: een epidemiologische studie en een diagnostische studie. Beide studies worden in deze publicatie toegelicht aangezien ze het meest leiden tot praktijkgerichte adviezen.
De onderzoeksvragen van deze studies waren als volgt:
Voor de epidemiologische studie: Wat is de prevalentie van zorginfecties en antibioticagebruik in Belgische WZCs? Wat is de bijdragende rol van UWIs?(8)
Voor de diagnostische studie: Wat is de waarde van symptomen en de urine dipstick test bij de diagnose van een UWI? Wat is de toegevoegde waarde van C-reactief proteïne (CRP) bij deze diagnose?(9)
Methoden
Epidemiologische studie
Data over het voorkomen van UWIs in Belgische WZCs werden verkregen uit de resultaten van de HALT (‘Healthcare-associated infections and Antimicrobial use in European Long-Term care facilities’) puntprevalentiestudies.(8,10) Deze studies beoogden het meten van zorginfecties (d.i. infecties verworven minimum 48u na (her)opname in de instelling), en systemisch antimicrobieel gebruik op één willekeurige dag in Europese chronische zorginstellingen, zoals WZCs. Tot op heden vonden drie Europese studies plaats: HALT in 2010, HALT-2 in 2013 en HALT-3 in 2016. Telkens werden alle Belgische WZCs uitgenodigd om deel te nemen. Het personeel van de WZCs (bijvoorbeeld de coördinerende raadgevend arts, (hoofd)verpleegkundige en/of kwaliteitscoördinator) voerden de studie op één enkele dag uit. Gedetailleerde informatie over de onderzoeksmethodologie is elders beschikbaar.(8) Tijdens de gegevensverzameling moesten de lokale onderzoekers aangepaste infectiedefinities van de Centers for Disease Control and Prevention (CDC) en de Society for Healthcare Epidemiology of America (SHEA) toepassen. De gebruikte definitie voor een UWI is te vinden in Figuur 1. Aan deze definitie werd een ‘vermoedelijk’ infectieniveau toegevoegd voor bewoners met tekenen/symptomen van een urineweginfectie maar zonder microbiologische bevestiging, hetzij omdat er geen urinecultuur werd uitgevoerd of omdat het resultaat negatief of niet beschikbaar in het WZC was.
Diagnostische studie
Tijdens de diagnostische studie werd gedurende drie maanden aan het personeel van de 11 deelnemende WZCs gevraagd om bij elk vermoeden van een UWI een vragenlijst in te vullen en diagnostische testen uit te voeren.(9) Het WZC personeel moest alle tekenen/symptomen die wezen op een UWI aankruisen in een vragenlijst voordat diagnostische tests werden uitgevoerd. Allereerst diende een urinestaal te worden genomen voordat antibiotica werd gestart. Meteen na het verzamelen van dit staal werd een urine dipstick test (Combur2 Test® LN; Roche Diagnostics, Zwitserland) in de urine ondergedompeld. Vervolgens moest het urinestaal worden verzonden naar één van de twee microbiologische laboratoria die deelnamen aan dit onderzoek. Onmiddellijk voor of na het verzamelen van urine werd point-of-care CRP uitgevoerd binnen het WZC. Hierbij werd een bloeddruppel gepipetteerd in het capillair van de CRP-testcartridges en geanalyseerd met behulp van de Afinion AS100 Analyzer (Abbott, voorheen Alere Health).
Gedetailleerde informatie over de onderzoeksmethodologie is elders beschikbaar.(9) In deze studie werd een verdenking van een UWI gedefinieerd als elk teken of symptoom dat een arts, (hoofd)verpleegkundige, verpleegassistent of andere persoon (bijvoorbeeld de bewoner zelf) een UWI deed vermoeden. UWIs werden bevestigd conform de surveillancedefinitie zoals beschreven in Stone et al., d.w.z. aanwezigheid van een minimumaantal tekenen/symptomen en een positieve urinekweek, rekening houdend met het al dan niet aanwezig zijn van een inwendige katheter (zie definitie in Figuur 1, evenwel zonder rekening te houden met het vermoedelijke infectieniveau).
Op basis van de testkarakteristieken (likelihood ratio) en de geschatte prevalenties werden testen en symptomen beoordeeld op hun voorspellend karakter bij zowel een positief als negatief resultaat (Dumbbel plots, Microsof Excel 2016).
Resultaten
Epidemiologische studie: prevalentiecijfers voor Belgische woonzorgcentra op een rij
In totaal namen respectievelijk 107 (n=11911 bewoners), 87 (n = 8756 bewoners) en 158 (n=16215 bewoners) WZCs deel aan de HALT, HALT-2 en HALT-3 studie.
Urineweginfecties zijn één van de meest prevalente zorginfecties
Op een willekeurige dag hadden drie op 100 WZC bewoners een zorginfectie, een infectie die een bewoner oploopt tijdens zijn verzorgingsproces in het WZC, zo bleek uit de HALT studies.(8) Eén van deze drie bewoners had een UWI. Na luchtweginfecties waren UWIs de meest voorkomende zorginfecties in WZCs. Het microbiologisch bevestigen van de diagnose, d.w.z. naast voldoende symptomen ook een positieve urinekweek, gebeurde in slechts 58% van de gerapporteerde UWIs.
De helft van het antimicrobieel gebruik is gelinkt aan urineweginfecties
Op basis van de HALT studies leek er een langzame toename van het gebruik van systemische antimicrobiële geneesmiddelen in WZC te zijn (mediane prevalentie van 4,3% in 2010 tegenover 5,0% in 2016). (8)
Van alle antimicrobiële behandelingen bij de onderzochte WZC bewoners was de helft gelinkt aan de profylaxe of therapeutische behandeling van UWIs. UWIs konden gelinkt worden aan meer dan 75% van het totale profylactische gebruik en ongeveer 35% van het totale therapeutische gebruik van antibacteriële geneesmiddelen in de HALT studies (Figuur 2). In deze studies werd ongeveer de helft van de UWIs therapeutisch behandeld met een antibioticum uit de klasse van «overige antibacteriële middelen» (met daarin fosfomycine en nitrofurantoïne), gevolgd door de klasse van de chinolonen. Trimethoprim werd zelden voorgeschreven. De klasse «overige antibacteriële middelen» werd ook het vaakst (>90%) voorgeschreven voor de preventie van UWIs. Trimethoprim werd amper voorgeschreven als uroprofylaxe.(8) Bovendien bleek dat de eind-of revisiedatum van de UWI behandeling meestal vermeld was bij therapeutisch gebruik (> 85%), maar gekend was bij een minderheid van het uroprofylactisch gebruik (<10%).(8,10)
Diagnostische studie: inzichten over diagnose van urineweginfecties in woonzorgcentra
Elf woonzorgcentra in België met in totaal 1 263 bewoners namen deel aan de diagnostische studie. In deze studie werd bij bijna 1 op 10 bewoners een vermoeden van een UWI tijdens de studieperiode gerapporteerd. In slechts 12% van deze verdachte gevallen (n=16/137) kon een UWI bevestigd worden (cf. definitie bevestigde UWI in Figuur 1). Waar Escherichia coli dominant is in een populatie van gezonde premenopauzale vrouwen (80-90%), bleek deze Gram-negatieve bacterie nog steeds de meest frequente oorzaak van een UWI in een oudere populatie, hetzij in lagere percentages (60%). In de oudere populatie werden vaker andere Gram-negatieve bacteriën zoals Proteus species (spp.), Klebsiella spp., Enterobacter spp. en Pseudomonas of Gram-positieve bacteriën zoals Enterococcus spp. en Staphylococcus spp. geïdentificeerd. Maar liefst 28% van de veroorzakende kiemen vertoonde verworven resistentie tegen meerdere antibioticaklassen. (9)
Symptomen die urineweginfecties doen vermoedens
Het symptoom dat het vaakst aanleiding gaf tot een vermoeden van een UWI was «sterk of slecht ruikende urine». Dit symptoom, alsook «verandering van karakter van urine» duidt echter op zichzelf niet op een UWI in deze populatie. Daarnaast werden niet-specifieke of vage symptomen vaker gerapporteerd dan de typische urinewegsymptomen (vb. acute pijn bij het plassen of toegenomen drang of frequentie van plassen). Koorts werd bij minder dan 5% van de vermoedens gerapporteerd.
Symptomen die urineweginfecties goed voorspellen
Uiteindelijk werden in de diagnostische studie slechts twee overtuigend voorspellende symptomen van een UWI gevonden (Figuur 3). Bewoners met acute dysurie (pijn bij het plassen) en acute suprapubische pijn (pijn boven het schaambeen) hadden 10 tot 15 keer meer kans op een UWI. Er is nog steeds veel controverse rond verwardheid bij een UWI. Acute verwardheid roept vaak een vermoeden van een UWI op, maar in de gedetailleerde prospectieve diagnostische studie bleek evenwel dat bewoners met een acute verwardheid net minder kans hadden op een UWI. Hetzelfde gold voor “sterk of slecht ruikende urine”.
De waarde van de urine dipstick test
In de diagnostische studie bleek de gecombineerde dipstick test (nitrieten en leukocyten-esterase) een sensitiviteit en een specificiteit van respectievelijk 94% en 21% te hebben vergeleken met de combinatie van symptomen en een positieve urinecultuur (cf. definitie bevestigde UWI Figuur 1). Bijgevolg is de dipstick omwille van de hoge sensitiviteit nuttig om een UWI uit te sluiten als de test negatief is, en dit voor zowel nitrieten als leukocyten-esterase. Door de lage specificiteit is de positieve urine dipstick test echter een slechte aantoner van een UWI.
Zoektocht naar een biomarker
Er werd onderzocht of point-of-care CRP, al dan niet in combinatie met symptomen en/of een urinekweek, zou leiden tot een meer accurate diagnose van een UWI bij een oudere WZC bewoner. De gevonden sensitiviteit en specificiteit, respectievelijk 60,0% en 50,9%, waren echter onvoldoende. Bovendien was in nauwelijks de helft van de vermoedens van UWIs het CRP verhoogd (> 5 mg/L).
Bespreking – adviezen voor de praktijk
Het hier besproken doctoraatsproefschrift beperkte zich tot de WZC setting. Gezien de demografie van WZC bewoners – de man/vrouw ratio varieerde van één op vier tot één op vijf – werden er meer vrouwelijke bewoners in dit onderzoek opgenomen. Bovendien wordt aangenomen dat de gerapporteerde UWIs in dit onderzoek mildere infecties zijn (bv. cystitis), aangezien ernstigere infectie-episodes zoals pyelonefritis en urosepsis minder vaak voorkomen en het waarschijnlijker is dat voor deze infecties een ziekenhuisopname nodig is. Ten slotte zijn urinekatheters zeldzaam (d.i. 3% van de bewoners in 2016) in Belgische WZC en werd de aanwezigheid van dit hulpmiddel in de zeven dagen voorafgaand aan de studiedag niet bevraagd.(8) Bijgevolg kon er in dit onderzoek geen onderscheid gemaakt worden tussen kathetergeassocieerde en niet-kathetergeassocieerde UWIs. Dit impliceert dat de resultaten en aanbevelingen voornamelijk betrekking hebben op vrouwelijke WZC bewoners met acute cystitis in het algemeen, en dus niet beperkt zijn tot of gericht zijn op kathetergeassocieerde cystitis.
Volgende inzichten voor zorgverleners betrokken bij de zorg voor oudere WZC bewoners – in het bijzonder vrouwen – met een UWI kwamen naar voor:
Diagnose van een vermoedelijke urineweginfectie
Start met de analyse en interpretatie van de symptomen
Uit de diagnostische studie bleek dat de aanwezigheid van acute dysurie of acute suprapubische pijn de belangrijkste symptomen zijn die een UWI kunnen aantonen (bij een WZC bewoner zonder een urinekatheter). (Figuur 3)
Alhoewel de symptomen “slecht of sterk ruikende urine” en “verandering van karakter van urine” in de praktijk zeer vaak een UWI doen vermoeden, wijzen deze symptomen niet op een UWI bij een oudere populatie in afwezigheid van andere lokaliserende urogenitale symptomen. Verandering van geur of kleur van de urine kunnen o.a. veroorzaakt worden door dehydratatie, het dieet of bepaalde medicatie. (11,12)
Bij de oudere populatie kunnen symptomen aspecifiek zijn (bv. vallen, verandering in mentale status of verlies van eetlust).(1) Er is nog steeds veel controverse en geen algemene consensus over de vraag of een acute verandering in de mentale status kan wijzen op een UWI. Uit de diagnostische studie bleek dat acute verwardheid vaak een UWI deed vermoeden, maar dit symptoom alleen was niet indicatief voor een UWI diagnose in deze setting.(9)
Vraag enkel indien geïndiceerd een urinekweek aan
Gezien de hoge prevalentie van asymptomatische bacteriurie en asymptomatische pyurie, kan de diagnose van UWI niet uitsluitend worden gebaseerd op een (positieve) urinekweek in een WZC populatie.(1) Daarom is een belangrijke voorwaarde voor het aanvragen van een urinekweek de aanwezigheid van gelokaliseerde klinische tekens en symptomen.
Omwille van de grotere variëteit aan onderliggende kiemen en omwille van hogere resistentiecijfers raden we het nemen van een urinekweek in deze populatie aan.
Neem een urinestaal af volgens de regels van de kunst
Het verkrijgen van een microbiologisch staal van voldoende kwaliteit voor diagnostisch onderzoek bij een oudere persoon is belangrijk maar kan worden bemoeilijkt door fysieke of cognitieve beperkingen of door incontinentie. Het correct afnemen, gekoeld bewaren en vervoeren van een urinestaal is cruciaal om pre-analytische fouten te verminderen en zo besmetting van de urinekweek tegen te gaan. Het WZC personeel moet worden opgeleid in de juiste technieken hiervoor.
Verzamel indien mogelijk een gewassen mid-stream urinestaal voor een kweek. Voer een intermitterende katheterisatie (in-and-out techniek) uit bij een sterk vermoeden van een UWI en onmogelijkheid tot staalafname via een gewassen mid-stream.
Geen toegevoegde waarde van point-of-care testen
Het gebruik van een urine dipstick test in WZC willen we ontmoedigen omdat het gebruik en de interpretatie van deze test niet altijd correct zijn. De dipstick test is alleen nuttig om een UWI uit te sluiten wanneer het resultaat negatief is voor zowel nitrieten als leukocyten-esterase.
Bovendien draagt point-of-care CRP nauwelijks bij tot de diagnose van UWI in een oudere WZC populatie.
In Tabel 1 worden de belangrijkste diagnostische aanbevelingen samengevat.
Tabel 1: Diagnostische aanbevelingen urineweginfecties in woonzorgcentra
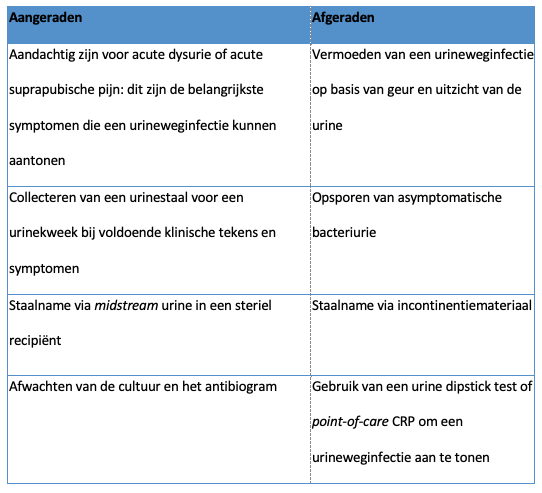
CRP: C-reactief proteïne
Behandeling van een urineweginfectie
Behandel geen asymptomatische bacteriurie met antibiotica
Er is een hoge prevalentie van asymptomatische bacteriurie in de oudere WZC populatie. Studies in verschillende populaties, waaronder oudere volwassenen, melden geen voordelen van antimicrobiële behandeling van asymptomatische bacteriurie. Het gebruik van antimicrobiële behandeling bij asymptomatische bacteriurie zal echter wel bijdragen tot toenemende antimicrobiële resistentie, hogere kosten en meer kans op neveneffecten.(13)
Volg de nationale richtlijnen voor de keuze van de antimicrobiële therapiee
Implementatie van de nationale richtlijnen voor de behandeling van UWIs wordt sterk aanbevolen. Dit is belangrijk om gezondheidsuitkomsten voor bewoners te optimaliseren en risico’s met betrekking tot toenemende antimicrobiële resistentie voor de samenleving te beperken. Zowel de BAPCOC-richtlijn voor de ambulante praktijk als het Formularium Ouderenzorg bevelen orale trimethoprim (magistrale bereiding; 300 mg per dag in 1 dosis gedurende 3 dagen bij vrouwen) aan als “eerste keuze-behandeling” van cystitis bij oudste ouderen en bij patiënten met nierinsufficiëntie. Het Formularium Ouderenzorg raadt bovendien het gebruik van nitrofurantoïne en fosfomycine bij ouderen af. Nitrofurantoïne moet worden vermeden vanwege mogelijke ernstige bijwerkingen (lever, longen, soms met immunoallergische etiologie) en een hoger risico op toxiciteit bij nierinsufficiëntie. Het gebruik van fosfomycine wordt afgeraden vanwege een gebrek aan bewijs in een oudere populatie. Belangrijk te vermelden is dat de huidige richtlijnen ter discussie staan en in de komende jaren grondig zullen geherevalueerd worden. Implementatie van richtlijnen is belangrijk maar lijkt moeilijk; uit de HALT studies bleek het antibioticagebruik in de praktijk sterk verschillend te zijn met wat de nationale richtlijnen momenteel aanbevelen. (8)
Noteer steeds een eind- of herzieningsdatum van de antimicrobiële therapie
Bij het starten van een antimicrobiële behandeling is het belangrijk steeds een eind- of herzieningsdatum in het medisch en/of verpleegkundig dossier van de bewoner te noteren. Uit de HALT-studies bleek deze eind- of revisiedatum vaak te ontbreken, zeker bij profylactische behandelingen.
Zet eerst in op niet-farmacologische maatregelen voor de preventie van urineweginfecties
Niet-farmacologische maatregelen zoals voldoende vochtinname en goede persoonlijke hygiëne worden best eerst overwogen voordat een medicamenteuze uroprofylaxe wordt gestart. Bij recidiverende UWIs (3 episoden in de laatste 12 maanden of 2 episoden in de laatste 6 maanden) heeft lokaal gebruik van estriol een bewezen effect bij vrouwen en dit wordt als eerste keuze geselecteerd in de huidige richtlijn van het Formularium Ouderenzorg. Er is momenteel onvoldoende bewijs voor het gebruik van veenbessen en vitamine C ter preventie van UWI in een oudere populatie.(14)
In Tabel 2 worden de belangrijkste therapeutische aanbevelingen samengevat.
Tabel 2: Therapeutische aanbevelingen urineweginfecties in woonzorgcentra
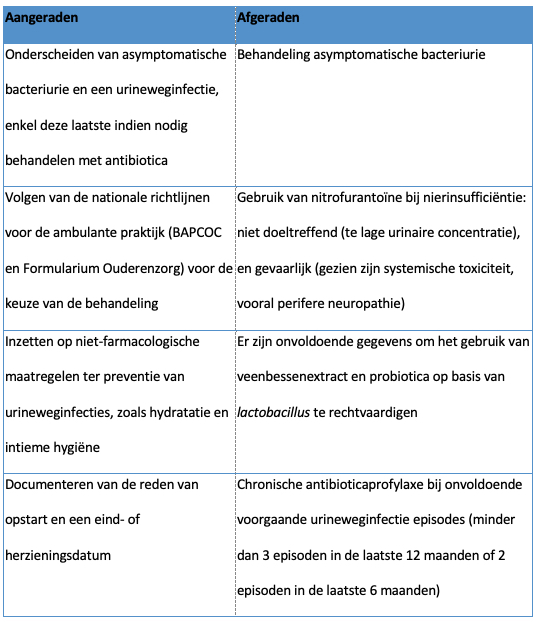
BAPCOC: Belgian Antibiotic Policy Coordination Committee
Toekomstperspectieven
Er zal in de toekomst een manier moeten gevonden worden om asymptomatische bacteriurie van UWIs te kunnen onderscheiden. Dit is zeker van belang bij bewoners met cognitieve beperkingen of bij personen die niet in staat zijn om hun symptomen te communiceren, een belangrijke subpopulatie in de WZC die zeker niet kan worden genegeerd.
In het hier besproken doctoraatsproefschrift werd telkens de klassieke urinekweek met zijn betwistbare afkapwaarde van 105 kolonievormende eenheden bacteriën per ml (kve/ml) gebruikt. Er is meer onderzoek nodig naar de toegevoegde waarde van nieuwe laboratoriumtechnieken (bv. Polymerase Chain Reaction -test, lasermassaspectrometrie of Next Generation Sequencing) en biomarkers bij de diagnose van UWI in het algemeen en meer specifiek bij een oudere populatie. De diagnose van een UWI zal echter altijd een combinatie blijven van anamnese, klinische evaluatie en aanvullend onderzoek, waaronder laboratoriumtesten, al dan niet uitgevoerd aan het bed of bij de patiënt.
In afwachting van nieuwe diagnostische technologieën en biomarkers die de diagnose van een UWI bij oudere volwassenen kunnen ondersteunen, zijn er op korte termijn strategieën nodig om UWIs te voorkomen en ongepast gebruik van antimicrobiële middelen voor deze infectie te verminderen. Deze moeten niet alleen gericht zijn op het verbeteren van overmatig voorschrijfgedrag van artsen, maar ook op verpleegkundigen en hun beoordeling van UWI symptomen. Coördinerende raadgevende artsen hebben een sleutelrol bij de uitvoering van deze antimicrobial stewardship programma’s. De campagne “Urineweginfecties in woonzorgcentra”, gelanceerd door het Departement Zorg in december 2023, biedt hierbij ondersteuning.(15) Het belangrijkste doel van deze campagne is het verminderen van het onnodig voorschrijven van antibiotica bij UWIs en weloverwogen keuzes te maken bij de afname van urinestalen.
Besluit
UWIs bij oudere, vrouwelijke WZC bewoners vergen een andere diagnostische en therapeutische aanpak dan bij pre-menopauzale vrouwen, waarvoor de richtlijnen voor de eerstelijn van toepassing zijn. Asymptomatische bacteriurie – veelvoorkomend in een WZC populatie – dient niet behandeld te worden, maar is moeilijk te onderscheiden van UWIs in een subpopulatie van WZC bewoners met cognitieve beperkingen of communicatieproblemen. Acute dysurie en acute suprapubische pijn zijn de belangrijkste symptomen die kunnen gevolgd worden door een urinekweek van een lege artis afgenomen urinestaal. De urine dipstick test is alleen nuttig om een UWI uit te sluiten wanneer het resultaat negatief is voor zowel nitrieten als leukocyten-esterase.
Bij een bevestigde UWI kunnen indien nodig antibiotica opgestart worden. De nationale BAPCOC-richtlijn, die in 2024-2025 grondig zal geherevalueerd worden, vat de wetenschappelijke evidentie samen en ondersteunt de voorschrijver bij de keuze van de behandeling. Bij het opstarten van een behandeling moet steeds de eind- of revisiedatum in het dossier genoteerd worden. Ter preventie van UWIs moet er eerst op niet-farmacologische maatregelen zoals goede hydratatie en persoonlijke hygiëne ingezet worden.
Mededelingen
Belangenconflict
De auteurs vermelden geen belangenconflict.
Financiële ondersteuning
Het doctoraat van eerste auteur Indira Coenen wordt gefinancierd door het Fonds Wetenschappelijk Onderzoek Vlaanderen (98649) .
Aansprakelijkheid en copyright
Hierbij verklaren alle auteurs akkoord te gaan met de opgelegde regels in verband met aansprakelijkheid en copyright.
Literatuurreferenties
1. Biggel M, Heytens S, Latour K, Bruyndonckx R, Goossens H, Moons P. Asymptomatic bacteriuria in older adults: The most fragile women are prone to long-term colonization. BMC Geriatr. 2019 Jun 21;19(1).
2. Ricchizzi E, Latour K, Kärki T, Buttazzi R, Jans B, Moro ML. Antimicrobial use in European long-term care facilities: results from the third point prevalence survey of healthcare-associated infections and antimicrobial use, 2016 to 2017. Eurosurveillance. 2018 Sep 21;23.
3. Nace DA, Drinka PJ, Crnich CJ. Clinical Uncertainties in the Approach to Long Term Care Residents With Possible Urinary Tract Infection. J Am Med Dir Assoc. 2014;15(2):133–9.
4. Ashraf MS, Gaur S, Bushen OY, Chopra T, Chung P, Clifford K, et al. Diagnosis, Treatment, and Prevention of Urinary Tract Infections in Post-Acute and Long-Term Care Settings: A Consensus Statement From AMDA’s Infection Advisory Subcommittee. J Am Med Dir Assoc. 2020 Jan 1;21(1):12-24.e2.
5. Nicolle LE, Strausbaugh LJ, Garibaldi RA. Infections and Antibiotic Resistance in Nursing Homes [Internet]. Vol. 9, CLINICAL MICROBIOLOGY REVIEWS. 1996. Available from: https://journals.asm.org/journal/cmr
6. Latour K, Huang TD, Jans B, Berhin C, Bogaerts P, Noel A, et al. Prevalence of multidrug-resistant organisms in nursing homes in Belgium in 2015. PLoS One. 2019 Mar 1;14(3).
7. Latour K. Urinary tract infections in nursing home residents Understanding the epidemiology and the clinical diagnosis and management DOCTORAL SCHOOL BIOMEDICAL SCIENCES. 2023 Sep.
8. Latour K, Catry B, Devleesschauwer B, Buntinx F, De Lepeleire J, Jans B. Healthcare-associated infections and antimicrobial use in Belgian nursing homes: results of three point prevalence surveys between 2010 and 2016. Archives of Public Health. 2022 Dec 1;80(1).
9. Latour K, De Lepeleire J, Catry B, Buntinx F. Nursing home residents with suspected urinary tract infections: a diagnostic accuracy study. BMC Geriatr. 2022 Dec 1;22(1).
10. Int Panis L, Latour K. Puntprevalentiestudie van zorginfecties en antimicrobieel gebruik in chronische zorginstellingen (HALT-2021). Brussels; 2022.
11. Midthun SJ, Paur R, Lindseth G. Urinary Tract Infections: Does the Smell Really Tell? J Gerontol Nurs. 2004;30:4–9.
12. Jump RLP, Crnich CJ, Nace DA. Cloudy, Foul-Smelling Urine Not a Criteria for Diagnosis of Urinary Tract Infection in Older Adults. Vol. 17, Journal of the American Medical Directors Association. Elsevier Inc.; 2016. p. 754.
13. Zalmanovici Trestioreanu A, Lador A, Sauerbrun-Cutler MT, Leibovici L. Antibiotics for asymptomatic bacteriuria. Vol. 2015, Cochrane Database of Systematic Reviews. John Wiley and Sons Ltd; 2015.
14. Williams G, Hahn D, Stephens JH, Craig JC, Hodson EM. Cranberries for preventing urinary tract infections. Cochrane Database of Systematic Reviews [Internet]. 2023 Apr 17;2023(4). Available from: http://doi.wiley.com/10.1002/14651858.CD001321.pub6
15. Campagne urineweginfecties voor woonzorgcentra [Internet]. 2023 [cited 2024 Jan 17]. Available from: https://www.zorg-en-gezondheid.be/campagne-urineweginfecties-voor-woonzorgcentra
Figuur 1: Definities van een vermoedelijke en bevestigde urineweginfectie

Kve/ml = kolonievormende eenheden per milliliter
* Koorts: 1) éénmalig > 37.8°C oraal/trommelvlies/onder de oksel of 2) herhaaldelijk > 37.2°C oraal/onder de oksel of > 37.5°C rectaal of 3) > 1.1°C ten opzichte van de normale temperatuur van de resident op een bepaalde locatie (oraal, trommelvlies, oksel)
** Leukocytose: 1) neutrofilie > 14,000 leukocyten/mm3 of 2) een linksverschuiving (>6% staafkernigen of ≥ 1500 staafkernigen/mm3)
Figuur 2: Indicaties voor antimicrobieel voorschrijven bij bewoners van woonzorgcentra, Belgische HALT-studies, 2010-2026 (8)
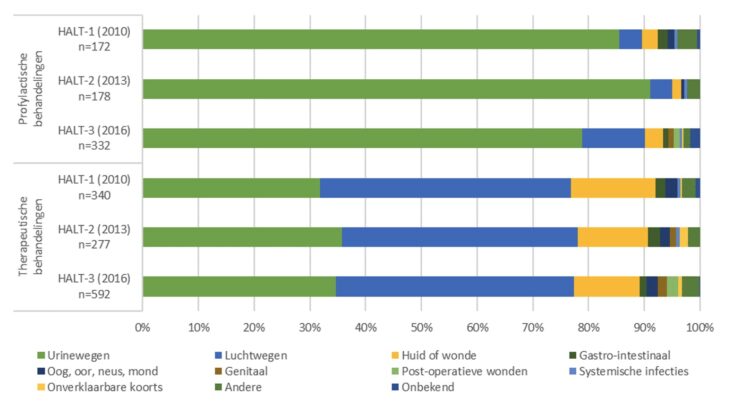
Figuur reeds gepubliceerd in artikel: Latour K, Catry B, Devleesschauwer B, Buntinx F, De Lepeleire J, Jans B. Healthcare-associated infections and antimicrobial use in Belgian nursing homes: results of three point prevalence surveys between 2010 and 2016. Archives of Public Health. 2022 Dec 1;80(1), vertaald naar het Nederlands.
Figuur 3: Diagnostische waarde van tekens en symptomen bij het vermoeden van een urineweginfectie (9)
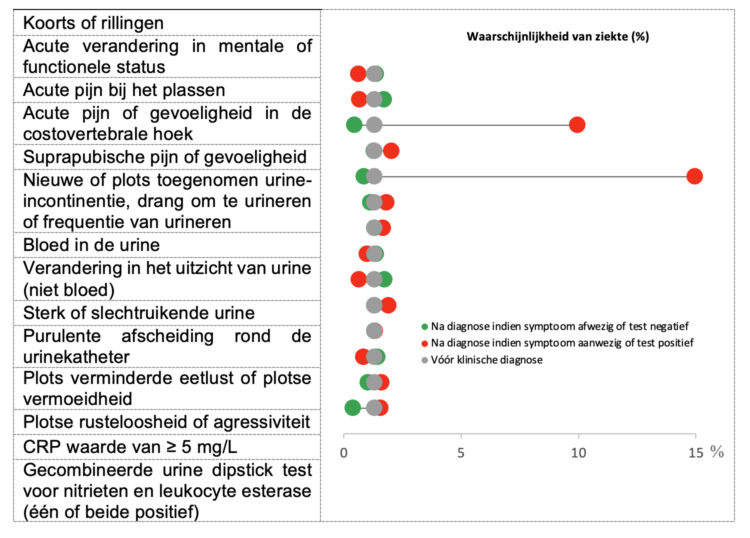
Figuur reeds gepubliceerd in artikel: Latour K, De Lepeleire J, Catry B, Buntinx F. Nursing home residents with suspected urinary tract infections: a diagnostic accuracy study. BMC Geriatr. 2022 Dec 1;22(1), vertaald naar het Nederlands.
Nieuwigheden
Wetenschappelijke agenda
- september 2025
-
van 16/09 tot 19/09 || in Geneva
International Conference on Prevention and Infection control (ICPIC)
- oktober 2025
-
9/10
Symposium de la Belgian Infection Control Society (BICS)
-
van 19/10 tot 22/10 || in Atlanta
Society for Health Care Epidemiology of America (SHEA)
- december 2025
-
van 15/12 tot 16/12 || in Parijs
46ème Réunion interdisciplinaire de chimiothérapie infectieuse (RICAI)
- juni 2026
-
van 5/06 tot 6/06 || in Rijsel
36ème Congrès de la Société Française en Hygiène Hospitalière (SF2H)




