Dit artikel is een samenvatting van het originele artikel.
“Prevention of ventilator-associated pneumonia in intensive care units: an international online survey” Lambert & al, verschenen in Antimicrobial Resistance and Infection Control” 2013,2:9
Inleiding
Zo’n 7% van de patiënten die langer dan 2 dagen worden opgenomen in een intensieve zorgeenheid [1] krijgt te maken met ventilator-geassocieerde pneumonieën (PAV), wat een groot probleem is. Klinische preventiepraktijken kunnen in 3 categorieën worden onderverdeeld. Net zoals voor andere infecties die geassocieerd zijn met een invasief hulpmiddel moet om te beginnen de blootstelling worden beperkt, door indien mogelijk te opteren voor niet-mechanische ventilatie en wanneer mechanische ventilatie onvermijdelijk is, die tot het strikt noodzakelijke minimum te beperken. Andere preventiemaatregelen proberen de kolonisatie van de luchtwegen te beperken (zoals een regelmatige mondspoeling met chloorhexidine), of het inhaleren van secreties te vermijden, door bijvoorbeeld de juiste druk op de ballon te zetten. Die maatregelen moeten in een zogenaamde “care bundle” worden gebundeld. De exacte inhoud van zo’n zorgbundel voor de PAV-preventie verschilt naargelang de richtlijnen, omdat bepaalde preventiepraktijken niet onomstreden zijn, het aantal in een bundel opgenomen elementen per definitie beperkt is en omdat een pragmatische aanpak compromissen vereist. Een wereldwijd aanvaarde zorgbundel bestaat er niet. Een studie ter definiëring van Europese aanbevelingen heeft de klinische praktijken voor de PAV-preventie gerangschikt, door verschillende criteria te combineren zoals de mate waarin de efficiëntie van de praktijk is aangetoond, de verwachte impact en de gebruiksvriendelijkheid ervan.[2] Bovenaan de rangschikking stonden (in volgorde) :
1) geen wijzing van het ventilatiecircuit, behoudens tegenindicatie;
2) strikte handhygiëne met hydroalcoholische oplossing,
3) dagelijkse onderbreking van de sedatie en het weaning protocol (om de duur van de invasieve ventilatie tot het strikte minimum te beperken) ;
4) mondspoeling met chloorhexidine
5) dagelijkse controle van de druk van de ballon.
Aanbevelingen op vlak van goede praktijken formuleren is niet voldoende, ze moeten ook worden opgevolgd en aantonen dat ze de gewenste effecten opleveren. Elke dynamiek ter verbetering van de zorgkwaliteit gaat gepaard met het meten van processen (naleven van de aanbevelingen) en de resultaten. Enerzijds is dit essentieel voor de opvolging en evaluatie, anderzijds is het invoeren van een meetsysteem op zich al een strategie om goede klinische praktijken te implementeren. De opvallende slogan van een Amerikaanse vereniging die een voortrekker was op vlak van zorgkwaliteit (Institute for Health Improvement) luidde als volgt: “wat niet meetbaar is, is ook niet vatbaar voor verbetering”.
Met onze studie wilden we via een enquête het volgende documenteren: enerzijds de gerapporteerde praktijken op vlak van PAV-preventie in intensieve zorgeenheden (klinische praktijken – en systemen voor het meten van processen en resultaten) en anderzijds de reactie t.o.v. een meetsysteem als strategie om aanbevelingen op vlak van goede praktijken te implementeren.
Methodes
Onze doelgroep bestond uit artsen op intensieve zorgeenheden en de vragenlijst was opgemaakt in 3 delen: kenmerken van de respondent en zijn eenheid, praktijken inzake PAV-preventie die binnen de eenheid worden toegepast (ook meten van de naleving en de resultaten) en houding t.o.v. de meetsystemen. Bij gebrek aan universeel aanvaarde referentie, en om het bij een korte vragenlijst te houden om de deelname eraan te stimuleren, hebben we ervoor gekozen de klinische praktijken te beperken tot de “top 5” die aan bod komen in de voormelde studie.[2] We hebben er bewust voor gekozen de term “surveillance” niet te gebruiken, omdat deze term bij clinici soms een negatieve bijklank heeft (controle, oordeel). De vragenlijst is in 2012, 5 maanden lang online gezet in 6 talen (Frans, Engels, Duits, Italiaans, Spaans en Portugees) en verdeeld via wetenschappelijke verenigingen van intensieve zorgen in binnen- en buitenland. Deelname eraan was anoniem.
Resultaten
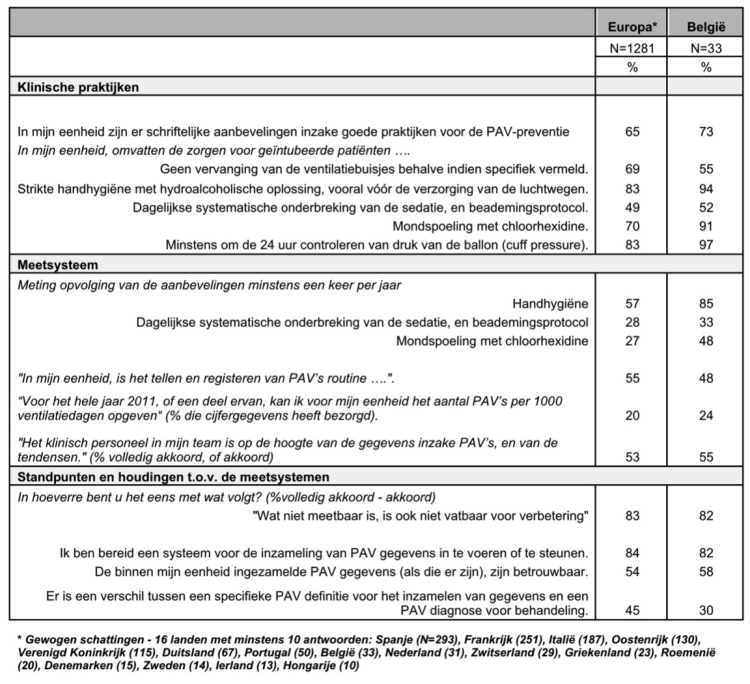
We hebben 1730 antwoorden ontvangen uit 77 verschillende landen. Om tot Europese ramingen te komen, hebben we de 1281 antwoorden gewogen uit 16 Europese landen (volgens de grootte van de populatie van het land), waarvoor minstens 10 antwoorden beschikbaar waren. De Europese respondenten (in principe allemaal artsen) hadden gemiddeld 13 jaar ervaring in een intensieve zorgeenheid en bij 28% ging het om vrouwen. De belangrijkste resultaten – Europa en België – staan in tabel 1.
Tabel 1. Preventie van ventilator-geassocieerde pneumonieën (PAV): gerapporteerde praktijken, standpunten en houdingen van artsen in intensieve zorgeenheden.
Discussie
De talrijke deelname aan deze enquête is een positief punt en bewijst de belangstelling vanuit de gemeenschap van intensivisten voor de PAV-problematiek. Deze resultaten leggen evenwel ook de zwakke punten bloot in de preventiepraktijken in intensieve zorgeenheden in Europa. Praktijken ter beperking van de blootstelling aan invasieve hulpmiddelen zijn de minst gebruikte en ook al lijken bepaalde praktijken redelijk bekend (mondspoeling met chloorhexidine), toch worden ze amper nageleefd. Belgische artsen en verpleegkundigen-hygiënisten hebben voldoende ervaring in het meten van de naleving van handhygiëne en weten dus maar al te goed dat er een groot verschil is tussen wat men doet, en wat men denkt te doen!
Amper de helft van de respondenten beweert PAV’s in zijn eenheid te tellen en te registreren en minder dan een kwart kan een schatting geven van het aantal PAV’s. Dit staat in fel contrast met een meerderheid, die nochtans van oordeel is dat “wat niet meetbaar is, ook niet vatbaar is voor verbetering” en die beweert een meetsysteem voor preventie te willen invoeren of te ondersteunen, en tegelijk weinig vertrouwen heeft in de ingezamelde gegevens.
Deze resultaten moeten op kritisch worden beoordeeld. Om te beginnen kunnen we niet zeggen dat het om een representatief staal van onze bestudeerde populatie gaat. Toch mogen we ervan uitgaan dat de personen die deze enquête vrijwillig hebben beantwoord – na een oproep van nationale of internationale wetenschappelijke verenigingen – misschien meer gemotiveerd en beter geïnformeerd zijn dan zijn die niet hebben deelgenomen. Anderzijds zeggen de gerapporteerde praktijken meer over de kennis van de arts, dan over wat er effectief binnen zijn eenheid gebeurt. De bias in deze enquête doet dus vermoeden dat de hier voorgestelde resultaten de realiteit enigszins verbloemen.
Ook de lijst van klinische praktijken die we als basis van onze enquête hebben uitgekozen is voor kritiek vatbaar. Sommigen zullen aanvoeren dat er op stevig bewijsmateriaal gefundeerde praktijken ontbraken, zoals bijvoorbeeld de drainage van subglottische secretie.
Aangezien deze resultaten overschatten wat er effectief op het terrein gebeurt kan deze enquête, ondanks de terechte kritiek, toch als basis dienen om de prioriteiten voor de PAV preventie te identificeren.
Een betere kennis van de aanbevelingen inzake goede klinische praktijk is essentieel maar lang niet voldoende om de praktijken te verbeteren. De meeste artsen zijn het er wel over eens dat ze moeten meten wat ze doen. Instrumenten om gegevens in te zamelen over processen (zoals de gestandaardiseerde methodes om handhygiëne te meten) en resultaten (definiëren van gestandaardiseerde gevallen voor het registeren van PAV), zouden kunnen helpen om tendensen op lokaal niveau op te volgen. Weinig clinici kennen het verschil tussen een PAV diagnose en een gevalsdefinitie voor registratiedoeleinden. Een diagnose volgt een klinische logica en leidt tot een behandelingsbeslissing. Ze moet zo “rechtvaardig” mogelijk zijn en mag niet volledig gestandaardiseerd zijn. Een gevalsdefinitie voor registratiedoeleinden daarentegen moet eerst en vooral reproduceerbaar zijn om vergelijkingen in de tijd mogelijk te maken: standaardisering is het essentiële kenmerk ervan, in een aantal gevallen mogelijks ten koste van een zekere “rechtvaardigheid”.
Tenslotte moet worden afgewogen of de tijd die wordt besteed aan het inzamelen van gegevens wel opweegt tegen het nut daarvoor voor de preventie.
Conclusies
Deze enquête heeft aangetoond dat er een groot potentieel is voor de verbetering van praktijken inzake PAV-preventie in de intensieve zorgeenheden in België, in Europa en ook elders. Bepaalde resultaten – zoals de algemene perceptie dat “wat niet meetbaar is, ook niet vatbaar is voor verbetering” hebben implicaties die niet beperkt blijven tot enkel de PAV-preventie. Aanbevelingen rond goede praktijken promoten moet gepaard gaan met het promoten van metingen om na te gaan in hoeverre die aanbevelingen worden nageleefd, en met resultaatsmetingen. Dit moet een instrument worden om de kwaliteit van de zorgverlening te verbeteren en tegelijk moeten de systemen voor de gegevensinzameling zo eenvoudig mogelijk worden gehouden. Wat belangrijk is, is niet perfect te zijn maar wel nuttig te zijn.
Nota
Deze studie is gefinancierd door de Europese Unie (Project IMPLEMENT , DG SANCO, Grant Agreement N° 2009-11-07). Het artikel, de resultaten per land (in een Excelbestand) en de volledige database zijn online beschikbaar.
Artikel: http://www.aricjournal.com/content/2/1/9/abstract
Resultaten per land: http://www.aricjournal.com/imedia/8378642499462451/supp1.xls .
Volledige database die voor wetenschappelijke doeleinden kan worden gebruikt.
http://datadryad.org/
Bibliografie
- European Centre for Disease Prevention and Control: Surveillance of health-care associated infections in Europe 2007 . Stockholm, Sweden; 2012.
- Rello J, Lode H, Cornaglia G, Masterton R: A European care bundle for prevention of ventilator-associated pneumonia. Intensive Care Med 2010, 36:773-780.
Nieuwigheden
Wetenschappelijke agenda
- oktober 2024
-
van 16/10 tot 20/10 || in Los Angeles
SHEA ID week. A joint meeting of IDSA, SHEA, HIVMA, PIDS and SIDP
- november 2024
-
van 20/11 tot 22/11 || in Liverpool
Healthcare infection society
- april 2025
-
van 11/04 tot 15/04 || in Wenen
Congrès de l’ European Society of Clinical Microbiology and Infectious Diseases (ESCMID)
- juni 2025
-
van 4/06 tot 6/06 || in Marseille
35ème Congrès National de la Société Française d’Hygiène Hospitalière (SF2H)
-
van 17/06 tot 18/06 || in Londen
HIS congres (Healthcare Infection Society)