Naleving van preventierichtlijnen van bloedstroominfecties geassocieerd met een centraal veneuze katheter in intensieve zorgen: Belgische resultaten van een internationale enquête
Introductie
Bloedstroominfecties geassocieerd met een centraal veneuze katheter (CLABSI – Central Line-Associated Bloodstream Infections) zijn ernstig[1-2]. Studies toonden aan dat door het naleven van evidence-based preventieve maatregelen een aanzienlijke proportie van deze infecties voorkomen kan worden [3-8]. Deze maatregelen kunnen in 3 categorieën worden onderverdeeld :
(1) klinische procedures voor het inbrengen van een centraal veneuze katheter (CVC),
(2) klinische procedures voor de zorg aan een CVC, en
(3) vermindering van blootstelling aan een CVC door een dagelijkse evaluatie van de noodzaak voor en eventuele verwijdering van deze katheter [9-10].
Op ziekenhuisafdelingen met relatief veel patiënten met een CVC, zoals intensieve zorgen (IZ), zijn deze preventieve maatregelen dagelijkse routine. Deze maatregelen zijn gedefinieerd in internationale en soms nationale richtlijnen. Desondanks blijft het naleven ervan een uitdaging [11]. Daarom is het beoordelen van de zorgkwaliteit geassocieerd met een CVC aan de hand van resultaat- en proces-indicatoren belangrijk. CLABSI preventie is een prioriteit in België. Sinds 2013 is CLABSI incidentie een indicator voor zorgkwaliteit in Belgische ziekenhuizen [13]. In 2015 bedroeg de gemiddelde CLABSI incidentie in België 2,2/10.000 hospitalisatiedagen per ziekenhuis. Deze incidentie was beduidend hoger op IZ met 13,6 infecties/10.000 hospitalisatiedagen [14].
Deze studie maakt deel uit van een wereldwijde enquête over CLABSI preventie en heeft als doelstelling om op de IZ afdeling
(1) preventieve CLABSI maatregelen (klinisch procedures en monitoring van deze procedures) en
(2) houding van gezondheidswerkers betreffende monitoring van CLABSI preventie te documenteren en zo prioriteiten voor actie betreffende CLABSI preventie te identificeren.
De resultaten van de wereldwijde enquête werden elders gepubliceerd [12], zie ook; http://datadryad.org/resource/doi:10.5061/dryad.f7h12. We beschrijven hier de bevindingen van de studie in België, waarbij we ook verschillen in antwoorden tussen deelnemende artsen en verpleegkundigen onderzochten.
Methode
Een gedetailleerde beschrijving van de studiedesign werd eerder gepubliceerd [12]. Samengevat, gebeurde de enquête over CLABSI preventie via een online vragenlijst gericht aan artsen en verpleegkundigen werkzaam op een IZ afdeling. IZ afdelingen werden niet geïdentificeerd met als gevolg dat meer dan 1 antwoord per IZ mogelijk was. De vragenlijst was in 10 talen – inclusief Nederlands, Frans en Duits – online beschikbaar van 10 juni tot en met 31 oktober 2015. De lijst bestond uit 5 delen :
1) karakteristieken van de respondent en IZ eenheid,
2) klinische praktijken rond CVC plaatsing,
3) klinische praktijken rond zorg aan de CVC,
4) monitoring van CLABSI incidentie en van de naleving van preventieve maatregelen en
5) houding ten opzichte van de monitoring als een instrument voor verbetering van de zorgkwaliteit geassocieerd aan een CVC.
De CLABSI preventie richtlijnen van de ‘Society for Healthcare Epidemiology of America’ (SHEA) dienden als referentie voor het opstellen van de vragen rond de correcte praktijken [9]. Rekruterqing van Belgische deelnemers gebeurde via erkende verenigingen voor IZ artsen (Belgian Society of Intensive Care Medicine en European Society of Intensive Care Medicine) en IZ verpleegkundigen (Vlaamse Vereniging Intensieve Zorgen Verpleegkundigen, Société des infirmiers et infirmières de soins intensifs en European federation of Critical Care Nurses associations). Deze verenigingen stuurden de link naar de online vragenlijst door naar hun leden en verspreidden deze via hun website en IZ congressen.
Gegevens werden met STATA 13 geanalyseerd. We gebruikten een Chi-square of Fisher’s exact om na te gaan of antwoorden van artsen en verpleegkundigen statistisch significant (p<0,05) verschilden.
Resultaten
Respondenten en IZ karakteristieken
In totaal vulden 226 gezondheidswerkers, 35 artsen en 191 verpleegkundigen, de online vragenlijst in. Bijna de helft hiervan (47%) werkten op de IZ afdeling van een universitair ziekenhuis. Hiervan werkte 66% op een gemengde IZ afdeling en 1% op een neonatale IZ afdeling. De mediaan van het aantal bedden van de IZ afdelingen was 10 (inter-quartile range (IQR) 8-15 bedden en range 6-52 bedden).
Klinische praktijken betreffende CVC plaatsing en verzorging, en monitoring van CLABSI incidentie en van de naleving van preventieve maatregelen
Van de respondenten antwoordden 72% dat op hun IZ afdeling geschreven klinische richtlijnen, voornamelijk lokaal ontwikkeld, aanwezig waren (Tabel 1). Minder dan 60% antwoordde dat de indicaties voor het inbrengen en verwijderen van een CVC in de richtlijnen waren opgenomen. Er was geen statistisch significant verschil tussen antwoorden van artsen of verpleegkundigen, behalve voor de aanwezigheid van de indicaties voor verwijdering van een CVC (64% voor verpleegkundige tegenover 29% voor artsen, p=0.002) en voor het lokaal ontwikkelen van de richtlijnen (100% voor artsen tegenover 70% verpleegkundigen, p=0.001).
Tabel 1: Klinische richtlijnen voor het plaatsen en opvolgen van een CVC, België 2015, N=226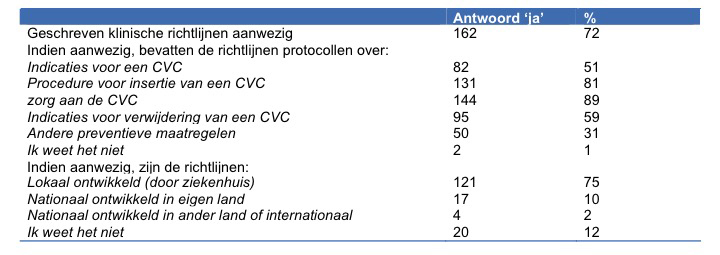
CVC, centraal veneuze katheter
Slecht 31% past alle aanbevolen preventieve maatregelen toe bij het plaatsen van een CVC, hierbij scoren ontsmetting met chloorhexidine >0.5% in alcohol en het gebruik van een steriel laken dat de hele patiënt bedekt minder goed (Tabel 2). De vena femoralis wordt bij voorkeur aangeprikt bij 11%. Bij de zorg aan de CVC valt de lage score voor het dagelijks evalueren van de noodzaak voor een CVC bij patiënten met een CVC op. Monitoring van CVC procedures en incidentie van CLABSI scoren, behalve voor het opvolgen van handhygiënerichtlijnen, laag.
Tabel 2: CLABSI preventie: klinische praktijken rond CVC plaatsing en verzorging, en monitoring van CLABSI incidentie en van de naleving van preventieve maatregelen België 2015, N=226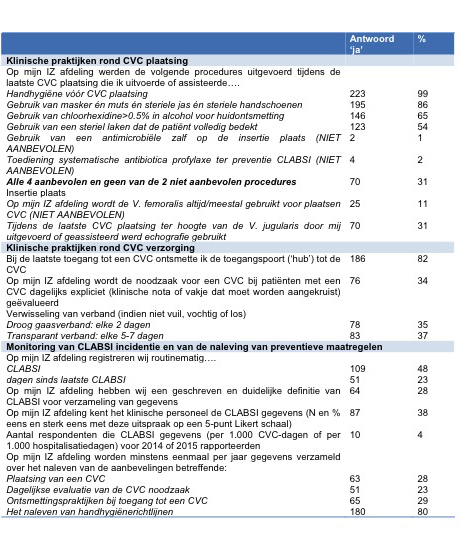
CLABSI = bloedstroominfectie geassocieerd met een centraal veneuze katheter; CVC = centraal veneuze katheter; IZ = intensieve zorgen; V= vena; N= aantal
Ook hier vonden we weinig statistisch significante verschillen tussen antwoorden van artsen en verpleegkundigen, behalve voor de wisseling van verband waar de verpleegkundigen significant beter scoorden. Verder, vermeldden significant meer artsen dat er op hun IZ afdeling een duidelijke definitie van CLABSI aanwezig was (57% tegenover 23%, p<0.001) en rapporteerden meer artsen CLABSI gegevens (14% tegenover 3%, p=0.010).
Houding van gezondheidswerkers ten opzichte van een monitoringsysteem ter preventie van CLABSI
Tabel 3 toont dat de gezondheidswerkers positief staan tegenover de aanwezigheid en/of het invoeren van een monitoringsysteem. Enkel voor de bewering ‘Ik ben bereid om een verzamelingssysteem van CLABSI gegevens te ondersteunen of te implementeren’ was er een significant verschil tussen het antwoord van artsen (94%) en verpleegkundigen (72%) (p=0.004).
Tabel 3: Houding van gezondheidswerkers ten opzichte van een monitoringsysteem ter preventie van CLABSI, België 2015, N=226

CLABSI = bloedstroominfectie geassocieerd met een centraal veneuze katheter; IZ = intensieve zorgen; N= aantal
* Het getal tussen haakjes geeft het totaal aantal respondenten die de bewering beantwoordden.
Discussie
Belangrijkste resultaten
Deze studie toont aan dat er onder gezondheidswerkers op IZ afdelingen in België een grote interesse voor CLABSI preventie bestaat gezien bijna drie vierden van de respondenten over geschreven klinische richtlijnen beschikt. Echter, slechts één derde leeft alle aanbevelingen betreffende het inbrengen van een CVC na. Het gebruik van chloorhexidine >0.5% en een groot steriel veld blijken zwakke punten. Elf procent van de respondenten rapporteert dat zij altijd of meestal de niet aanbevolen vena femoralis aanprikken. Indicaties voor plaatsing en verwijdering van een CVC zijn slechts in iets meer dan de helft van de gevallen opgenomen in de richtlijnen en de dagelijkse evaluatie van de noodzaak voor een CVC gebeurt slechts bij ongeveer één derde van de respondenten. Verder is de meerderheid van de respondenten positief over het verzamelen van CLABSI gerelateerde gegevens. Echter, minder dan 50% registreert CLABSI gegevens en daarvan kent slechts 4% zijn gegevens. Er zijn geen significante verschillen in de antwoorden van artsen en verpleegkundigen voor de klinische preventie praktijken, behalve voor verbandzorg waarbij de verpleegkundigen significant beter scoren. Voor de monitoring van preventiepraktijken en de houding rond monitoring zijn er significant meer artsen die rapporteren dat er een duidelijke CLABSI definitie opgenomen is in hun richtlijn, hun CLABSI gegevens kennen en bereid zijn om een verzamelingssysteem voor CLABSI gegevens te ondersteunen.
Gelijkaardig aan de bevindingen van onze studie toonden andere studies aan dat, in landen waar CLABSI preventie een prioriteit is, de aanbevelingen betreffende plaatsen en verzorging van de CVC en de monitoring van deze procedures niet steeds nageleefd worden op IZ afdelingen [8, 15-19]. Vooral het gebruik van een groot steriel veld tijdens het plaatsen van de CVC [14,18], de regelmatige evaluatie van de nood aan een CVC [15,16] en de keuze van de punctieplaats scoorden slecht [16-18]. Deze studies vonden eveneens, zoals in onze studie, een eerder matige monitoring van de aanbevolen CLABSI preventiemaatregelen [15,16]. Nochtans is deze monitoring geassocieerd met een statistisch significante grotere en blijvende daling in de CLABSI incidentie [20]. Wanneer we de resultaten van de Belgische respondenten vergelijken met die van de hoge-inkomenslanden, dan scoort België opvallend minder goed bij de naleving van de aanbevelingen bij plaatsing van een CVC (31% versus 62% ) en de dagelijkse evaluatie van de nood aan een CVC (34% versus 73%). Verder gebeurt monitoring van de aanbevolen klinische praktijken ook duidelijk minder, behalve voor handhygiëne (80% versus 73%) [12]. Voorgaande bevindingen tonen dat het in de praktijk brengen van evidence-based richtlijnen een uitdaging blijft [21]. Deze bevindingen zijn eveneens belangrijk voor België aangezien de CLABSI incidentie er op IZ niet significant daalde tussen 2013 en 2015 [14].
Hoewel de aanwezigheid en kennis van klinische richtlijnen alleen onvoldoende is om de praktijk te verbeteren is dit wel een vereiste [11,22]. Echter, in België zijn er geen nationale richtlijnen rond CLABSI preventie. De helft van de respondenten gebruiken dan ook richtlijnen die door het ziekenhuis zelf ontwikkeld werden. Dit kan verklaren waarom er in deze richtlijnen onvoldoende aandacht wordt besteed aan indicaties voor plaatsing en verwijdering van de CVC en waardoor er op IZ geen dagelijkse evaluatie van de noodzaak voor een CVC gebeurt.
Wij vroegen in onze enquête niet naar het gebruik van implementatiestrategieën zoals CVC kits of checklists die onder andere de keuze van het ontsmettingsmiddel en steriele velden en de noodzaak aan een CVC bepaalt en evalueren. De informatie verkregen door het gebruik van dergelijke checklists zou eveneens als feedback voor en monitoring van CVC zorg kunnen gebruikt worden. België beschikt niet over dergelijke op nationaal niveau ontwikkelde checklists.
Hoewel CLABSI incidentie sinds 2013 een indicator is voor zorgkwaliteit in Belgische ziekenhuizen [13] en deelname aan de surveillance van bloedstroominfecties verplicht is sinds 2015, antwoordde minder dan 50% van de respondenten CLABSI gegevens te registreren en bovendien is de kennis van deze gegevens erg laag. Wij vermoeden dat dit wijst op een onvoldoende terugkoppeling (feedback) aan verpleegkundige en artsen werkzaam op IZ van deze gegevens. Wij vermoeden dat die gegevens voornamelijk worden verzameld door de infectiepreventieteams in de ziekenhuizen, die zelf wel op de hoogte zijn van verplichte CLABSI registratie. In onze studie kenden significant meer artsen hun data. Aangezien de CVC-zorg een teamgebeuren is, is het belangrijk om de feedback over de zorg aan het volledig team te rapporteren [21]. Bovendien lijkt er momenteel weinig gebruik gemaakt te worden van indicatoren die eenvoudig, weinig arbeidsintensief en motiverend zijn voor het terrein, zoals het aantal dagen sinds de laatste CLABSI. Een Belgische studie toonde aan dat de continue feedback en discussie rond data cruciaal was om een cultuur van ‘patient safety’ te verbeteren [23].
Beperkingen van het onderzoek
Deze studie is niet gebaseerd op een ‘random steekproef’ waardoor er dus een selectiebias kan optreden doordat de respondenten werden gerekruteerd via verenigingen voor IZ artsen en verpleegkundigen. Men kan veronderstellen dat vooral geïnteresseerde en beter geïnformeerde respondenten of respondenten die werken in een universitair ziekenhuis antwoordden. Ten tweede is er ook een response bias waarbij het mogelijk is dat respondenten betere praktijken rapporteerden dan deze in werkelijkheid uitgevoerd. Men kan aannemen dat deze selectie en response bias waarschijnlijk leiden tot een overschatting van de werkelijke naleving van de aanbevolen preventiepraktijken op IZ in België.
Tenslotte baseerde deze studie zich op de SHEA richtlijnen en het is mogelijk dat variaties hierop in lokaal ontwikkelde richtlijnen de lage naleving van sommige preventiemaatregelen verklaren, zoals het gebruik van chloorhexidine 0.5 % in neonatologie [24]. Wij beperkten ons in dit onderzoek tot de standaardpreventiemaatregelen die universeel moeten worden nageleefd. Wij deden geen navraag naar de naleving van aanvullende maatregelen die aanbevolen worden wanneer de CLABSI incidentie hoog blijft ondanks optimale toepassing van de basis aanbevelingen. Het onderzoeken van evidentie van deze aanvullende maatregelen en andere richtlijnen zoals het gebruik van povidone iodine in alcohol voor huidontsmetting viel buiten de doelstelling van onze studie, hoewel 43% van de respondenten in onze enquête antwoordden povidone iodine in alcohol als huidontsmetting te gebruiken [25].
Conclusie
Hoewel geschreven CLABSI preventierichtlijnen in de meerderheid van de IZ afdelingen aanwezig zijn, worden alle aanbevolen preventieprocedures bij het plaatsen van een CVC en de evaluatie van de indicatie van een CVC slechts in een minderheid toegepast. Onze studie identificeerde prioriteiten voor actie rond CLABSI preventie in België. Enerzijds zouden IZ teams aangemoedigd moeten worden meer aandacht te besteden aan de keuze van het steriel veld en ontsmettingsmiddel en een dagelijkse evaluatie van de CVC noodzaak. Strategieën die hiervoor gebruikt kunnen worden zijn checklists en CVC kits. Anderzijds zouden infectiepreventie teams de feedback van CLABSI gegevens aan klinische teams moeten versterken, zodat voor klinische teams monitoring van CLABSI preventie een instrument wordt voor verbetering van de zorgkwaliteit. Al deze bevindingen onderstrepen dat meer inspanningen nodig zijn om de implementatie van de gekende preventiemaatregelen daadwerkelijk toe te passen in België zeker aangezien de CLABSI incidentie in België niet daalde tussen 2013 en 2015.
Références
1.Umscheid CA, Mitchell MD, Doshi JA, et al. Estimating the proportion ofhealthcare-associated infections that are reasonably preventable and the relatedmortality and costs. Infect Control Hosp Epidemiol. 2011;32:101–114. doi: 10.1086/657912
2. Blot S, Depuydt P, Annemans L, et al. Clinical and economic outcomes incritically ill patients with nosocomial catheter-related bloodstream infections. ClinInfect Dis. 2005;41:1591–1598. doi: 10.1086/497833
3. Pronovost PJ, Goeschel CA, Colantuoni E, et al. Sustaining reductions incatheter related bloodstream infections in Michigan intensive care units: observationalstudy. BMJ 2010;340:c309
4. Theodoro D, Olsen MA, Warren DK, et al. Emergency Department CentralLine-associated Bloodstream Infections (CLABSI) Incidence in the Era of PreventionPractices. Acad Emerg Med. 2015;22:1048–1055. doi: 10.1111/acem.12744
5. Palomar M, Álvarez-Lerma F, Riera A, et al. Impact of a national multimodalintervention to prevent catheter-related bloodstream infection in the ICU: the Spanishexperience. Crit Care Med. 2013;41:2364–2372. doi: 10.1097/CCM.0b013e3182923622
6. Berenholtz SM, Pronovost PJ, Lipsett PA, et al. Eliminating catheter-relatedbloodstream infections in the intensive care unit. Crit Care Med. 2004;32:2014–2020.
7. Blot K, Bergs J, Vogelaers D, et al. Prevention of central line-associatedbloodstream infections through quality improvement interventions: a systematicreview and meta-analysis. Clin Infect Dis. 2014;59:96–105. doi: 10.1093/cid/ciu239
8. Ista E, van der Hoven B, Kornelisse RF, et al. Effectiveness of insertion and maintenance bundles to prevent central-line-associated bloodstream infection in critically ill patients of all ages: a systematic review and meta-analysis. Lancet Infect Dis. 2016;16: 724-734
9.Marschall J, Mermel LA, Fakih M, et al. Strategies to Prevent Central Line–Associated Bloodstream Infections in Acute Care Hospitals: 2014 Update. InfectionControl and Hospital Epidemiology. 2014;35:753–771. doi: 10.1086/676533
10. Chopra V, Krein SL, Olmsted RN, et al (2013). Prevention of Central Line-AssociatedBloodstream Infections: Brief Update Review.
11. Cabana MD, Rand CS, Powe NR, et al. Why don’t physicians follow clinicalpractice guidelines? A framework for improvement. JAMA 1999;282:1458–1465.
12. Valencia C, Hammami N, Lambert MLL, et al. Poor adherence to guidelinesfor preventing central-line associated bloodstream infections (CLABSI): results of aworldwide survey. Antimicrob Resist Infect Control. 2016 Nov 22;5:49
13. Wetenschappelijke Instituut van Volksgezondheid- Institut Scientifique de SantéPublique. Indicateurs de qualité en hygiène hospitalière dans les hôpitaux aigus. http://www.nsih.be/download/IQ/QI_Report%202013_FR.pdf. 2013
14. Wetenschappelijke Instituut van Volksgezondheid- Institut Scientifique de Santé Publique. Surveillance of bloodstream infections in Belgian hospitals – report 2016.
http://www.nsih.be/surv_sep/docs/SEP_Rapport_2016.pdf
15. Gonzales M, Rocher I, Fortin É, et al. A survey of Preventive Measures Used and their Impact on Central Line-Associated Bloodstream Infections (CLABSI) in Intensive Care Units (SPIN-BACC). BMC Infectious Diseases 2013;13:562. doi: 10.1186/1471-2334-13-562
16. Furuya EY, Dick A, Perencevich EN, et al. Central Line Bundle Implementation in US Intensive Care Units and Impact on Bloodstream Infections. PLoS ONE. 2011;6:e15452. doi:10.1371/journal.pone.0015452
17. Pak-On L, Hsin-Lan L, Yu-Hsiu L, Chich-Cheng L. Different compliance with central line insertion bundle between intensivist and nonintensivist staff in intensive care units. Infect Control Hosp Epidemiol. 2014;35(5):601–3
18. Edwards JD, Herzig CT, Liu H, et al. Central line-associated bloodstream infections in pediatric intensive care units: longitudinal trends and compliance with bundle strategies. Am J Infect Control. 2015;43: 489-93
19.Rubinson L, Wu AW, Haponik EF, Diette GB. Why is it that internists do not follow guidelines for preventing intravascular catheter infections? Infect Control Hosp Epidemiol. 2005;26(6):525–33
20. Pronovost P. Interventions to decrease catheter-related bloodstream infections in the ICU: the Keyston Intensive Care Unit Project. Am J Infect Control. 2008;36: S11-S175
21. Vandijck DM, Labeau SO, Secanell M, et al. The role of nurses working in emergencyand critical care environments in the prevention of intravascular catheter-related bloodstreaminfections. International Emergency Nursing (2009) 17, 60–68
22. Bianco A, Coscarelli P, Nobile C, et al. The reduction of risk in central line-associated bloodstream infections: Knowledge, attitudes, and evidence-based practices in health care workers. Am J Infect Control. 2013;41: S107-S112. doi:10.1016/j.ajic.2012.02.038
23.Cherifi S, Gerard M, Arias S, Byl B. A multicenter quasi-experimental study: impact of a central line infection control program using auditing and performance feedback in five Belgian intensive care units. Antimicrob Resist Infect Control. 2013;2:33. doi:10.1186/2047-2994-2-33
24. Pranita D, Tamma MD, Aucott SW, Milstone AM. Chlorhexidine use in the neonatal intensive care
unit: results from a national survey. Infect Control Hosp Epidemiol. 2010;31(8):846–925. Werkgroep Infectie Preventie. Flebibitis en bloedbaaninfecties door intraveneuze infuuskatheters. Revisie april 2015. http://www.rivm.nl/dsresource?objectid=c213a49d-dc90-4d3a-9c65-2f67ec38190f&type=org&disposition=inline
Nieuwigheden
Wetenschappelijke agenda
- oktober 2024
-
van 16/10 tot 20/10 || in Los Angeles
SHEA ID week. A joint meeting of IDSA, SHEA, HIVMA, PIDS and SIDP
- november 2024
-
van 20/11 tot 22/11 || in Liverpool
Healthcare infection society
- april 2025
-
van 11/04 tot 15/04 || in Wenen
Congrès de l’ European Society of Clinical Microbiology and Infectious Diseases (ESCMID)
- juni 2025
-
van 4/06 tot 6/06 || in Marseille
35ème Congrès National de la Société Française d’Hygiène Hospitalière (SF2H)
-
van 17/06 tot 18/06 || in Londen
HIS congres (Healthcare Infection Society)