Infectiepreventie & controle tijdens COVID-19: kroniek van het grote gelijk?

Toen de WHO op 5 januari 2020 rapporteerde over 40 pneumoniegevallen van onbekende oorsprong in de miljoenenstad Wuhan in de Chinese provincie Hubei 1 zag niemand aankomen dat een nieuw respiratoir virus nauwelijks 2 maand later, op 11 maart 2020, zou zorgen voor een pandemie. De vraag rijst overigens waarom China aanvankelijk officiële cijfers achterhield en pas op 18 januari erkende dat het virus wel degelijk van mens tot mens overdraagbaar is.
Op zich beschikte AZ Groeninge al over infectiepreventierichtlijnen voor SARS-CoV, MERS-CoV, nieuwe varianten van coronavirussen en een door JCI (Joint Commission International) opgelegd alertsysteem om verdachte gevallen van makkelijk overdraagbare importpathogenen snel via pre-triage op de spoedopname te detecteren en te isoleren. Aanvankelijk was de definitie van een mogelijk geval eenvoudig: een klinisch beeld van ernstige luchtweginfectie (pneumonie) in combinatie met een reisgeschiedenis naar de provincie Hubei in de 14 dagen voor het begin van de ziekte. Na contact met de arts infectieziektebestrijding van het Agentschap Zorg en Gezondheid (AZG) kon getest worden, stalen werden opgestuurd naar het nationaal referentielaboratorium voor virale pathogenen van het UZ Leuven. Bevestigde gevallen met noodzaak tot hospitalisatie werden verwezen naar het UZ Antwerpen of het UMC Sint-Pieter Brussel. Patiënten met een mogelijke 2019-nCoV infectie, vanaf 11/02/2020 COVID-19 genoemd, leken nog mijlen ver weg…
Snel uitrollen van testcapaciteit en klaarstomen van laboratoria in België was, zoals in de meeste andere Europese landen, geen prioriteit. Door een nijpend tekort aan reagentia, toestellen en afnamemateriaal werd door de Belgische overheid strikte criteria vastgelegd voor het afnemen van een coronatest. Alleen ziekenhuispatiënten beantwoordend aan een mogelijk geval en zorgverleners met koorts en suggestieve symptomen konden getest worden. Door de sterke toename van het aantal testen na de krokusvakantie werd de ontwikkeling van een landelijk netwerk van laboratoria voor coronatests een noodzaak. Vanaf 12 maart kon de RT-PCR SARS-CoV-2 labodiagnostiek ook binnen AZ Groeninge plaatsvinden weliswaar met beperkte capaciteit.
I.f.v. steeds wijzigende epidemiologie volgden de versies van de Sciensano procedure voor ziekenhuizen m.b.t. de aanpak van een patiënt met verdachte/bevestigde COVID-19 elkaar in verontrustend snel tempo op. Reisgeschiedenis bevragen werd steeds meer een complex gebeuren want naast China diende men ook te polsen naar Zuid-Korea, Iran, Singapore, Japan, Italië (diverse regios (voornamelijk Lombardijen, Emilia en Veneto)) en departement Oise in Frankrijk tot op 11 maart de reisgeschiedenis niet langer relevant bleek en elke patiënt met een acute infectie van bovenste of onderste luchtwegen als een mogelijk geval werd beschouwd. Op 17 maart besliste de overheid dat enkel nog COVID- 19 overlijdens gemeld dienen te worden aan de intussen overbevraagde AZG-arts infectieziektenbestrijding. Patiënten worden niet langer verwezen naar referentieziekenhuizen maar dienen de nodige zorgen te krijgen binnen de gebruikelijke netwerken. Voor het eerst wordt, bijna langs de neus weg, een meldpunt vernoemd om problemen rond bevoorrading van persoonlijke beschermingsmiddelen en medische apparatuur te signaleren.
Op 13 maart werd de eerste COVID-19 patiënt binnen AZ Groeninge gehospitaliseerd, een week later bedroeg het aantal reeds 22. Een gestage opmars van het aantal opgenomen COVID-19 patiënten werd gezien, tot een maximum van 106 patiënten dat bereikt werd op 6 april. Vanaf die datum werd een trage gestage daling van het aantal opgenomen patiënten vastgesteld. Op 15 maart werd een eerste Sciensano procedure voor het beheer van overlijden van een patiënt met COVID-19 gepubliceerd. Slechts enkele dagen later volgde het eerste overlijden van een COVID-19 patiënt in het ziekenhuis en zou deze richtlijn in praktijk omgezet moeten worden door onze mortuariummedewerkers. Het virus zou ook de normale gebruiken bij menswaardig sterven en afscheid nemen van een dierbare overledene sterk beïnvloeden.
Op 18 maart 2020 ging de “lockdown” light in België van start met een majeur impact op de normale ziekenhuiswerking. De komende 2 maanden kende het bestaande interne noodplan voor epidemische instroom van besmettelijke patiënten een nooit geziene praktijktoets. Met input van heel wat disciplines werd een maximale opvangcapaciteit gecreëerd van 52 IZ bedden en 180 niet-IZ bedden (6 cohortafdelingen van 30 bedden, waarbij een reserve-afdeling die nooit in gebruik hoefde genomen te worden).
Het opstellen van een nieuwe isolatierichtlijn bij vermoeden/bevestigd COVID-19 incl. het correct gebruik van persoonlijke beschermingsmiddelen (PBM) was de eerste focus van het team ziekenhuishygiëne. Mediabeelden van zorgverstrekkers in volledige Ebolabeschermkledij en onzinnige desinfectie-maatregelen zoals fogging van straten, roltrappen en publieke plaatsen waren weinig behulpzaam. Een proportioneel en evidence based beleid werd toegepast rekening houdend met inzichten omtrent de besmettingsroutes van Sars-CoV-2, het basisreproductiecijfer (R0) en de ziektespecifieke mortaliteit. De FOD Sciensano richtlijnen en richtlijnen van resp. WHO, ECDC en CDC werden hierbij maximaal gevolgd 2-8. Om druppel-contact overdracht te stoppen wordt in deze richtlijnen het gebruik van handschoenen, schort, beschermbril en “minimaal” chirurgische maskers vernoemd 9-13. FFP2/FFP3 maskers zijn enkel geïndiceerd bij aërosolgenerende procedures (AGP). Deze formulering zorgde er wel voor dat de meeste ziekenhuizen “als goede werkgever” voor een maximale bescherming opteerden nl. standaard FFP2 masker en een FFP3 masker bij AGP waardoor bijkomende marktschaarste werd gecreëerd. Zo werden deze maskers niet steeds wereldwijd beschikbaar bij strikte indicatie, een ethisch dilemma. Ook de definitie van AGP bleek levende materie waarbij niet alle officiële richtlijnen (WHO, OHSA, CDC, ECDC, Sciensano) volledig met elkaar overeenstemden en onvolledigheden aan het licht kwamen. Sinds 22 april definieert Sciensano AGP als volgt: endotracheale intubatie, extubatie, handmatige beademing voorafgaand aan intubatie (diepe sedatie steeds risico op handmatige beademing), cardiopulmonaire reanimatie, niet-invasieve beademing (incl. CPAP, optiflow, high flow zuurstof > 12 l), tracheostomie & handelingen aan tracheostoma, bronchoscopie, open aspiratie, toediening van medicatie door verneveling, omdraaien van geventileerde patiënten in buikligging, loskoppelen patiënt van ventilator, sommige tandheelkundige procedures (o.a. high-speed drilling). Met inbreng van de medische staf werd deze lijst nog uitgebreid met endoscopische procedures gastro-enterologie, NKO en transoesofagale echografie. Ofschoon Sciensano de afname van een nasopharyngeaal staal niet ziet als een AGP, spreken andere bronnen dit tegen 14. In elk geval blijft er tot op vandaag onduidelijkheid omtrent welke AGP in het kader van COVID-19 (of andere respiratoire virussen) een risico vormen voor zorgverstrekkers ook al omdat er bitter weinig onderzoek en evidentie bestaat 15.
Specifieke isolatiekaarten, instructiefiches en instructiefilmpjes m.b.t. gebruik van PBM werden in sneltempo opgemaakt. Diverse versies volgden elkaar op i.f.v. beschikbaar beschermingsmateriaal. Coverals werden bewust niet gebruikt tenzij bij AGP op IZ of OK. Sinds Ebolavirusepidemies weten we dat vnl. het verwijderen van beschermkledij een risicovol gebeuren is. Een juiste werkvolgorde met de nodige handontsmettingen is essentieel. Ervaring leert dat het correct uitdoen van een coveral niet eenvoudig is, daarom werd zeker niet standaard voor deze beschermkledij gekozen 16.
Evenmin werd geopteerd voor het dragen van een dubbel paar handschoenen en ontsmetten van het binnenste paar handschoenen met een alcoholische handrub 17 tijdens wisselen van het buitenste paar handschoenen.
De keuze voor gebruik van een face shield i.p.v. klassieke spatbril bleek de juiste keuze. Face shields zorgen niet alleen voor een grotere gelaatsbescherming, maken het onmogelijk om het gelaat aan te raken en bieden duidelijk meer draagcomfort 18.

Het inrichten van exclusieve COVID-19 afdelingen zorgde ervoor dat er een nieuw en tot dan toe ongebruikt “cohortverpleging”-model ontstond m.b.t. zonering en zone-specifieke werkafspraken rond doeltreffend gebruik van PBM.
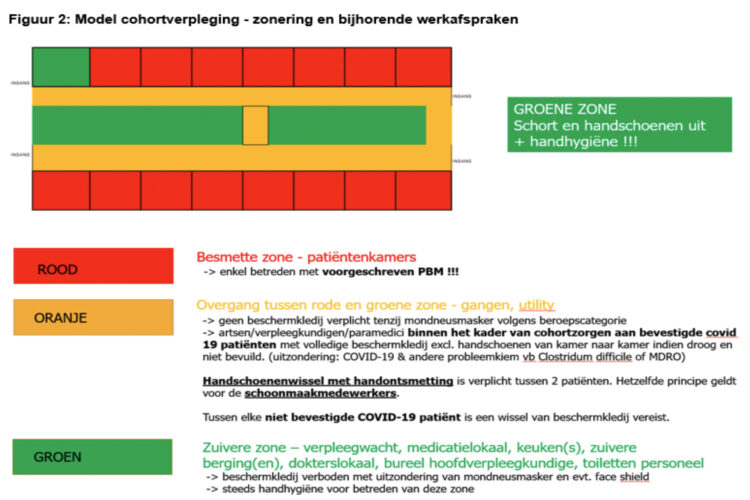
Het verzekeren van een rationeel maar veilig mondneusmaskerbeleid was op zich een helse klus. Het normaal correct gebruik van mondneusmaskers diende (omwille van de wereldwijde marktschaarste) aangepast te worden aan de door de FOD Risk Assessment Group opgelegde “uitzonderlijke” gebruiksinstructies (d.w.z. onder voorwaarden gebruik van eenzelfde mondneusmasker gedurende 8u). Om oneigenlijk gebruik te vermijden werd bijkomend een centraal beheer opgelegd. Angst bij medewerkers deed vragen rijzen naar mondneusmaskers die voor hun type blootstelling niet geïndiceerd zijn. Het dragen van een mondbedekking door gezonde mensen in een niet zorgsituatie vormde net als buiten het ziekenhuis, intern een discussiepunt waarbij in aanvang, de mening van WHO en virologen werd gevolgd. Op 19 maart werd echter binnen het ziekenhuis aanbevolen dat niet-zorgverstrekkers ook dagelijks een vers textielen mondneusmasker dragen. Begin april werd dit een verplichting. Later zouden virologen, binnen de federale exitstrategie, het dragen van een mondneusmasker wel een plaats geven, aanvullend op handhygiëne en het bewaken van social distancing, binnen de filosofie “Ik bescherm jou, jij beschermt mij”. Uiteindelijk werd vanaf 30 april ook elke gehospitaliseerde patiënt verplicht een mondneusmasker te dragen in bepaalde situaties 19-23 .
De in 2018 vernietigde strategische federale stock aan FFP2 maskers en het niet vervangen ervan werd door bevoegde minister sluw onder de mat geveegd. De eerste nieuwe bestellingen aan FFP2 maskers door de overheid geplaatst bleken een pijnlijke miskleun. De bestelde maskers kwamen niet aan of voldeden niet aan de gestelde kwaliteitsvereisten. Met vallen en opstaan zou hieraan verholpen worden in een typische Belgische politieke constructie met inbreng van een veelheid aan ministers en een opvallend gebrek aan coördinatie en transparante communicatie.Onderlinge coördinatie blijft nog steeds een knelpunt.
Chirurgische/medische proceduremaskers en FFP2/FFP3 maskers die niet voldoen aan de Europese normen kunnen uitzonderlijk en tijdelijk gebruikt worden mits transparantie over een geldende alternatieve norm en een bijhorend testrapport van een geaccrediteerd labo. In de praktijk bleken vele valse en irrelevante certificaten in omloop. Uiteindelijk zou enerzijds het FAGG, anderzijds de federale
overheidsdienst Economie, KMO, Middenstand en Energie de voorwaarden voor levering en vrijgave van respectievelijk chirurgische maskers en FFP2/FFP3 maskers vastleggen 24-26.
Enkel goedgekeurde FFP2/FFP3 maskers werden in AZ Groeninge aangewend. Grote hoeveelheden door overheden en andere instanties aangeleverde FFP2 maskers worden alsnog niet ingezet, achteraf bleken ze slechts goedgekeurd onder “tape nose procedure”. D.w.z. de filtercapaciteit is goed maar het masker sluit onvoldoende aan t.h.v. neusbrug en wangen. Om dit te verhelpen kan ofwel met voldoende brede medische tape de bovenkant van het masker afgekleefd worden ofwel gebruik gemaakt worden van een extra fixatiebeugel (Materialise Mask Fitter ®): een omslachtige gebeurtenis en weeral extra kostengenererend. AZ Groeninge ging niet over tot hersterilisatie van gebruikte FFP2/FFP3 maskers. Redenen hiervoor waren de diversiteit aan gebruikte FFP2 maskers en onvoldoende garanties dat een hersteriliseerd masker nog beschikt over zijn originele filtratie-efficiëntie.

De combinatie van vele telefonisch gestelde vragen rond het nog onbekend nieuwe coronavirus, het snel toenemend aantal COVID-19 patiënten in het ziekenhuis, de schaarste aan tal van beschermingsmiddelen en de zoektocht naar goede alternatieven vormden vanaf medio maart 2020 voor 3 hectische werkweken. Alternatieven voor de gebruikelijke handalcohol, FFP2 maskers, isolatiemaskers, oogbescherming, isolatiejassen, coveralls, oppervlaktedesinfectantia dienden te worden gezocht. Expertise rond kwaliteitsvereisten voor elk van deze producten zit bij het team ziekenhuishygiëne maar bleek onvoldoende aanwezig te zijn bij de aankoopdienst waardoor deze laatste noodgedwongen steeds adviesvragen stelde die niet snel genoeg konden beantwoord worden. Vaak bleken leveranciers onvolledig in het verstrekken van een productfiche met technische data, anderen bleken gewoon malafide. Uit dit alles werd pijnlijk duidelijk dat Europa in volle COVID-19 crisis geen Europa is (“eigen volk eerst”/EU lidstaat) maar ook dat Europa voor een aantal elementaire PBM volledig afhankelijk is van Azië. Gaandeweg werden creatieve oplossingen bedacht, lokaal aangemaakte ontsmettingsalcohol en handalcohol met grondstoffen aangereikt door likeurdistilleerderijen maar conform de WHO handrubformule 27, lokaal aangemaakte coverals en isolatie-jassen vervaardigd uit Flexothane ®, lokaal aangemaakte textielen mondneusmaskers. Een aantal commerciële en onbekende handalcoholen die tijdens de marktschaarste aangekocht werden zorgden voor meer huidproblemen waarvoor onze dienst dermatologie, samen met onze wondzorgverpleegkundige specialisten, een procedure huidzorg bij handhygiëne uitwerkten.

Terwijl het ziekenhuis een goed geoliede machine werd in de strijd tegen Sars-Cov-2 bleven woonzorgcentra te veel/te lang buiten het vizier. Pas eind maart 2020 begon de Vlaamse overheid te remediëren. Op diverse manieren heeft AZ Groeninge in de strijd tegen COVID-19 zijn maatschappelijke verantwoordelijkheid opgenomen en expertise/hulp aangeboden aan woonzorgcentra en instellingen voor personen met een beperking. Ondersteuning werd aangeboden aan 7 woonzorgcentra, hiervoor werden in totaal 32 verpleegkundigen ingezet.
Naast wijzigingen in de gevalsdefinitie voor COVID-19 zagen we ook de indicatielijst voor RT-PCR testing alsmaar uitbreiden, mede doordat de test niet langer uitsluitend een diagnostisch instrument maar ook een complementair risicobeheersingsinstrument werd. Dit zorgde voor een noodzakelijke uitbreiding van onze testcapaciteit zowel binnen als buiten het ziekenhuis met de nodige uitdagingen qua antwoordtijden. Op 1 mei werd een COVID-19 screeningsunit en mobiel swabteam operationeel. Aanvullend op de contacttracing opgezet door de overheid werd halfweg mei 2020 i.s.m. de arbeidsgeneeskundige dienst Liantis een track & trace proces opgezet voor positieve medewerkers. Het aantal positieve geteste ziekenhuiswerkers bleef tot heden erg beperkt.
Wat de evolutie van het aantal COVID-19 patiënten in de nabije toekomst ook zal zijn, er is een lange en intensieve weg afgelegd binnen AZ Groeninge om zowel qua infrastructuur als op vlak van personeel en algemene organisatie het hoofd te bieden aan het steeds evoluerend aantal patiënten. Opvallend was de grote teamgeest en goede interdepartementele samenwerking. Dit was een zekerheid in tijden van onzekerheid. Het SARS-CoV-2 heeft op heden zeker nog niet al zijn geheimen prijsgegeven.
Tijdens de COVID-19 pandemie werden door het team ziekenhuishgiëne alle stappen van de WHO multimodale strategie voor infectiepreventie gezet namelijk: build it (systeemverandering), teach it (training & educatie), check it (monitoring en feedback), tell it (reminders en communicatie), live it (cultuurverandering) 28. COVID-19 heeft ervoor gezorgd dat een aantal reeds lang bestaande en door het team ziekenhuishygiëne verkondigde horizontale infectiepreventiemaatregelen zeer expliciet in de kijker kwamen, zowel bij ziekenhuispersoneel als het brede publiek. Handhygiëne, hoesthygiëne, gelaat zo weinig mogelijk aanraken, frekwent reinigen/desinfecteren van materialen, toilet doorspoelen met gesloten deksel, social distancing (1,5m regel) & het juiste mondneusmasker dragen tijdens het respiratoir virusseizoen, niet naar school of naar het werk en evenmin op ziekenbezoek of bezoek in het WZC als men zelf ziek is… Nu nog hopen dat deze mantra van goede hygiëneregels geen vergeten erfgoed wordt in een post-COVID-19 tijdperk.
Bibliografie
1. WHO, Pneumonia of unknown cause – China, Disease outbreak news, https://www.who.int/csr/don/05-january-2020-pneumonia-of-unkown-cause-china/en/
2. Sciensano, Procedure voor ziekenhuizen voor aanpak van een patiënt met mogelijke of bevestigde COVID-19, https://COVID-19.sciensano.be/sites/default/files/COVID19/COVID-19_procedure_hospitals_NL.pdf
3. ECDC, Infection prevention and control for the care of patients with 2019-nCoV in healthcare settings, ECDC technical report, february 2020, 4pp.
4. ECDC, Guidance for wearing and removing personal protective equipment in healthcare settings for the care of patiënts with suspected or confirmed COVID-19, ECDC technical report, February 2020, 13 pp.
5. ECDC, Infection prevention and control for COVID-19 in healthcare settings, ECDC technical report, march 2020, 10 pp.
6. WHO, Infection prevention and control during healthcare when novel coronavirus (nCoV) infection is suspected, interim guidance, january 2020, 3 pp.
7. WHO, Infection prevention and control during health care when novel coronavirus (nCoV) infection is suspected, interim guidance, march 2020, 5 pp.
8. CDC, Interim guidance for Healthcare facilities: preparing for community transmission of COVID-19 in the United States, 11 march 2020
9. Offeddu (V.) et al., Effectiveness of masks and respirators against infections in healthcare workers: a sytematic review and meta-analysis, Clin Infect Dis 2017 Nov 13;65(11):1934-1942. doi: 10.1093/cid/cix681.
10. Radonovich (L.) et al., Effectiveness of N95 respirators versus surgical masks against influenza: a systematic review and meta-analysis, JAMA, 2019 Sep 3;322(9):824-833. doi: 10.1001/jama.2019.11645.
11. Long (Y.) et al, N95 respirators versus medical masks for preventing influenza among healthcare personal: a randomized clinical trial, Journal of Evidence based medicine, 2020, 13(2):93-105.
12. Seto (W.H.) et al., Effectiveness of precautions against droplets and contact in prevention of nosocomial transmission of servere acute respiratory syndrome (SARS), Lancet, 2003, 361: 1519-1520.
13. Leung (N.H.) et al., Respiratory virus shedding in exhaled breath and efficacy of face maks, Nature Medicine, 2020, May;26(5):676-680. doi: 10.1038/s41591-020-0843-2. Epub 2020 Apr 3. Procédure interdisciplinaire prévention et contrôle de l’infection Prise en charge du patient suspect / atteint de la maladie COVID-19 (SARS-Cov-2) dans le contexte épidémique, HUG, 14 april 2020, https://vigigerme.hug-ge.ch/sites/vigigerme/files/documents/procedures/procedure_sarscov_deux.pdf
14. Harding (H.), Broom A., Broom (J.), Aerosol generating procedurs and infective risk to healthcare workers: SARS-CoV2 – the limits of the evidence, J Hosp Infect, 2020, Jun 1;S0195-6701(20)30277-2. doi: 10.1016/j.jhin.2020.05.037
15. Aanbevelingen inzake handhygiëne tijdens de zorgverlening, HGR aanbeveling 9344, april 2018.
16. DuPontEurope, Donning and doffing Tyvek ® classic Xpert, https://www.youtube.com/watch?v=zLbvQcpfZyQ
17. Roberge (R.J.), Face shields for infection control: a review, Journal of Occupational and Environmental Hygiene, 216, vol.13, nr.4, p.23-242.
18. WHO, Advice on the use of masks in the community, during home care and in healthcare settings in the context of the novel coronavirus (2019-nCoV) outbreak, interim guidance 29 january 2020, 2pp
19. MacIntyre (C.M.) et al., A cluster randomised trial of cloth masks compared with medical masks in healthcare workers, BMJ Open. 2015 Apr 22;5(4):e006577. doi: 10.1136/bmjopen-2014-006577.
20. WHO, Advice on the use of masks in the context of COVID-19, interim guidance, 5 june 2020, 19pp.
21. Greenhalgh (T.) et al., Face masks for the public during the COVID-19 crisis, BMJ, 2020 Apr 9;369:m1435. doi: 10.1136/bmj.m1435.
22. Klompas (M.- et al., Universal masking in hospitals in the COVID 19 era, N Engl J Med. 2020 May 21;382(21):e63. doi: 10.1056/NEJMp2006372. Epub 2020 Apr 1.
23. Voorwaarden waaraan de levering van mondneusmaskers FFP2 en FFP3 moeten voldoen om te kunnen worden vrijgegeven, Federale overheidsdiesnt Economie, KMO, Middenstand en Energie, 26 maart 2020.
24. Voorwaarden voor de levering en vrijgave van chirurgische maskers, Federaal Agentschap voor Geneesmiddelen en Gezondheidsproducten, 28 maart 2020 (update 30 maart 2020)
25. Coronavirus: mondmaskers zonder CE-markering – Alternative Test Prococol, https://economie.fgov.be/nl/themas/ondernemingen/coronavirus/informatie-voor-ondernemingen/conformiteit-voor-mondmaskers/coronavirus-mondmaskers-zonder
26. WHO, Guide to local production: WHO recommended handrub formulations, april 2010, 9pp, https://www.who.int/gpsc/5may/Guide_to_Local_Production.pdf?ua=1
27. WHO, WHO multimodal improvement strategy (MMIS), https://www.who.int/infection-prevention/publications/ipc-cc-mis.pdf?ua=1
Nieuwigheden
Wetenschappelijke agenda
- maart 2024
-
28/03
BICS Symposium
- april 2024
-
van 8/04 tot 11/04 || in Edinburgh
The Microbiology Society Annual Conference
-
van 23/04 tot 24/04 || in Birmingham
Infection and Prevention Control (IPC)
-
van 27/04 tot 30/04 || in Barcelona
34th European Congress of Clinical Microbiology and infectious diseases
- mei 2024
-
van 16/05 tot 17/05 || in Louvain-La-Neuve
18ème Rencontre Internationale Francophone des Infirmiers et Infirmières (RIF)



