Belangrijkste bevindingen uit het EARS-Net rapport 2017

Het Europees Antimicrobiële Resistentie Surveillance Netwerk (EARS-Net) is een surveillance programma dat gegevens verzamelt m.b.t. verworven antimicrobiële resistentie op Europees niveau. Het doet daarvoor beroep op de surveillancenetwerken van de EU lidstaten. Het Wetenschappelijk Instituut voor Volksgezondheid (WIV-ISP) organiseert deze surveillance voor België (EARS-Net BE) en vraagt hiervoor jaarlijks gegevens op van de klinische laboratoria. EARS-Net BE verzamelt, standardiseert, valideert en rapporteert de Belgische gegevens en communiceert ze naar Europa volgens het ECDC-protocol1,2. Dit artikel geeft een overzicht van de belangrijkste bevindingen van de EARS-Net BE surveillance voor het jaar 2016. Meer details en een uitgebreide discussie van de methoden en resultaten kan men nalezen in het EARS-Net BE jaarrapport 20173.
In 2016 meldden 31 van 102 Belgische ziekenhuislaboratoria gegevens over antimicrobiële resistentie van 8 pathogenen aan EARS-Net BE op vrijwillige basis3. Voor Streptococcus pneumoniae isolaten werden deze gegevens bekomen vanuit de surveillance van de pneumokokkeninfecties in België van het Nationaal Referentie Centrum UZ Leuven (NRC, KUL), waaraan 97 van de 139 klinische laboratoria (70%) deelnamen4. De EARS-NET surveillance is gebaseerd op invasieve isolaten, d.w.z. geïsoleerd uit het bloed of cerebrospinaal vocht van de patiënt. De betrokken pathogenen zijn: Staphylococcus aureus, Streptococcus pneumoniae, Escherichia coli, Klebsiella pneumoniae, Enterococcus faecalis, Enterococcus faecium, Pseudomonas aeruginosa and Acinetobacter species. De Punt-Prevalentie Studie (PPS) van zorginfecties en antibioticumgebruik in acute ziekenhuizen, georganiseerd door ECDC en uitgevoerd door WIV-ISP in 2011, bevestigde dat deze pathogenen inderdaad de meest voorkomende bacteriën zijn in ziekenhuisverworven infecties in België5. De ECDC-resultaten wijzen op het belang van dezelfde pathogenen op Europees niveau6.
In 2016 observeerden we een toename van de antimicrobiële resistentie voor Escherichia coli sinds 2012 ten opzichte van 3de generatie cefalosporinen (+3.6%) en fluorochinolonen (5.1%), met gemiddelde resistentiepercentages van respectievelijk 10,5% (392/3737) en 24,5% (946/3854) tot gevolg. Een stijgende trend sinds 2012 werd ook waargenomen voor antimicrobiële resistentie van Klebsiella pneumoniae tegen 3e generatie cephalosporinen (+6.4%) en carbapenems (+1.7%), wat resulteerde in gemiddelde resistentiepercentages in 2016 van respectievelijk 22,9% (153/669) en 2,4% (16/669) (figuur 1). Bijna 91% (10/11) van de carbapenem resistente K. pneumoniae isolaten produceerde carbapenemase. Extended spectrum beta-lactamase (ESBL) werd gedetecteerd bij 83.5% (96/115) van de geteste stalen die resistent waren voor 3e generatie cephalosporines.
Bij Pseudomonas aeruginosa werd resistentie waargenomen tegenover bijna alle antimicrobiële groepen. De meest voorkomende was die tegen fluorochinolonen (14,5%(53/366)), gevolgd door resistentie tegen aminoglycosiden (11,0%(36/327)), piperacillin-tazobactam (9,8%(31/318)) en carbapenem (9,6%(35/365)). De hoogste resistentieniveaus in Acinetobacter-soorten werden waargenomen tegen fluorochinolonen (7,7%(6/78)), gevolgd door de aminoglycoside amikacine (4,1%(3/73)) en carbapenems (2,6%(2/78)). Resistentietrends zijn moeilijk te detecteren voor deze pathogenen, gezien de lage steekproefgrootte.
Bij Streptococcus pneumoniae was naast macroliden (% intermediaire resistente + resistente stammen = 15,9% (211/1327)) niet-gevoeligheid zeldzaam: 0,4% (5/1327) van de stalen waren niet gevoelig voor penicillines of 3de generatie cefalosporinen, en 0,2% (2/1327) was niet gevoelig voor fluoroquinolonen. In de periode 2012-2016 werd een sterk dalende trend voor niet-gevoeligheid tegen macroliden waargenomen (-9.2%).
In 2016 waren 12,2% (166/1364) van geteste Staphylococcus aureus isolaten niet gevoelig voor meticilline (MRSA) en 12,7% (167/1319) was resistent tegen fluoroquinolonen. Voor beide antimicrobiële groepen konden we tussen 2012 en 2016 een dalende trend waarnemen (resp. -4.3% en -9.0%, figuur 2). Voor MRSA werd de afname tot 2015 niet verdergezet in 2016.
Gentamicine-resistentie kwam vaak voor bij zowel
Enterococcus faecalis (19,8%(65/328)) en Enterococcus faecium (19,7%(42/213)). We hebben een dalende trend voor beide pathogenen waargenomen voor high-level gentamicine resistentie tussen 2012 en 2016 (resp. -4.9% en -9.1%). E. faecalis was resistent tegen aminopenicillines in 0,4% (2/461) van de stalen, terwijl de resistentie van E. faecium tegen die groep antimicrobiële stoffen 85,7% (246/287) bedroeg.
Als voornaamste bevinding willen we de carbapenemase productie van Enterobacteriaceae (CPE) benadrukken, vooral wat betreft K. pneumoniae. Het enzym carbapenemase kan de meeste bèta-lactams hydroliseren, wat betekent dat de behandelingsopties beperkt zijn tot enkele alternatieve (vaak toxische) antibiotica die hun activiteit behouden, zoals colistine, tigecycline, fosfomycine en gentamicine7,8. Carbapenems worden in vele landen meer en meer gebruikt als gevolg van de toename van ESBL-producerende Enterobacteriaceae, wat uiteindelijk resulteert in een toename van resistentie. Informatie over CPE in de EU blijft beperkt, maar cijfers tonen aan dat CPE zich verder verspreidt over de Europese lidstaten, waardoor een problematische situatie met betrekking tot
K. pneumoniae ontstaat9. We moedigen daarom de melding van carbapenemresistentie en carbapenemase activiteit in K. pneumoniae, maar ook in E. Coli, P. aeruginosa en Acinetobacter spp. aan. Een verhoogde deelname aan EARS-Net in het algemeen is ook aangewezen om grotere steekproefgroottes te verkrijgen, vooral wat betreft de opvolging van resistentie in P. aeruginosa en Acinetobacter soorten. Daarmee verhoogt de precisie van onze schattingen en nemen de mogelijkheden toe om resistentietrends beter te detecteren.
In 2016 gebruikte 65% van de rapporterende laboratoria EUCAST richtlijnen10. Het gebruik van verschillende richtlijnen leidt tot variabiliteit in de resultaten. Voor aanstaande EARS-Net BE dataverzamelingen willen we daarom de laboratoria oproepen om ook de kwantitatieve resultaten van de gevoeligheidstesten in te dienen (naast de interpretaties van de gevoeligheid), met als doel de standaardisering van de nationale resultaten van AMR te verbeteren. Vanaf 2017 worden ook isolaten uit urinestalen toegevoegd aan de Belgische surveillance. Wij moedigen ook de harmonisatie van case- en data-definities die worden gebruikt voor nationaal AMR-toezicht in België aan, om de werklast te verminderen en de interne validatie te verhogen.
Referenties
1. European Centre for Disease Prevention and Control. TESSy – The European Surveillance System. EARS-Net reporting protocol 2017. ECDC (2017). Available at: https://ecdc.europa.eu/sites/portal/files/documents/EARS-Net-reporting-protocol-2017.pdf. (Accessed: 28th November 2017)
2. Mertens, K. EARS-Net Belgium 2016 protocol: Including data call, instructions for participating laboratories, data definition, reporting procedure. (Version 7, 6/7/2017). WIV-ISP (2017). Available at: http://www.nsih.be/download/EARSNet_BE_2016_v7.pdf. (Accessed: 29th November 2017)
3. Struyf, T. & Mertens, K. European Antimicrobial Resistance Surveillance Network (EARS-Net) Belgium. Annual report 2017 (data referring to 2016). WIV-ISP (2017). Available at: http://www.nsih.be/download/2017_EARS_NationalReport_Belgium.pdf. (Accessed: 29th November 2017)
4. VERHAEGEN, J. Surveillance van de pneumokokkeninfecties in België . Verslag voor 2016 . 1565, (2017).
5. ECDC. Point Prevalence Study of healthcare associated infections and antimicrobial use in acute care hospitals, Belgium. ECDC (2011). Available at: http://www.nsih.be/download/ECDC PPS/PPS2011ECDCBelgium.pdf. (Accessed: 29th November 2017)
6. ECDC. Point Prevalence Study (ECDC PPS) of healthcare associated infections and antimicrobial use in European acute care hospitals 2011-2012. ECDC (2012). Available at: https://ecdc.europa.eu/sites/portal/files/media/en/publications/Publications/healthcare-associated-infections-antimicrobial-use-PPS.pdf. (Accessed: 29th November 2017)
7. ECDC. The bacterial challenge : time to react. Reproduction 6 July 201, (2009).
8. European Centre for Disease Prevention and Control. Antimicrobial resistance surveillance in Europe 2015. Annual Report of the European Antimicrobial Resistance Surveillance Network (EARS-Net). ECDC (2016). doi:10.2900/39777
9. Albiger, B., Glasner, C., Struelens, M. J., Grundmann, H. & Monnet, D. L. Carbapenemase-producing Enterobacteriaceae in Europe: assessment by national experts from 38 countries, May 2015. Eurosurveillance 20, 30062 (2015).
10. European Centre for Disease Prevention and Control. Antimicrobial resistance surveillance in Europe 2016. Annual Report of the European Antimicrobial Resistance Surveillance Network (EARS-Net). ECDC 1–88 (2017). Available at: https://ecdc.europa.eu/sites/portal/files/documents/AMR 2016_Final-with-cover-for-web-2017.pdf. (Accessed: 28th November 2017)
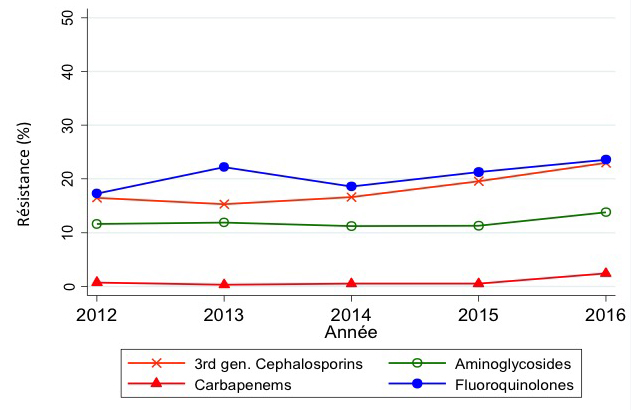
Figuur 1: Klebsiella pneumoniae: Trends in resistentie tegen carbapenems, fluoroquinolones, derde generatie cephalosporines en aminoglycosiden, EARS-Net BE 2012-2016EARS-Net BE 2012-2016
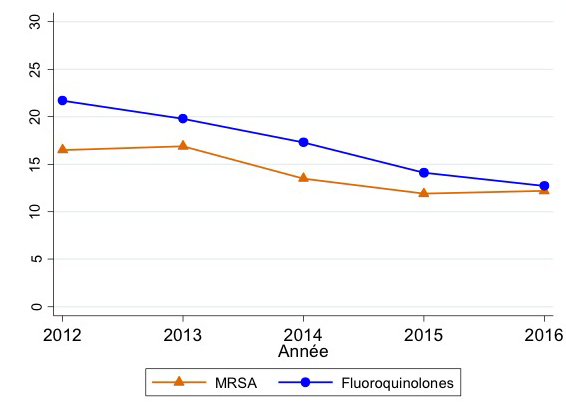
Figuur 2: Staphylococcus aureus: trend in niet-gevoeligheid voor meticilline (MRSA) en trend in resistentie tegen fluoroquinolones, EARS-Net BE 2012-2016
Nieuwigheden
Wetenschappelijke agenda
- oktober 2024
-
van 16/10 tot 20/10 || in Los Angeles
SHEA ID week. A joint meeting of IDSA, SHEA, HIVMA, PIDS and SIDP
- november 2024
-
van 20/11 tot 22/11 || in Liverpool
Healthcare infection society
- april 2025
-
van 11/04 tot 15/04 || in Wenen
Congrès de l’ European Society of Clinical Microbiology and Infectious Diseases (ESCMID)
- juni 2025
-
van 4/06 tot 6/06 || in Marseille
35ème Congrès National de la Société Française d’Hygiène Hospitalière (SF2H)
-
van 17/06 tot 18/06 || in Londen
HIS congres (Healthcare Infection Society)



