Beheersing van een uitbraak van vancomycine resistente enterokokken op een hematologische afdeling in het UZA

Inleiding
In afwachting van de publicatie van “nationale aanbevelingen voor een globale aanpak van meervoudige drugresistente organismen (MDRO)” door de Hoge Gezondheidsraad (HGR), werd in oktober 2015 via een “VRE alert” door het Wetenschappelijk Instituut Volksgezondheid (WIV) en het Agentschap Zorg en Gezondheid aandacht gevraagd voor de verhoogde problematiek van vancomycine resistente enterokokken (VRE) in de Belgische ziekenhuizen. Tijdens de drie eerste maanden van 2015 ontving het Nationaal Referentiecentrum (NRC) een toenemend aantal isolaten afkomstig van meerdere ziekenhuizen waaronder enkele in epidemische situatie (1). In dit artikel wordt een VRE-uitbraak op een hematologische verpleegafdeling in het UZA beschreven en de maatregelen die er werden genomen om deze uitbraak onder controle te krijgen (2).
Beschrijving van de uitbraak
De surveillance door het team ziekenhuishygiëne van multiresistente micro-organismen (MRMO), waaronder VRE, gebeurt op continue basis. Elk positief staal met een MRMO wordt onmiddellijk via email door het laboratorium microbiologie aan de dienst ziekenhuishygiëne gemeld.
In oktober 2014 werd VRE geïsoleerd uit klinische stalen afkomstig van drie verschillende patiënten op een hematologische afdeling. Naar aanleiding hiervan werd overgegaan tot VRE-screening via een rectale veger of stoelgang van alle opgenomen patiënten op deze afdeling. Daarnaast werden ook alle nieuw opgenomen patiënten gescreend. Deze screening werd wekelijks bij alle patiënten op de afdeling herhaald zolang deze negatief bleven.
In totaal werden in de periode oktober 2014 t/m maart 2015, 16 VRE-positieve patiënten geïdentificeerd (grafiek 1). Zes patiënten hadden VRE in een klinisch staal (waaronder 4 bloedstalen) en 10 patiënten waren positief in een screeningstaal.
Na de identificatie van drie indexpatiënten werden in de volgende twee weken 9 patiënten geïdentificeerd met VRE (1 klinisch staal en 8 screenings).
Twee bijkomende VRE-patiënten werden geïdentificeerd op de intensieve zorgen afdeling (IZ): 1 VRE-patiënt was getransfereerd van de hematologische afdeling naar IZ, waar zich één bijkomende transmissie van VRE voordeed.
Eén en twee maanden na de uitbraak screenden twee bijkomende patiënten op de hematologische afdeling positief voor VRE naar aanleiding van de wekelijkse screenings.
De VRE-isolaten werden geïdentificeerd als Enterococcus faecium vanA. Moleculaire analyse toonde aan dat alle isolaten het hetzelfde pulsed-field gel electrophoresis (PFGE)-patroon hadden.
Grafiek 1: incidentie van VRE in het UZA in de periode 2014-2015.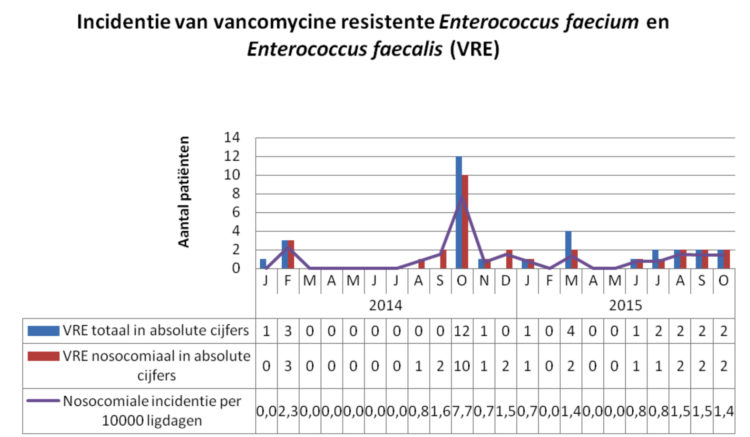
Hygiënische maatregelen
Tegelijk met het screenen van patiënten op de hematologische afdeling werd overgegaan tot het implementeren van een aantal hygiënische maatregelen om de uitbraak onder controle te krijgen.
a) Isolatiebeleid
Alle VRE-positieve patiënten werden geïsoleerd in een éénpersoonskamer met toepassing van contactvoorzorgsmaatregelen (zoals het dragen van een beschermschort). Enkel VRE vanA of VRE vanB waren een indicatie voor isolatie. Patiënten met bijvoorbeeld een vancomycine-resistente Enterococcus gallinarum vanC werden bijgevolg niet geïsoleerd. Omwille van organisatorische redenen kon cohorteren van patiënten en/of personeel in twee zones op de hematologische afdeling niet worden toegepast. Wel werden tweepersoonskamers zo nodig gebruikt als isolatiekamer.
VRE-positieve patiënten bleven geïsoleerd gedurende de volledige hospitalisatieduur. Het isolatiebeleid vermeldt wel dat de isolatie van de patiënt mag opgeheven worden als er geen antibiotica meer worden toegediend en de patiënt drie opeenvolgende negatieve screenings heeft (uitgevoerd met telkens een week tussen elke screening). In de praktijk kregen de hematologische patiënten langdurig antibioticatherapie of medische profylaxis zodat het stopzetten van een isolatie niet aan de orde was. Wekelijkse screening van deze patiënten was bijgevolg niet zinvol omdat het resultaat van de VRE-screening het isolatiebeleid niet beïnvloedde. Gekende VRE-positieve patiënten werden bij heropname onmiddellijk geïsoleerd. Ook wanneer patiënten bij ontslag drie negatieve screenings zouden hebben is de afspraak om bij heropname opnieuw te isoleren; bij deze patiënten mag de isolatie opgeheven worden indien een controlescreening VRE-negatief is én de patiënt tegelijkertijd geen antibiotica krijgt toegediend.
De isolatiekamers werden door de schoonmaakdienst dagelijks gereinigd en ontsmet met een perazijnzuuroplossing 0,5%. Na ontslag van de patiënt werden de gordijnen verwijderd en intern gewassen op 80°C. Resterend toiletpapier en WC-borstel werden als afval uit de kamer verwijderd.
De schoonmaak werd geëvalueerd door risicopunten (zoals het oproepsysteem, optrekbeugel van het bed, handsteun zetel…) door middel van ATP-swabs (adenosinetrifosfaat) te controleren (CleanTrace®).
b) Bijkomende maatregelen
Om transmissie van VRE via bedpannen te vermijden werd in combinatie met de bedpan gebruik gemaakt van een plastic opvangzak (CareBag®) met absorberende pad die over de bedpan werd gespannen zodat stoelgang als afval kon worden verwijderd. Het gebruik van een bedpanspoeler en transport van bevuilde bedpannen via de gang van de afdeling werd op die manier vermeden.
VRE-positieve patiënten werden dagelijks gewassen met éénmalig te gebruiken antimicrobiële washandjes.
Verder werd door de ziekenhuishygiënisten aan het personeel van de afdeling extra aandacht gevraagd voor een correcte handhygiëne en ontsmetting van materiaal; ook personeel van andere medische disciplines die bij de hematologische patiënten op consult kwamen werden hierop aangesproken.
Wanneer een VRE-positieve patiënt een medisch-technisch onderzoek (bv. radiologische onderzoek) of behandeling (bv. kinesitherapie) moest ondergaan, werden deze als laatste in de afsprakenagenda gepland.
Bespreking
Er blijkt geen eenduidigheid te zijn betreffende de meest efficiënte maatregelen om VRE-uitbraken onder controle te krijgen. In een overzichtstudie van de CDC (Centers for Disease Control and Prevention) worden de maatregelen beschreven vermeld in 39 studies (periode 1982-2005). Hieruit blijkt dat bijvoorbeeld extra reiniging en desinfectie en het gebruik van eenpersoonskamers slechts in respectievelijk 51% en 27% van de studies wordt aangehaald (3).
Maatregelen om de microbiële load van de omgeving en de patiënt te verminderen bleken in ieder geval efficiënt om de uitbraak op de hematologische afdeling in het UZA onder controle te krijgen. Dezelfde maatregelen worden bovendien ook toegepast wanneer VRE-positieve patiënten op andere afdelingen, zoals IZ, worden geïdentificeerd.
Conclusie
De combinatie van de beschreven maatregelen op de hematologische afdeling bleek efficiënt om de VRE-uitbraak onder controle te krijgen. Wel blijft waakzaamheid geboden. Er zijn immers nog steeds VRE-positieve patiënten opgenomen op de hematologische afdeling aangezien het enerzijds onmogelijk is om deze patiënten te dekoloniseren en anderzijds omdat ze frequent worden heropgenomen omwille van hun langdurige therapie. In september 2015 werden bovendien opnieuw twee patiënten op de hematologische afdeling positief gescreend voor VRE; deze patiënten hadden wel een verschillend PFGE-patroon. Ook het beleid om patiënten met vancomycine resistente E. gallinarum niet te isoleren kan mogelijks op termijn ter discussie gesteld worden; zo werd in oktober 2015 een E. gallinarum geïdentificeerd met zowel vanC- als VanB-resistentie.
Referenties
1. Agentschap Zorg en Gezondheid, Wetenschappelijk Instituut Volksgezondheid. Toename van het aantal uitbraken met vancomycine resistente enterokokken (VRE) in ziekenhuizen in België. VRE alert oktober 2015/ 21.10.2015.
2. Jansens H, Van Laer F, Goovaerts E, Loens K. Successful control of vancomycine-resistant enterococci outbreak in a hematology unit. Antimicrobial Resistance and Infection Control, 2015, 4(Suppl 1). P199.
3. Siegel JD, Rhinehart E, Jackson M, Chiarello L, the Healthcare Infection Control Practices Advisory Committee. Management of Multidrug-Resistant Organisms In Healthcare Settings, CDC,2006. http://www.cdc.gov/hicpac/mdro/mdro_0.html
Nieuwigheden
Wetenschappelijke agenda
- oktober 2024
-
van 16/10 tot 20/10 || in Los Angeles
SHEA ID week. A joint meeting of IDSA, SHEA, HIVMA, PIDS and SIDP
- november 2024
-
van 20/11 tot 22/11 || in Liverpool
Healthcare infection society
- april 2025
-
van 11/04 tot 15/04 || in Wenen
Congrès de l’ European Society of Clinical Microbiology and Infectious Diseases (ESCMID)
- juni 2025
-
van 4/06 tot 6/06 || in Marseille
35ème Congrès National de la Société Française d’Hygiène Hospitalière (SF2H)
-
van 17/06 tot 18/06 || in Londen
HIS congres (Healthcare Infection Society)



