Réflexion critique sur l’ensemble des indicateurs fédéraux de qualité en matière d’hygiène hospitalière§
§ Cet article est un résumé de l’allocution du même nom tenue le 19 mars 2018 à Ostende lors de la journée d’étude sur le contrôle des infections en services infirmiers (44e semaine des infirmiers.ères et sages-femmes).
Introduction
Le projet « Indicateurs de qualité pour l’hygiène hospitalière dans les hôpitaux de soins aigus » a pris forme en Belgique fin 2011 (1). Respectivement pour les années 2013, 2015 et 2016, les données ont été fournies par les hôpitaux dans le cadre de l’ensemble « historique » d’indicateurs (2,3). Cet ensemble couvrait 3 domaines avec, pour chacun, une attribution de points : organisation (max. 6 points) ; ressources (max. 7 points), actions (max. 21 points). Un cahier des charges doit permettre d’uniformiser l’interprétation et la fourniture des données. L’ensemble d’indicateurs a été adapté et élargi en 2017 par la plate-forme fédérale pour l’hygiène hospitalière, la BAPCOC et l’ISP (4). Cependant, il n’y a pas eu beaucoup de communication avec les hôpitaux au sujet de la fourniture des données selon l’ensemble « renouvelé » d’indicateurs. Le nouvel ensemble couvre toujours les 3 domaines, mais avec une affectation de points modifiée et variable dans le temps. Max 100 points peuvent être obtenus : organisation (10 points) ; ressources (9 points), actions (79 points) + utilisation de solution alcoolisée (pour les mains) (2 points). Toute une série d’audits de processus sont spécifiquement mentionnés sous la rubrique « actions » et, sur les trois années en cours, une pondération de plus en plus importante est accordée en termes de points accordés. En revanche, l’attribution de points pour les procédures/politiques deviendra moins importante au cours de ces 3 mêmes années.
L’affirmation selon laquelle le nouvel ensemble d’indicateurs fédéraux de la qualité a été introduit à la demande du milieu professionnel est inexacte. En Flandre, l’auteur n’a pas rencontré d’équipes d’hygiène hospitalière demanderesses. L’ensemble du projet est le produit d’un certain nombre de personnes au sein de la plate-forme fédérale d’hygiène hospitalière qui estiment qu’il s’agit d’un outil approprié pour orienter la politique de prévention des infections dans les hôpitaux belges. Très vite, la soi-disant demande du secteur s’est également traduite en « obligation payante »(5). Dans ce qui suit, un certain nombre d’objections critiques sont formulées à l’égard de l’ensemble du projet.
Des objectifs plus clairs ?
L’ensemble historique (en vigueur de 2013 à 2016) reprenait 3 objectifs (2):
– évaluation de l’impact global de la politique d’hygiène hospitalière au niveau national afin de donner aux décideurs politiques une image globale de l’hygiène hospitalière et des tendances dans le temps ;
– appréciation de la qualité de l’hygiène hospitalière dans chaque hôpital (accountability), ce qui signifie que les indicateurs de chaque hôpital sont rendus publics, à l’exception des indicateurs de résultats ;
– contribuer à améliorer la qualité au niveau local en encourageant les hôpitaux à mesurer et à améliorer leurs actions et leurs résultats.
L’ensemble renouvelé (en vigueur depuis 2017) reprend 4 objectifs (4):
– améliorer la qualité des programmes de prévention des infections associées aux soins de santé dans les établissements de soins aigus, et ce, en contribuant à l’établissement de priorités ;
– identifier les points d’amélioration méthodologiques et les partager avec les partenaires (lire la plate-forme fédérale pour l’hygiène hospitalière) ;
– améliorer les outils de prévention/surveillance ;
– fournir des données agrégées (s’il y a lieu) aux autorités de santé publique ;
– informer le grand public sur l’organisation de la lutte contre les infections associées aux soins.
Les objectifs ci-dessus sont très vagues et ne sont pas du tout SMART. La question est également de savoir si ces objectifs peuvent être atteints avec l’interprétation actuelle ou future des indicateurs. Comme Johan Cruijff a dit un jour : « Je déteste quelqu’un qui bouge sans savoir où il va ».
Qu’est-ce qui a été atteint entre 2013 et 2016 ?
Au cours de la période couverte par l’ensemble d’indicateurs historique, des scores de performance accrus pour les catégories d’indicateurs « organisation », « ressources » et « actions » ont été constatés sur une période de trois ans. Le plan stratégique hygiène hospitalière est plus fréquemment intégré dans le plan stratégique global des hôpitaux. Il y a davantage d’hôpitaux avec min. 1 infirmière de référence en hygiène hospitalière par service. Il y a plus de surveillance des infections aux soins intensifs et aux ISO. Davantage d’audits de processus locaux sont appliqués (p. ex. sur l’hygiène des mains, les cathéters centraux, la ventilation artificielle, les sondes urinaires, l’ISO). L’incidence des infections nosocomiales à SARM diminue. Le respect de l’hygiène des mains aux unités de soins intensifs augmente. Il n’y a pas de diminution significative de l’incidence des infections liées aux cathéters centraux en Flandre, mais il y a une diminution significative en Belgique.
Les progrès susmentionnés dans ce domaine peuvent difficilement être attribués au projet fédéral sur les indicateurs de qualité, mais plutôt à d’autres facteurs. Ainsi, les hôpitaux flamands disposent d’un large choix en matière d’accréditation des hôpitaux, avec des audits internes et externes. La tendance à la baisse de l’incidence des infections nosocomiales au SARM avait déjà démarré en 2004 (bien avant le lancement du projet d’indicateurs de qualité) et l’augmentation du respect de l’hygiène des mains est principalement due aux campagnes fédérales successives d’hygiène des mains depuis 2005.
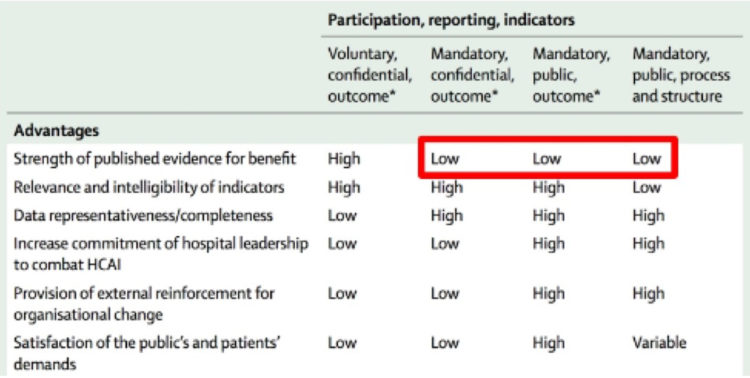
La question qu’il faut se poser est de savoir si les rapports (semi)publics sur les indicateurs de résultats ou de processus nous aident à améliorer la qualité de l’ICP. La figure 1 montre les résultats de Haustein et al. (6) Non seulement il n’y a pratiquement aucune preuve démontrable de la valeur ajoutée des rapports publics, mais il y a aussi toute une série d’effets secondaires indésirables. Il existe, entre autres, un risque élevé de mauvaise interprétation par le grand public (patients) et les médias. Le risque que les données soient manipulées par les institutions déclarantes est également réel.
Figure 1 ([ref.]Haustein (T.) et al., Use of benchmarking and public reporting for infection control in four high income countries, Lancet Infect Dis, 2011, vol,11, nr,6, p,471-481).
Responsabilité sociale ? Oui !
Il n’y a rien de mal à s’assurer que les ressources fournies par la société pour la prévention des infections associées aux soins de santé soient bien utilisées. La responsabilité sociale est donc une exigence raisonnable. En 2018, tous les hôpitaux flamands de soins aigus ont volontairement entamé un processus d’accréditation. 23 hôpitaux optent pour la JCI (7 non encore accrédités), 32 hôpitaux optent pour la NIAZ (8 encore accrédités) (7). Le coût d’une première accréditation est de 0,6 % du coût total d’exploitation/an (une accréditation ultérieure représente 0,1 % du coût total d’exploitation/an). Un hôpital général en Flandre investit en moyenne 1.509.000 euros pour obtenir un label d’accréditation. Exprimé par lit, cela représente en moyenne 3.125 euros. Le coût dépend de la taille de l’organisation. Le secteur hospitalier flamand dans son ensemble a investi 90 millions d’euros dans l’accréditation, jusqu’à présent entièrement à charge des hôpitaux ! Malgré une situation financière parfois difficile (analyse MAHA), le secteur reste attaché à la qualité et la responsabilité est très clairement assumée(8). L’accréditation des hôpitaux consiste à faire tester par des pairs, sur le terrain, des ensembles de normes internationalement reconnues. Ils déterminent si « la maison est en ordre » et ce tous les 3 ans (JCI) ou tous les 4 ans (NIAZ Qmentum).
Les normes JCI actuellement en vigueur pour les hôpitaux, 6e édition, comprennent 77 points de mesure (respectivement l’objectif international de sécurité des patients no. 5 pour l’hygiène des mains & l’ICP), 6 points de mesure (COP 3 & SQE 8.2/SQE 8.2.1 (9). La norme actuelle NIAZ Qmentum International (KZi3.1) comprend 105 points de mesure (prévention et contrôle des infections), 117 points de mesure (nettoyage et stérilisation des instruments et matériels médicaux réutilisables) et 11 points de mesure spécifiques relatifs au « retraitement » des équipements endoscopiques(10,11).
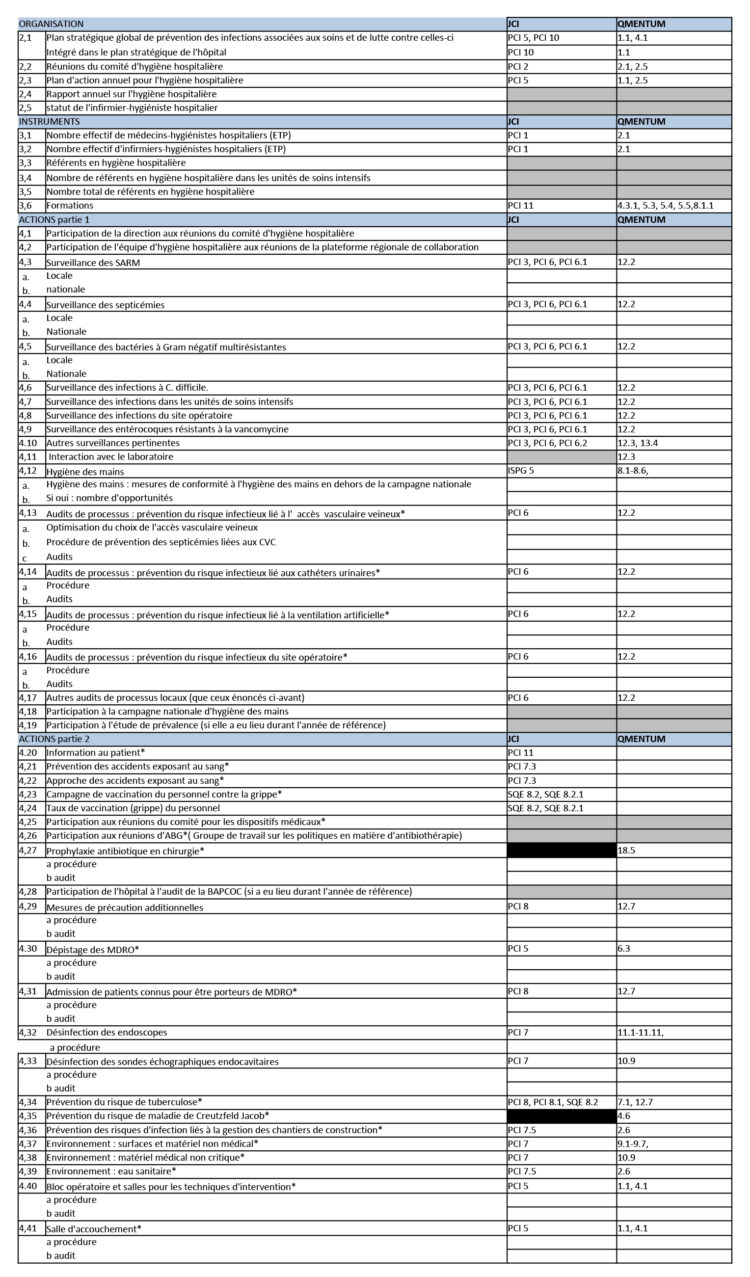
Comme le montre la figure 2, une accréditation hospitalière JCI ou NIAZ Qmentum rend superflue l’utilisation d’un ensemble fédéral d’indicateurs de qualité, en partie basé sur l’ICALIN2 français développé par la l’HAS (Haute Autorité de Santé) (12).!
Fig.2. Aperçu des indicateurs de qualité fédéraux renouvelés et de la mesure dans laquelle ils sont couverts par resp. JCI ou NIAZ Qmentum.
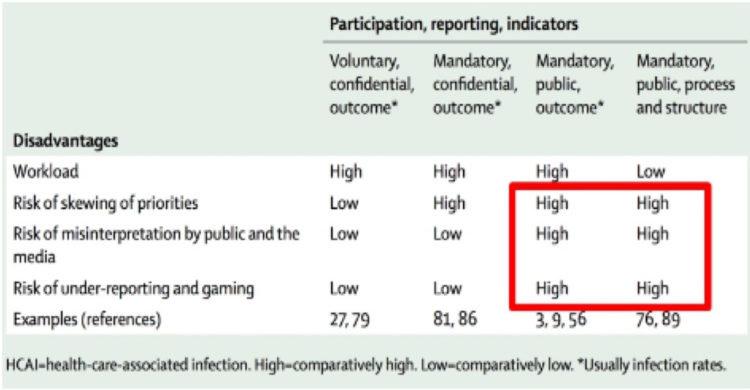
Les sceptiques peuvent se demander si l’accréditation des hôpitaux conduit effectivement à de meilleurs résultats pour les patients. La vérité est que la relation entre l’accréditation et la qualité des soins aux patients est très difficile à étudier et à prouver scientifiquement. Dans les hôpitaux qui sont activement engagés dans le processus d’accréditation, les trois quarts des indicateurs de qualité mesurés montrent une tendance positive. Trois ans après l’accréditation, le résultat est encore nettement supérieur à ce qu’il était avant le début du processus d’accréditation(13). Cette tendance est bien illustrée dans la figure 3 ci-dessous.
Fig 3. Impact de l’accréditation des hôpitaux cf. Devkaran (S.), O-Farell (P.), The impact of hospital accreditation on quality measures : an interrupted time series analysis, BMC Halt Services Research, 2015, 15:137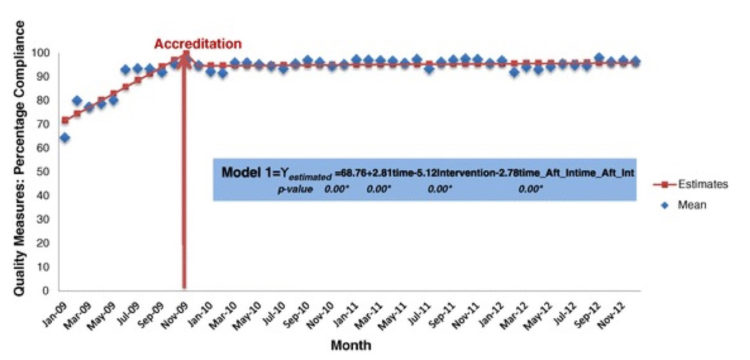
Ce qui est certain, c’est que l’accréditation est basée sur une évaluation externe par des experts indépendants. Les indicateurs de qualité fédéraux fournis ne font l’objet d’aucune vérification externe de l’exactitude des données.
Le patient s’en porte-t-il mieux ?
Ni l’enregistrement obligatoire d’indicateurs de qualité pour l’hygiène hospitalière, ni les « outils de reporting public » actuels (www.zorgkwaliteit.be, https://www.vousetesendebonnesmains.be) n’aident les patients, entre autres, à améliorer leurs soins. C’est le cas, en revanche, pour l’accréditation des hôpitaux en partie ainsi que pour les initiatives gouvernementales ciblées, dans le cadre desquelles des cadres d’exigences thématiques fondées sur des données probantes sont mis à l’essai sur le terrain. Nos voisins du Nord peuvent se targuer d’un parcours magnifique et inspirant (14-18). Depuis 20 ans, l’Inspection de la santé (anciennement IGZ, aujourd’hui IGJ) veille à l’assurance qualité dans le nettoyage / la désinfection des endoscopes flexibles dans les hôpitaux néerlandais. Une norme nationale de terrain (directive SFERD) soutenue par tous les groupes professionnels, des inspections thématiques fortes de l’IGZ et l’accent mis par le NIAZ sur le retraitement des dispositifs endoscopiques ont assuré le bon déroulement de ce processus critique. Une situation qui ne s’applique pas encore à tous les hôpitaux en Belgique et en Flandre.
En 2016, l’IGZ a lancé le projet TIP (19) (cadre d’évaluation pour la prévention des infections basé sur le véritable problème des BMR). En effectuant régulièrement des inspections dans les hôpitaux néerlandais et en ne lâchant rien face aux non-conformités constatées, cela a également conduit à de meilleures pratiques démontrables dans les hôpitaux néerlandais (par exemple en ce qui concerne le ménage, le nettoyage et la désinfection, les précautions spéciales, l’utilisation d’antibiotiques et l’inventaire des risques SARM/BMR à l’admission documenté dans le dossier du patient).
La Flandre a actuellement inclus certains articles d’hygiène dans le cadre des exigences relatives au processus chirurgical et aux soins internes (20-21). Une bonne initiative, mais la poursuite de l’élaboration d’un cadre d’exigences général et complet distinct pour les « infections nosocomiales » est moins utile, car il n’offre aucune valeur ajoutée par rapport aux normes existantes en matière de prévention et de contrôle des infections, qui sont accréditées.
Est-ce mieux pour le prestataire de soins et l’équipe d’hygiène hospitalière ?
Alors que la plate-forme fédérale Hygiène hospitalière met de l’énergie dans un projet renouvelé et redondant ( ?) d’indicateurs de qualité en matière d’hygiène hospitalière, les hôpitaux ne sont pas suffisamment soutenus pour répondre aux normes internationales d’accréditation. L’analyse des données de surveillance collectées lors de l’inventaire annuel des risques, avant la fixation des objectifs annuels du programme de prévention des infections, est entravée par l’absence de toute une série de rapports de feed-back nationaux (rapport avec résultats nationaux 7e campagne d’hygiène des mains 2016-2017 ; rapport relatif aux données de surveillance des bactériémies en 2017 ; rapport sur la surveillance des bactéries résistantes aux antibiotiques dans les hôpitaux belges (SARM, ERV, BLSE+, CPE+, A.b.-MR, P.a.-MR) données 2016-2017) Pourtant, l’article 5 §2 de l’AR du 08/01/2015 stipule que l’Institut Scientifique de Santé Publique fournit à chaque hôpital un feed-back reprenant l’analyse des données individuelles et des données nationales. On a le sentiment que de plus en plus de données doivent être fournies, mais que de moins en moins de feed-back est transmis aux établissements.
Conclusion
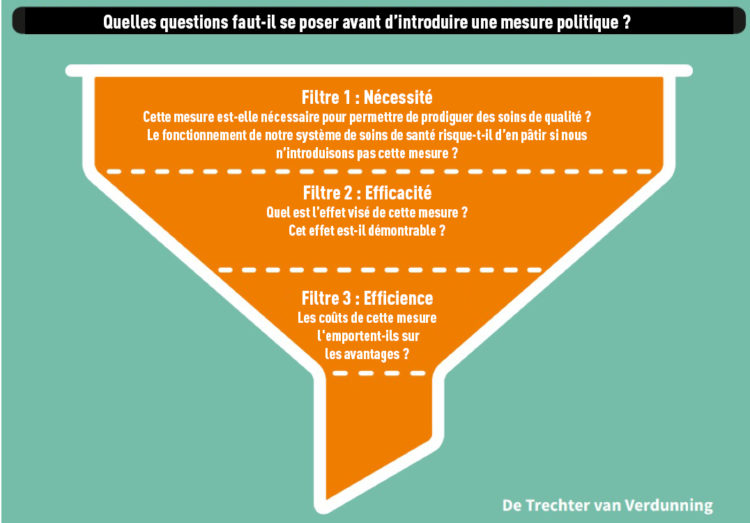
Aux Pays-Bas, une fronde est actuellement en marche contre les règles inutiles en matière de soins de santé, en particulier lorsqu’elles résultent d’une méfiance fondamentale. Les indicateurs de qualité doivent faire l’objet d’un débat et d’une évaluation de leur efficacité. Nous invitons la plate-forme fédérale pour l’hygiène hospitalière et la BAPCOC à utiliser davantage la méthode de l’entonnoir suivante.
Fig.4 Méthode de l’entonnoir (cf.: www.ordz.nl)
 Les hôpitaux flamands ont volontairement opté massivement pour l’accréditation par une organisation externe indépendante (JCI ou NIAZ). Au moyen de traceurs, les auditeurs examinent la façon dont les professionnels font leur travail en mettant notamment l’accent sur l’hygiène et la prévention des infections. Quiconque fournit à ces organismes une qualité démontrable n’a pas besoin que le gouvernement lui impose des contraintes administratives et réglementaires. L’accréditation n’est un but en soi pour aucun hôpital flamand. C’est juste un outil, un instrument pour fournir de bons soins. “Optimism is a moral duty”. (L’optimisme est un devoir moral) La Belgique dispose d’une ministre libérale de la santé publique, mais dans la pratique, il ne semble pas y avoir trop de confiance dans la « liberté de pensée et d’action » des établissements de santé, ni dans leur volonté intrinsèque de fournir des soins sûrs et de qualité.
Les hôpitaux flamands ont volontairement opté massivement pour l’accréditation par une organisation externe indépendante (JCI ou NIAZ). Au moyen de traceurs, les auditeurs examinent la façon dont les professionnels font leur travail en mettant notamment l’accent sur l’hygiène et la prévention des infections. Quiconque fournit à ces organismes une qualité démontrable n’a pas besoin que le gouvernement lui impose des contraintes administratives et réglementaires. L’accréditation n’est un but en soi pour aucun hôpital flamand. C’est juste un outil, un instrument pour fournir de bons soins. “Optimism is a moral duty”. (L’optimisme est un devoir moral) La Belgique dispose d’une ministre libérale de la santé publique, mais dans la pratique, il ne semble pas y avoir trop de confiance dans la « liberté de pensée et d’action » des établissements de santé, ni dans leur volonté intrinsèque de fournir des soins sûrs et de qualité.
Bibliographie
(1) Viseur (N.), Lambert (M), Rapport indicateurs de qualité en hygiène hospitalière IPH/Epi Reports nb:2011-22, 07/10/2013-vs3, 43pp.
(2) Lambert (M.), Indicateurs de qualité en hygiène hospitalière:dans les hôpitaux aigus : rapport annuel données 2015, septembre 2016.
(3) Duysburgh (E.) et al. Indicateurs de qualité en hygiène hospitalière:dans les hôpitaux aigus : rapport annuel données 2016, novembre 2017.
(4) Indicateurs de qualité en hygiène hospitalière:dans les hôpitaux aigus Cahier des charges : définitions, consignes de remplissage et preuves à conserver, récolte 2018 (données 2017), Plateforme fédérale d’hygiène hospitalière (BAPCOC) et l’ISP, 18 avril 2017, 31pp
(5) AR 8 janvier 2015 modifiant l’AR du 25 avril 2002 relatif à la fixation et à la liquidation du budget des moyens financiers des hôpitaux, article 5 §2 (MB 27/01/2015)
(6) Haustein (T.) et al., Use of benchmarking and public reporting for infection control in four high income countries, Lancet Infect Dis, 2011, vol,11, nr,6, p,471-481).
(7) Info valable au 19/03/2018 obtenue via zorgnet ICURO.
(8) Ally (A.), Accreditatie in ziekenhuizen vanuit financieel oogpunt: literatuurstudie en empirisch onderzoek naar de kostprijs van accreditatie in Vlaamse ziekenhuizen, Mémoire de maîtrise Faculté de médecine et des sciences de la santé Ugent, 2016-2017.
(9) Joint Commission International Accreditation Standard for hospitals, 6th edition, 2017.
(10) Prévention et lutte contre les infections, normes NIAZ Qmentum International KZi 3.1, 2017.
(11) Nettoyage et stérilisation d’instruments et matériaux médicaux réutilisables, normes NIAZ Qmentum International KZi 3.1,2017.
(12)https://solidarites-sante.gouv.fr/soins-et-maladies/qualite-des-soins-et-pratiques/qualite/les-indicateurs/indicateurs-in/article/indicateur-des-activites-de-lutte-contre-infections-nosocomiales-icalin-2
(13) Devkaran (S.), O-Farell (P.), The impact of hospital accreditation on quality measures: an interrupted time series analysis, BMC Halt Services Research, 2015, 15:137.
(14) Inspectie voor de Gezondheidszorg, Gesteriliseerde medische hulpmiddelen in algemene en academische ziekenhuizen, een overzicht van 10 jaar inspectiebezoeken. Rijswijk, décembre 1996.
(15) [Inspection pour les soins de santé, nettoyage et désinfection des endoscopes trop flexible.] Avril 2000
(16) Suivi de la désinfection des endoscopes d’examen ; La qualité du nettoyage et de la désinfection des endoscopes n’est pas encore suffisamment améliorée. Juin 2004
(17) Beleidsrapport desinfectie van flexibele endoscopen met lumen, Departement Welzijn, Volksgezondheid en Gezin, Zorginspectie, juli 2017.
(18) Inspectie voor de Gezondheidszorg, Infectiepreventie in ziekenhuizen kan echt nog beter, Utrecht, mai 2016.
(19) https://www.igj.nl/documenten/toetsingskaders/2017/03/20/toezichtkader-infectiepreventie-tip3
(20) Cadre d’exigences dans le trajet de soins chirurgicaux: https://www.zorg-en-gezondheid.be/eisenkader-voor-de-chirurgische-pati%C3%ABnt
(21) Cadre d’exigences dans le trajet de soins internes :
https://www.zorg-en-gezondheid.be/eisenkader-voor-de-internistische-pati%C3%ABnt
Nouveautés
Agenda scientifique
- mars 2024
-
28/03
Symposium BICS
- avril 2024
-
du 8/04 au 11/04 || à Edinburgh
The Microbiology Society Annual Conference
-
du 23/04 au 24/04 || à Birmingham
Prévention et Contrôle des infections (IPC)
-
du 27/04 au 30/04 || à Barcelone
34th European Congress of Clinical Microbiology and infectious diseases
- mai 2024
-
du 16/05 au 17/05 || à Louvain-La-Neuve
18ème Rencontre Internationale Francophone des Infirmiers et Infirmières (RIF)



