Nouvelles techniques pour la maîtrise de la qualité de l’air dans le bloc opératoire
Introduction
La réglementation et les normes actuelles concernant le traitement de l’air dans les salles d’opération correspond trop peu à la pratique clinique. L’arrivée imminente d’une nouvelle législation (CEN TC 156 WG18: Hospital Ventilation) va changer la donne, mais représente un travail de longue haleine. La normalisation européenne sera construite sur la base des besoins et d’une vérification sur le terrain et tiendra compte de besoins cliniques spécifiques. La publication d’une norme paneuropéenne prendra encore du temps. L’UZ Gent l’anticipe et a récemment installé une salle de cathétérisme hybride équipée d’un système de traitement de l’air avancé qui assure une sécurité accrue des patients.
Les risques de santé (pour le patient comme pour le personnel médical) dans un environnement médical critique de ce type nécessitent un support technique avancé. En marge d’une réduction aussi importante que possible de l’exposition aux rayons ionisants, une qualité d’image optimale, un air pur pour lutter contre les infections, des conditions de travail confortables et une acoustique performante sont des paramètres importants. La norme pour l’obtention et le maintien d’une excellente qualité de l’air (la tente de Charnley1) remonte aux années 60. Selon ce principe, un grand filtre ultrafin, qui crée un « champ de flux laminaire », est intégré dans le plafond de la salle d’opération. Dans la littérature spécialisée, on parle souvent d’UDF (UniDirectional Flow). Un débit d’air très important permet à l’air de la zone critique d’être pur et de le rester (grâce à la suppression des particules de poussière). Le risque que des particules contaminées entrent en contact avec la blessure d’un patient et provoquent des risques d’infection, s’en trouve réduit. Il est important que le flux ne soit pas trop turbulent. Dans la configuration d’origine (voir figure 1) de Charnley, des rideaux étaient suspendus, afin de fermer la zone protégée du reste de la salle d’opération. En outre, à une lampe d’opération près, aucun appareil pouvant avoir une influence sur les flux d’air et leur effet purificateur n’était suspendu au plafond. Les appareils radiologiques et systèmes d’alimentation actuels que l’on retrouve au niveau du plafond peuvent provoquer une perturbation indésirable des flux d’air. Souvent, les tables d’instrumentation accueillant les cathéters et instruments stériles se trouvent en dehors de la zone sécurisée, qu’on appelle le plénum.
En outre, les tests de libération d’une salle sont réalisés au repos. Lors de ceux-ci, la qualité de l’air est mesurée dans une salle d’opération pratiquement vide et uniquement en son centre. Dans la pratique clinique actuelle, reste dès lors à savoir si même en pleine opération, l’air ultrapropre requis est fourni en suffisance.
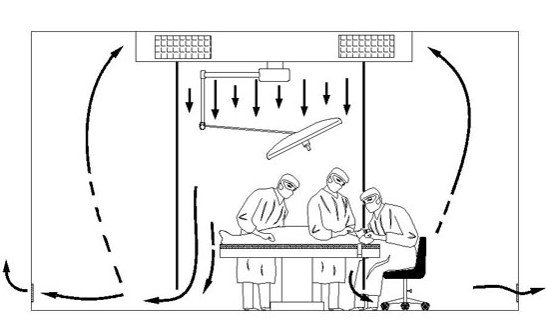
Figure 1
UDF est sensible aux obstacles présents dans l’air
Il ressort d’études menées dans la littérature que la norme à suivre est particulièrement sensible aux obstacles dans le flux d’air dans la zone protégée. Un groupe de recherche norvégien2 a mesuré la vitesse de l’air sous différentes lampes opératoires et l’a comparée à la situation sans éclairage. Sous les lampes opératoires (quelles que soient leur marque), la vitesse de l’air disparaissait pratiquement entièrement au niveau local. Les échantillons d’air indiquaient également que l’air, sans éclairage opératoire, ne contenait pratiquement aucune bactérie, mais que lors du déploiement des lampes opératoires, des microorganismes (>1 KVE/m³) pouvaient toujours être cultivés.
Des chercheurs suédois3 ont pu démontrer, à l’aide de simulations informatiques, que les flux d’air étaient fortement déformés par les lampes opératoires. Des zones dans lesquelles l’air stagne (voir figure 2) se forment même. Cependant, les zones critiques sont suffisamment nettoyées par l’excès d’air. À un taux de changements d’air par heure (changements d’air par heure =CAH) de 100, on observe un effet de résorption toujours suffisant pour un travail sûr.
L’impact qu’ont des obstacles imposants comme des appareils radiologiques combinés avec tous les systèmes d’alimentation actuellement utilisés n’a pas encore été suffisamment étudié à ce jour dans la littérature scientifique, mais ce qui précède devrait soulever d’importantes questions à propos de la qualité de l’air si l’on s’écarte davantage de la tente de Charnley expliquée ci-avant.
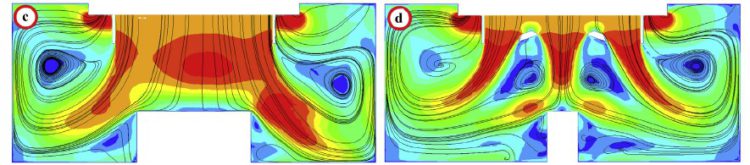

Figure 2
Systèmes de qualité de l’air à contrôle de température (TcAF)
Une nouvelle technologie (Opragon 8, Avidicare, Suède) a récemment été mise au point, grâce à laquelle la qualité de l’air est maîtrisée par la soumission de l’alimentation en air à une différence de température (voir figure 3). Par le biais de demi-sphères, de l’air légèrement refroidi est diffusé dans la pièce, au niveau central. En périphérie, des demi-sphères comparables rejettent de l’air un peu plus chaud. En raison du gradient de température et de la différence de densité de l’air (l’air froid descend tandis que l’air chaud monte), on observe une accélération de l’air central et obtient une combinaison entre résorption et dilution. Dans la zone centrale, les particules de poussière éventuellement contaminées sont évacuées de l’air, tandis que dans le reste de la salle d’opération, l’air se dilue.
Une récente étude scientifique4 a démontré que la qualité de l’air simulée par des modèles informatiques dans la zone centrale, mais aussi sur la table d’opération et sur les tables d’instrumentation, était bonne et peu tributaire du renouvellement d’air. Avec un débit d’air de 40 % inférieur (en comparaison à un UDF), de bons résultats ont été obtenus. Des mesures de la qualité de l’air3 pendant des interventions orthopédiques chez 47 ACH ont confirmé ces résultats, dans la zone centrale il est vrai.
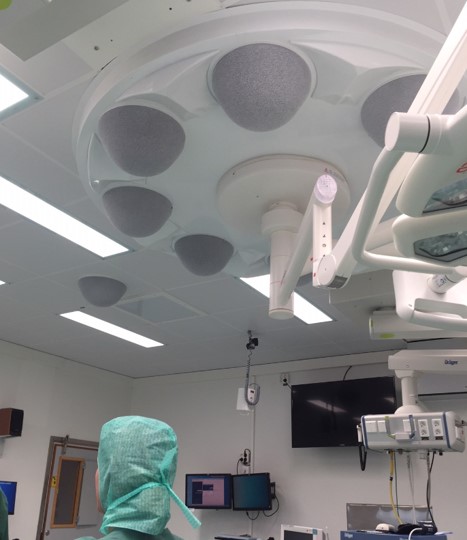
Figure 3
Salle d’opération hybride
Le bâtiment de l’entrée 12 de l’UZ Gent abrite notamment le département Cardiologie interventionnelle et Électrophysiologie pour la réalisation de procédures cardiaques complexes. En 2016, le service a pris la décision de renouveler deux des salles hybrides existantes. Pour déjà se conformer à la norme future, le système de ventilation de l’une de deux salles a également été renouvelé. Cette salle nécessitait un ISO 5 au repos et < 10 CFU/m³ en opération. L’une des conditions à une bonne qualité de l’air dans une salle d’opération est la création d’un cocon étanche. L’espace de traitement existant (incluant plafonds, parois intermédiaires, menuiserie, etc.) a été entièrement démonté et reconstruit par un entrepreneur de gros-œuvre à l’aide de nouveaux matériaux, durables. L’entrepreneur principal Philips Healthcare s’est chargé de l’installation des nouveaux appareils pour imagerie médicale. En sa qualité de sous-traitant pour le traitement de l’air, Halton a notamment pris en charge l’installation du système de ventilation (Vita OR Space, Halton, Finlande), sur la base de grilles Nozzle, décrit plus loin dans le texte comme cDAF (controlled Dilution Air Flow).
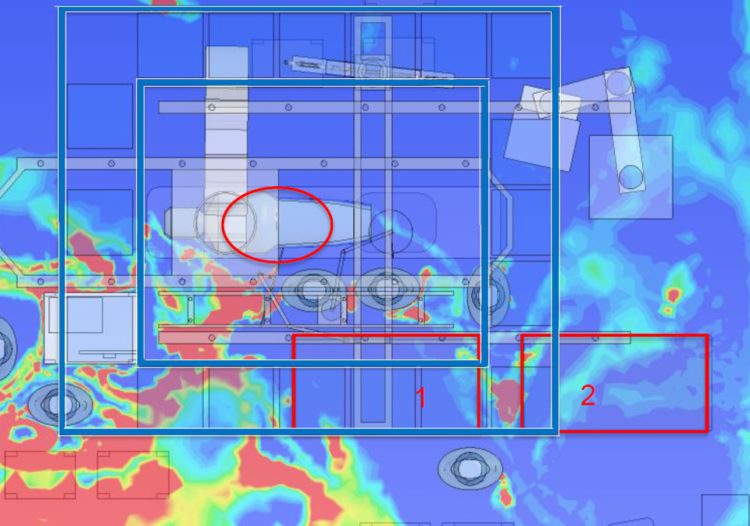
cDAF : un réseau de grilles Nozzle
La salle d’opération hybride a une superficie totale de 42 m². Les grilles Nozzle dans le plafond, qui sont positionnées en forme de cercle autour du plénum, transportent par voie centrale de l’air ultrapropre vers la salle d’opération, mais aussi vers les parois. Le flux d’air orienté vers l’intérieur supprime les contaminations qui se créent dans la zone de travail et évite la pénétration de l’air orienté vers l’extérieur. L’air est évacué par le biais de 3 grilles d’angle et une aspiration de plafond. Ce qui rend cette technologie novatrice si particulière est que la qualité de l’air peut être orientée sur la base du projet : le système de traitement de l’air apporte de l’air ultrapropre lorsqu’il est nécessaire. Pendant le projet, l’ensemble de la chambre de traitement ainsi que tous les appareils et toutes les personnes ont été modélisés (voir figure 4a) et simulés via un logiciel CFD (Computational Fluid Dynamics). Chaque nozzle individuel est d’abord réglé virtuellement et ensuite réglé réellement pendant l’exécution. Vu que le débit d’air nécessaire d’un tel système de dilution est calculé d’une autre façon (plus intelligente) qu’avec un flux laminaire (voir figure 4b), le débit d’air total a pu être ramené à seulement 42 ACH, soit moins de la moitié en comparaison à un UDF. Les coûts d’installation, de maintenance et la consommation d’énergie ont dès lors pu être considérablement réduits.
En outre, la qualité de l’air est également bien contrôlée en dehors de la zone centrale, ce qui permet à la contamination simulée et mesurée même en cas de procédures complexes comme TAVI (Transcatheter Aortic Valve Implantation) sur les tables d’instrumentation dans la périphérie de rester dans les valeurs cibles autorisées (< 10 CFU/m³) (voir figure 4c). 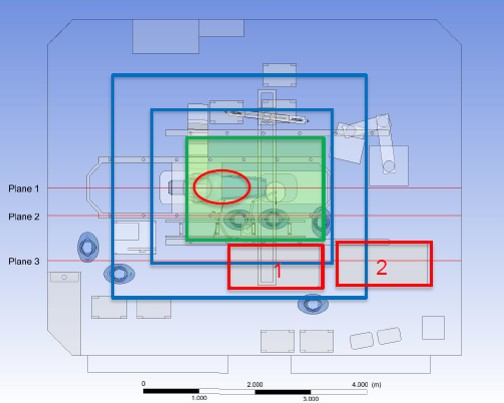
Figure 4a
Figure 4b
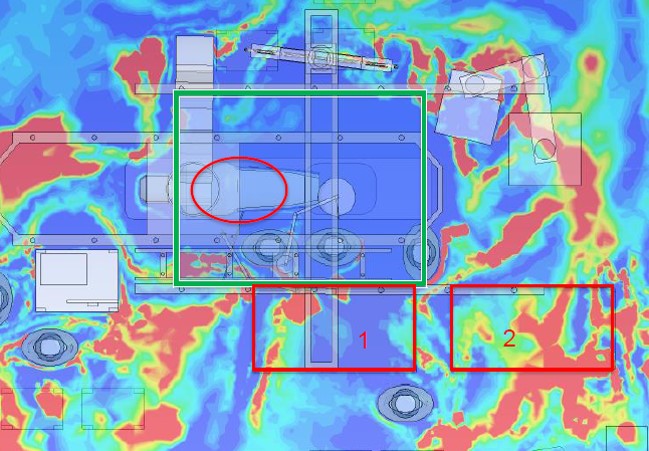
Figure 4b
Figure 4c
Le confort acoustique et thermique n’est pas sans importance pour la sécurité des patients
Jusqu’à présent, nous nous sommes concentrés dans cet article sur la qualité de l’air, mais le confort du prestataire de soins professionnel est également important. Les systèmes de traitement de l’air utilisent des ventilateurs. Il ressort de la littérature4 et de mesures dans l’UZ Gent que le niveau sonore du traitement de l’air dépend fortement du renouvellement de l’air. Aussi bien TcAF que cDAF conduisent à une réduction d’au moins 10 dB, ce qui fait un monde de différence. Le bruit diminue la concentration, surtout en cas d’exposition de plusieurs heures.
La perception du confort thermique par les utilisateurs est surtout déterminée par la sensation de courant d’air et la température. Un système plus économe en énergie, assorti d’excellents éléments d’arrivée d’air, réduit pratiquement à néant la sensation de courant d’air. Il ressort d’expériences propres de l’UZ Gent, d’observations et d’entretiens avec des utilisateurs d’hôpitaux, que dans le cas de cDAF et TcAF, le confort thermique est assez bon.
Les systèmes, qui fonctionnent avec un mélange turbulent et donc selon le principe de dilution totale, donnent de bons résultats au niveau de la qualité de l’air à 100 ACH. Ces systèmes existant depuis longtemps ne sont volontairement pas décrits dans cet article. Dans la pratique, une telle technologie donne des résultats décevants en raison du faible confort acoustique et thermique à ces niveaux élevés de renouvellement de l’air. Les utilisateurs cliniques choisissent dès lors souvent de réduire le renouvellement de l’air afin d’arriver à un climat intérieur praticable, ce qui ne permet pas d’atteindre la qualité de l’air requise pendant les interventions.
Pour terminer, quelques considérations lors de la construction d’un nouvel espace de traitement
• Tous les aspects pour l’obtention d’une sécurité optimale des patients doivent être pris en compte : il y a bien plus qu’un air ultrapropre.
• En marge de l’UDF classique, des techniques plus récentes, plus intelligentes de traitement de l’air ont été récemment mises sur le marché. Surtout en cas de grande complexité, d’obstacles importants et de zones critiques en périphérie, il est à envisager de faire appel à ces systèmes novateurs.
• Si la tente de Charnley (aucune obstruction des lignes de courant, tables d’instrumentation uniquement dans la zone centrale protégée) ne peut, pour des raisons cliniques ou organisationnelles, être respectée, une simulation informatique via CFD est absolument nécessaire.
• TcAF (Opragon 8, Avidicare) donne des résultats prometteurs pour la chirurgie orthopédique, pour autant que les tables d’instrumentation soient placées dans la zone centrale. Nous n’avons trouvé aucune preuve que TcAF fonctionne également correctement dans des salles d’opération hybrides mais ne l’excluons pas.
• cDAF (Vita Space OR, Halton) donne des bons résultats également dans les blocs opératoires où des procédures complexes sont réalisées, des obstacles importants se trouvent dans la zone centrale et des tables d’instrumentation en périphérie.
• La consommation d’énergie de technologies novatrices est nettement inférieure et le confort acoustique pour l’utilisateur final est supérieur en comparaison à l’UDF classique.
Références
1. J Charnley, A clean-air operating enclosure, Br J Surg (1964), 51:202-5
2. A Aganovic et al; Impact of surgical lights on the velocity distribution and airborne contamination level in an operating room with laminar flow, Building and Environment 126(2017) 42-53
3. M. Alsved, Temperature-controlled airfow ventilation in operating rooms compared with laminar airflow and turbulent mixed airflow, J Hosp Infect 98(2018) 181-190
4. C Wang et al, Numerical Study of temperature-controlled airflow in comparison with turbulent mixing and laminar airflow for operating room ventilation Building and Environment 144 (2018) 45-56
Nouveautés
Agenda scientifique
- mars 2024
-
28/03
Symposium BICS
- avril 2024
-
du 8/04 au 11/04 || à Edinburgh
The Microbiology Society Annual Conference
-
du 23/04 au 24/04 || à Birmingham
Prévention et Contrôle des infections (IPC)
-
du 27/04 au 30/04 || à Barcelone
34th European Congress of Clinical Microbiology and infectious diseases
- mai 2024
-
du 16/05 au 17/05 || à Louvain-La-Neuve
18ème Rencontre Internationale Francophone des Infirmiers et Infirmières (RIF)