Maskers, welke wanneer en hoe? Een update.

I. Chirurgische maskers (“medische gelaatsmaskers”)
1. Inleiding
Chirurgische maskers (ook wel aangeduid als “medische gelaatsmaskers” of “medical face masks”) zijn medische hulpmiddelen die mond en neus bedekken en op die manier een barrière vormen waardoor de overdracht beperkt wordt van infectieuze agentia tussen gezondheidswerkers (GHW) en de patiënt. Deze maskers worden door de Europese regelgeving beschouwd als medische hulpmiddelen (“medical devices”) klasse I en moeten voldoen aan de Europese verordening 93/42/EEG. Deze verordening bepaalt dat medische hulpmiddelen en hulpstukken alleen mogen worden toegelaten en verhandeld in de Europese markt als zij een CE-markering hebben. Hiervoor moet de fabrikant een conformiteitsbeoordelingsprocedure (laten) uitvoeren. Op 26 mei 2020 wordt Richtlijn 93/42/EEG ingetrokken en opgevolgd door Verordening (EU) 2017/745.
Dergelijke maskers kunnen diverse toepassingen hebben zoals:
• de patiënt peroperatief beschermen tegen micro-organismen van de gezondheidswerkers die vrijkomen tijdens het praten, hoesten en niezen (type II en IIR);
• de GHW beschermen tegen spatten van bloed en andere lichaamsvochten (type IR en IIR);
• beperken van het risico van verspreiding van pathogene micro-organismen (bv. influenzavirus) door patiënten en/of bezoekers tegengaan (type I en II).
De Europese norm EN 14683:2014 bepaalt de vereisten waaraan chirurgische maskers moeten voldoen en maken het de gebruiker gemakkelijker om het juiste masker te kiezen dat aan zijn behoefte voldoet. Door deze norm verschaft de fabrikant/leverancier op een gestandaardiseerde wijze de kwaliteitskenmerken aan de gebruiker (1).
2. EN 14683:2014
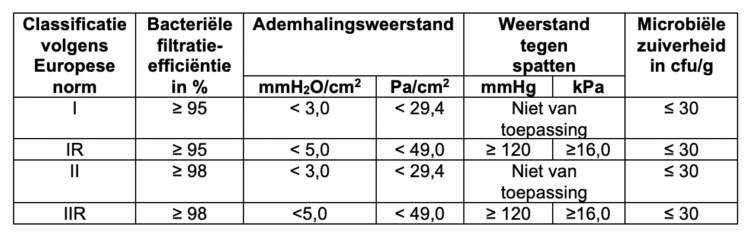
De minimale performantie-eisen in de Europese norm EN 14683:2014 hebben betrekking op:
a. De bacteriële filtratie-efficiëntie in vitro (BFE) (de bacteriële filtratie-efficiëntie wordt uitgedrukt in een percentage (%) dat berekend is op het materiaal van het masker en houdt geen rekening met lekkage ter hoogte van het aangezicht): hoe hoger het BFE-percentage, hoe beter de graad van protectie van de patiënt tegen micro-organismen afkomstig van bijvoorbeeld het operatieteam. De gemiddelde grootte van de deeltjes die in deze test wordt gebruikt bedraagt 3 micron. Bij een filtratie-efficiëntie van ≥ 95% wordt het masker als type I geclassificeerd, en als type II bij een filtratie-efficiëntie van ≥ 98%. Een masker met hoge filtratiecapaciteit wordt geadviseerd bij langdurige chirurgie.
b. De ademhalingsweerstand (Delta P): hoe lager de ademhalingsweerstand, hoe hoger het comfort voor de gebruiker. Het betekent dat het masker koeler aanvoelt en dat het gemakkelijker is om door te ademen. Door de lagere weerstand zal de druk op het materiaal lager zijn zodat het masker ook beter zijn vorm zal behouden. Er zal ook minder ongefilterde lucht naast het masker ontsnappen. De ademhalingsweerstand wordt uitgedrukt in mmH2O/cm2 of in Pascal (Pa)/cm2. Bij de niet-spatresistente maskers (type I en II) moet de ademhalingsweerstand < 3,0 mmH2O/cm2 (< 29,4 Pa/cm2) bedragen en < 5,0 mmH2O/cm2 (< 49,0 Pa/cm2) bij de spatresistente maskers (type IR en IIR).
c. De weerstand tegen spatten: de maskers moeten voldoen aan de spatweerstandstest volgens de norm EN ISO 22609; hoe hoger de weerstand tegen spatten des te beter de gebruiker zal beschermd zijn tegen potentieel gecontamineerde spatten die vrijkomen tijdens bijvoorbeeld een chirurgische ingreep. De weerstand wordt uitgedrukt in mmHg of kPa. De weerstand moet minimaal 120 mmHg (of 16,0 kPa) bedragen, hetgeen overeenkomt met de gemiddelde systolische bloeddruk. Het is de bedoeling de gebruiker te beschermen tegen bijvoorbeeld fijne bloedstralen die ontstaan bij ruptuur van kleine arteriën.
d. Microbiële zuiverheid: de maskers moeten getest zijn volgens EN ISO 11737-1 waaruit blijkt dat de aanwezigheid van “bioburden” (levensvatbare micro-organismen) ≤ 30 cfu/g is.
Huidcomfort. Een belangrijk element qua comfort weerspiegelt zich in de test aangaande de ademhalingsweerstand. Het aspect huidcomfort was in de vorige norm van 2004 niet opgenomen. Aangezien een masker in direct contact komt met zeer gevoelige huid, is het nochtans belangrijk dat een masker de huid niet irriteert. In de norm van 2014 is bepaald dat de fabrikant een evaluatie van de maskers moet uitvoeren volgens EN ISO 10993-1 (biologische evaluatie). Deze test geeft informatie omtrent de biologische effecten van maskers op de huid zoals cytotoxiciteit, overgevoeligheid en huidirritatie. De resultaten van de test moeten gedocumenteerd worden en beschikbaar zijn op verzoek van de gebruikers.
Samenvatting performantie-eisen
Tabel 1: performantie-eisen volgens de norm EN 14683:2014
3. Testmethodes die niet vervat zijn in EN14683:2014 (1,2)
a. Filtratiecapaciteit van partikels. Partikels kleiner dan 0,1 micron worden o.a. gevormd bij laser- en elektrochirurgie. Aangepaste maskers moeten gedragen worden indien men zich wil beschermen tegen deze chirurgische rook (laserrook/diathermische rook). De ademhalingsmaskers voor persoonlijke bescherming (EN 149) kunnen een barrière vormen tegen micro-organismen in chirurgische rook. De Nederlandse Werkgroep Infectiepreventie (WIP) adviseert om een ademhalingsmasker type FFP2 (zie verder) te dragen indien er geen adequate bronafzuiging plaatsvindt van de laserrook. Nochtans zullen onder andere bepaalde benzeengroepen en virale DNA-partikels als humaan papillomavirus (HPV) (0,045 micron), hepatitis B-virus (HBV) (0,042 micron) en humaan immunodeficientievirus (HIV) (0,10 micron) nog gemakkelijk door deze maskers heendringen. Intacte DNA-structuren en bijbehorende virussen werden namelijk eveneens in chirurgische rook geanalyseerd (3,4). In 1997 werd nog door de WIP gesteld dat overdruk luchtmaskers de meest optimale bescherming tegen chirurgische rook bieden (5).
b. Filtratiecapaciteit in functie van de tijd. Er blijken momenteel geen duidelijke aanwijzingen te zijn dat de filtratiecapaciteit van de maskers vermindert door het langdurig dragen. Eén studie (6) toonde wel aan dat bij het dragen van een masker (tweelagig disposable masker van 200 g/m2) het aantal micro-organismen dat verspreid werd verhoogde in functie van de tijd; nadat de testpersonen het masker ca 2,5 uur hadden gedragen bleek het aantal gemeten micro-organismen buiten het masker even hoog te zijn als op het moment dat men geen masker droeg. In deze studie was het echter niet duidelijk welk technische kwaliteiten het geteste masker had, zoals filtratiecapaciteit, met linten of oorelastieken, enz.
Volgens o.a. een fabrikant (7) en Franse aanbevelingen (8) biedt een chirurgisch masker maximaal 3 uur bescherming en moet desnoods eerder vervangen worden wanneer het bevuild of vochtig is.
c. Bacteriële filtratie-efficiëntie in vivo. Wegens het groot aantal variaties in de wijze waarop een masker gedragen wordt, is een groot aantal testpersonen noodzakelijk, hetgeen een dergelijke test heel duur maakt. Hierbij moet ook vermeld worden dat het bepalend is voor de efficiëntie van een masker of het goed aansluit ronde neus en mond. In dit verband zal een masker dat ter plaatse wordt gehouden met elastieken rond de oren minder efficiënt kunnen zijn dan een masker met linten.
d.Absorptiecapaciteit van vocht in de uitgeademde lucht: vooral bij langdurige operaties is het belangrijk om over een masker te beschikken dat performant blijft gedurende een langere periode.
4. Wanneer en welk type chirurgisch masker gebruiken?
a) Indicaties
Onderstaande indicaties zijn niet-limitatief en gelden enkel als voorbeelden. Omwille van eenvormigheid kan beslist worden om in de instelling slechts één type te voorzien dat voor alle indicaties bruikbaar is (bv. type IIR).
Tabel 2: Voorbeelden van indicaties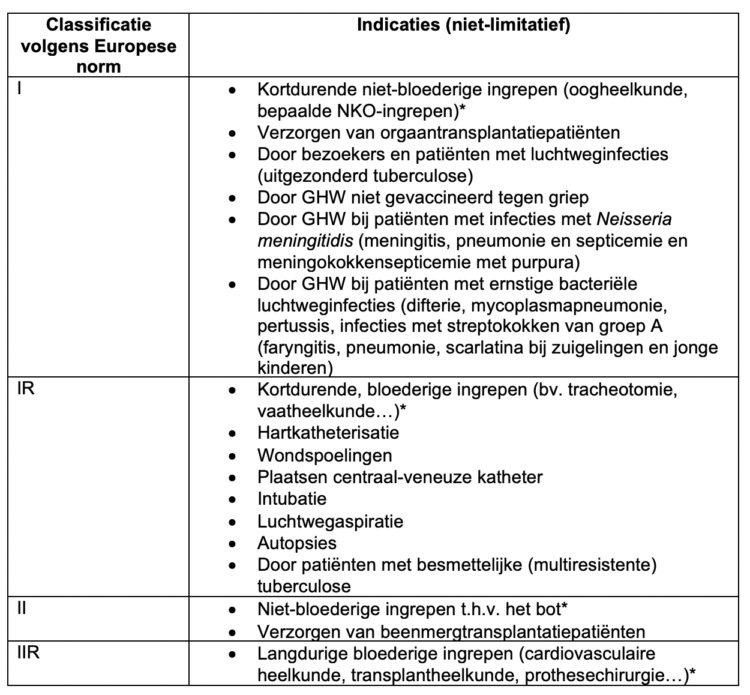
*Het dragen van een chirurgisch maskers heeft tot doel om enerzijds te voorkomen dat tijdens de operatie mondkeelflora van het operatieteam in de wonde komt en anderzijds ter bescherming van het operatieteam tegen spatten van bloed en lichaamsvochten.
Het nut van een masker ter preventie van postoperatieve wondinfecties (POWI) werd door bepaalde onderzoekers ter discussie gesteld (9), maar de Werkgroep Infectiepreventie (Nederland) is van mening dat het beschikbare onderzoek niet toelaat te concluderen dat het dragen van een mondneusmasker ter preventie van wondinfectie zinloos is (10).
Ook de Hoge Gezondheidsraad (11) adviseert om in het operatiekwartier een chirurgisch masker te dragen in de kritische zone in activiteit en dit zowel door het operatieteam als het circulerend personeel. De kritische zone in activiteit wordt omschreven als:
– de instrumenten zijn op de tafels opgedekt;
– één van de operatoren is klaar met de steriele bereiding;
– het operatieveld is klaar.
b) Bezoekers en patiënten
Aan bezoekers en patiënten die ernstige hoestbuien hebben wordt geadviseerd om een chirurgisch masker te dragen. Bij de ingang(en) van het ziekenhuis kan dit aan bezoekers en patiënten bij opname gecommuniceerd worden d.m.v. posters en kunnen maskers ter beschikking worden gesteld via zogenaamde “hoeststations”, waar ook papieren zakdoekjes en handalcohol ter beschikking zijn (Figuur 1).
Figuur 1: Voorbeeld van een “Hoeststation” in het UZA 
Ook wanneer het luchtoverdraagbare aandoeningen betreft zoals tuberculose, kan het dragen van een chirurgisch masker volstaan (zie verder bij ademhalingsmaskers).
c) MRI-onderzoek
Patiënten die omwille van infectieuze redenen een masker moeten dragen terwijl een MRI-onderzoek nodig is, moeten een masker aangeboden krijgen zonder aanwezigheid van metaal. Het metaal kan o.a. aanwezig zijn in de neusbeugel of in de linten om deze met het masker te fixeren.
5. Hoe een chirurgisch masker dragen?
Een chirurgisch masker biedt pas optimale bescherming wanneer het correct wordt gedragen. Het masker moet daarom goed aansluiten en mag niet heen en weer bewegen. Een bewegend masker verhoogt huidafschilfering en bacteriële besmetting van oppervlakken direct onder het aangezicht. McLure et al (2000) (12) onderzochten het effect van maskerbewegingen bij 10 bebaarde en 10 gladgeschoren mannelijke proefpersonen en 10 vrouwelijke proefpersonen. Het heen en weer bewegen van het masker verhoogde de mate van bacteriële verspreiding op agarplaten 15 cm onder de lippen bij bebaarde mannen (p = 0,03) en vrouwen (p = 0,03), maar niet bij gladgeschoren mannen. In rust zonder een bewegend masker verspreiden bebaarde proefpersonen aanzienlijk meer bacteriën dan gladgeschoren mannen (p = 0,01) of vrouwen (p = 0,001). Om het risico op besmetting van het steriele veld te verminderen, moet hoe dan ook iedereen vermijden dat een gezichtsmasker heen en weer beweegt. De studie van McLure et al kan als argument gebruikt worden om bebaarde chirurgen aan te raden (of te overtuigen) hun baard te verwijderen.
Maskers met linten verdienen daarom de voorkeur: de bovenste linten moeten achteraan het hoofd vastgeknoopt worden en de onderste linten achteraan in de nek. Het masker moet altijd volledig ontvouwd worden zodat het aantal lagen waardoor geademd wordt, minimaal is. Voor optimale aansluiting aan de neus wordt de neusbeugel goed aangedrukt (Figuur 2).
Zoals reeds hoger vermeld bij de filtratiecapaciteit in functie van de tijd, wordt er aanbevolen om een chirurgisch masker maximaal 3 uur te dragen en zo nodig eerder te vervangen wanneer het bevuild of vochtig is.
Figuur 2 (13): chirurgisch masker
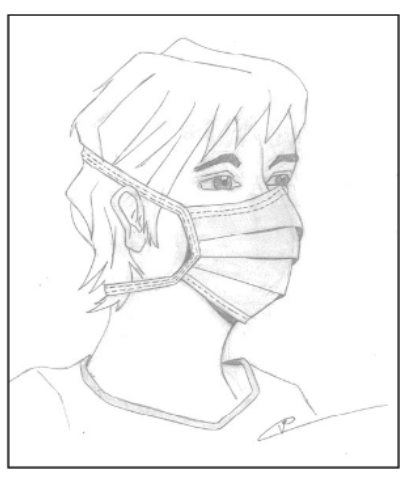
Om contaminatie van de handen te vermijden, wordt het masker niet aangeraakt tijdens het dragen.
Wanneer het masker wordt uitgedaan, wordt het verwijderd als niet-risicohoudend medisch afval. Het masker mag dus niet in de zak van de werkkledij bewaard worden voor een volgend gebruik.
Aangezien het masker gecontamineerd is met micro-organismen afkomstig uit de bovenste luchtwegen van de drager, moet na verwijdering van het masker handontsmetting uitgevoerd worden.
6. Maskers als medisch hulpmiddel en persoonlijk beschermingsmiddel (PBM)
In specifieke situaties kan het noodzakelijk zijn om een masker te dragen dat enerzijds de drager adequaat beschermt tegen luchtoverdraagbare aandoeningen en anderzijds ter preventie van contaminatie van het operatieveld tegen respiratoire partikels tijdens heelkundige ingrepen. Een dergelijke situatie kan zich voordoen bij heelkundige ingrepen bij een patiënt met (vermoeden) van open-longtuberculose of larynxtuberculose. Deze maskers moeten voldoen aan de eisen van een type IIR chirurgisch masker (EN 14683) en aan de eisen van de norm EN149 voor ademhalingsmaskers (FFP-maskers) (zie verder). Indien geopteerd wordt voor een masker met uitademventiel, zijn er maskers beschikbaar waarbij de eigenschappen van aangebrachte bedekking over het ventiel voldoet aan de eisen van een chirurgisch masker type IIR.
De aanpassing van de Europese Verordening inzake medische hulpmiddelen (“Medical Device Directive”) maakt het mogelijk dat medische hulpmiddelen op de Europese markt, die ook de drager van het masker beschermen, tegelijkertijd ook claims kunnen maken onder de Personal Protective Equipement (PPE)-verordening, hetgeen voordien niet mogelijk was.
7. Impact van een chirurgisch maskers op de patiënt
Een gerandomiseerde gecontroleerde trial van Ka Man Wong et al. bij 1030 patiënten toonde aan dat wanneer artsen een masker dragen tijdens consultaties, de patiënten significant minder empathie ervaren vanwege de arts. De perceptie door de patiënt dat hij/zij minder empathie ervaart kan een negatieve impact hebben op de continuïteit van de relatie met de arts en op die manier potentiële therapeutische effecten verminderen. De voor- en nadelen van het dragen van een masker moeten dan ook volgens de auteurs in overweging worden genomen (14).
II. Ademhalingsmaskers of respiratoire maskers
1. Inleiding
Ademhalingsmaskers worden als een PBM beschouwd en dienden conform de Europese regelgeving 89/686/EEG voorzien te zijn van een CE-label met een registratienummer van een “notified body”, een viercijferige code van de keuringsinstantie. Verordening 89/686/EEG werd vervangen door de nieuwe PBM-verordening 2016/425. Per 21 april 2018 ging de nieuwe verordening voor PBM van kracht.
De Europese norm EN149:2001+A1:2009 bepaalt de vereisten waaraan deze ademhalingsmaskers moeten voldoen.
Om conform te zijn met EN149:2001+A1:2009 moeten de maskers bescherming bieden tegen stof, rook (Solid (S)) en vloeibare aërosolen (Liquid (L)).
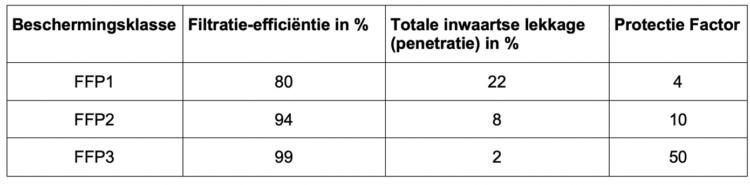
Op basis van de testresultaten van de Europese Standaard EN149, kan een wegwerp (onderhoudsvrij) ademhalingsmasker ingedeeld worden in drie klassen: FFP1, FFP2 en FFP3. De klasse «P» komt overeen met de prestatie van de filters, de letters «FF» duiden op de benaming «filtering facepiece». Hoe hoger de klasse, hoe efficiënter het masker.
In de test wordt gebruik gemaakt van NaCl op waterbasis aan een debiet van 95 l/min (met drukverschilbepaling) en waarbij de gemiddelde partikelgrootte 0,6 micron bedraagt. Een test met vloeibare deeltjes gebeurt met een aërosol op basis van paraffine. Daarnaast worden ook life tests op personen uitgevoerd met bepaling van de totale inwaartse lekkage. Dit betekent dat de efficiëntie van aansluiting rond het aangezicht mee in rekening wordt gebracht.
Tabel 3: performantie-eisen volgens EN 149:2001+A1:2009
Maskers kunnen tevens al dan niet voorzien zijn van een uitademventiel. Dit uitademventiel verhoogt het comfort voor de drager, vooral indien het masker langdurig moet worden gedragen (> 30 minuten). Immers hoe hoger de filtratie-efficiëntie hoe hoger de ademhalingsweerstand zal zijn. Dit ventiel voorkomt bovendien een opwarmingseffect.
De wegwerp ademhalingsmaskers kunnen gedurende meerdere uren gedragen worden (bv. gedurende een volledige shift).
Stofmaskers met D-codering (voorbeeld: FFP3D) kunnen langer dan één shift gebruikt worden mits de gebruikersinstructies worden opgevolgd.
2. Types van ademhalingsmaskers
Diverse types van ademhalingsmaskers zijn op de markt beschikbaar. Binnen de groep van aansluitende maskers zijn er de wegwerpmaskers en de herbruikbare halfgelaatsmaskers en herbruikbare volgelaatsmaskers met filters. Daarnaast zijn er de motoraangedreven ademhalingssystemen die het volledige hoofd beschermen en waarbij de omgevingslucht via filters in een beschermkap of –helm wordt geblazen (Figuur 4). De beschermingsfactor van deze herbruikbare maskers in combinatie met filters kan sterk verschillen en andere Europese normeringen zijn hierop van toepassing (bijvoorbeeld EN 143 en EN 12941). De filters volgens EN 143 worden in drie partikelklassen (P) onderverdeeld, waarbij P1, P2 en P3 respectievelijk een filterpenetratie hebben van 20%, 6% en 0,05%.
De niet-herbruikbare maskers krijgen de aanduiding “NR” (“non-reusable”) op het masker en kunnen maximaal gedurende één shift gedragen worden. De herbruikbare maskers kunnen gedurende meerdere shifts gedragen worden en moeten bijkomende tests ondergaan om de vermelding “R” (“reusable”) te krijgen.
Figuur 3: types van ademhalingsmaskers- en systemen (13)
3. Indicaties voor een ademhalingsmasker
Naast de toepassing van deze maskers bij de verzorging van patiënten met luchtoverdraagbare aandoeningen en/of hoog-besmettelijke infectieziekten, worden ademhalingsmaskers ook gedragen in labo-omstandigheden bij bijvoorbeeld genetisch gemodificeerde en/of hoog-besmettelijke organismen (13).
a) Wegwerp ademhalingsmasker
In de gezondheidszorg zal voornamelijk gebruik worden gemaakt van het wegwerp type. Dergelijke maskers met een hoge filtratie-efficiëntie worden aanbevolen als persoonlijke protectie tegen infectieziekten die zich aërogeen verspreiden (airborne) zoals tuberculose, mazelen, en varicella. Aërogene verspreiding ontstaat door stofpartikels kleiner dan 5 micron (druppelkernen of «droplet nuclei») die micro-organismen bevatten en die langdurig in de lucht blijven zweven. De micro-organismen kunnen zich op die manier over een grote afstand verspreiden en ingeademd worden door personen die zich in dezelfde ruimte bevinden. Daarom is speciale luchtbehandeling en -ventilatie noodzakelijk ter preventie van «airborne transmission» (kamers in onderdruk). Het betreden van een ruimte met hoge concentraties van dergelijke druppelkernen kan bijgevolg aanleiding geven tot infectie, indien geen adequaat masker gedragen wordt. Ademhalingsmaskers moeten deze druppelkernen kunnen filteren.
Dit impliceert dat in geval van isolatiekamers met patiënten met hoger vermelde infecties, men het masker moet opzetten alvorens de kamer te betreden en dat het masker pas mag afgezet worden na het verlaten van de kamer en het sluiten van de deur. Deze voorzorgsmaatregel geldt dus eveneens wanneer de patiënt tijdelijk de kamer heeft verlaten voor bijvoorbeeld een onderzoek.
Een masker van minimum klasse FFP2 voor de verzorging van tuberculeuze patiënten aanbevolen. Het masker FFP3 krijgt de voorkeur als de patiënten aan tuberculose met multiresistente kiemen lijden (15).
b) Motoraangedreven systemen (« Powered Air Purifying Respirator » (PAPRs))
Enkel bij hoog-besmettelijke infectieziekten zoals MERS (Middle East Respiratory Syndrome)-coronavirus en hemorragische koortsvirussen (17) zal men motoraangedreven systemen (met helm of kap) gebruiken zoals in de High Level Isolation Unit (HILU) in het UZA (Figuur 3). Dit zijn systemen waar de lucht wordt aangezogen door de filters met behulp van een ventilator. De motorunits elimineren zo ademweerstand (men dient niet zelf door een filter te ademen) en zijn geschikt voor baard- en brildragers bij gebruik van kappen.
Gelijkaardige motoraangedreven systemen hebben hun toepassing gevonden bij heelkundige ingrepen zoals orthopedische prothesechirurgie. Vandaar dat deze hulpmiddelen ook wel “Orthopedic Surgical Space Suits” of “Filtered-Exhaust Helmets” worden genoemd. De Centers for Disease Control and Prevention (CDC) doen echter hierover in de aanbevelingen van 2017 geen uitspraken wegens onvoldoende evidentie over de voordelen van deze zeer dure hulpmiddelen ter preventie van postoperatieve wondinfecties (POWI) (17). De drager wordt weliswaar beschermd tegen bloedspatten maar het is onduidelijk in hoeverre ze tegen luchtoverdraagbare aandoeningen beschermen; deze hulpmiddelen worden trouwens niet als ademhalingsmaskers op de markt gebracht. Er bestaan andere vormen van beschermingsmiddelen zoals bijvoorbeeld “facial shields” die eveneens efficiënt zijn tegen bloedspatten en bovendien minder duur zijn.
Ook de motoraangedreven systemen worden in drie prestatieklassen onderverdeeld, namelijk TH1, TH2 en TH3, waarbij de afkorting TH staat voor “Turbo Hood” (tabel 4). De Europese norm EN 12941 definieert drie prestatieklassen. De getallen in tabel 4 geven het prestatieniveau aan (inwaartse lekkage), en de trekkrachtsterkte van de ademhalingsslangen en koppelingen binnen de classificatie.
Tabel 4: performantie-eisen volgens EN 12941:1998/A2:2008
C) Maskers voor een patiënt met een luchtoverdraagbare aandoening
Ademhalingsmaskers met uitademventiel mogen uiteraard niet door patiënten met een luchtoverdraagbare aandoening gedragen worden wanneer ze de isolatiekamer moeten verlaten voor een onderzoek. Ze dragen dus een masker zonder uitademventiel of een chirurgisch masker.
Het dragen van een masker zonder uitademingsventiel door de patiënt heeft tot doel de besmetting van de omgevingslucht zoveel mogelijk te beperken. Het masker vormt een barrière voor de druppeltjes en belet aldus de vorming van aërosols. De aanbevelingen van de Hoge Gezondheidsraad nr. 8579 van november 2013 vermelden om elke patiënt met een (vermoedelijke of bevestigde) besmettelijke (multiresistente) tuberculose een chirurgisch masker te laten dragen (norm EN 14683) wanneer hij/zij de “luchtdicht” afgezonderde kamer verlaat. Ook de CDC stellen dat patiënten met tuberculose naast het toepassen van hoesthygiëne een chirurgisch masker moeten dragen en dat het dragen van een ademhalingsmasker door deze patiënten niet nodig is. Wanneer het gaat om een patiënt met multiresistente tuberculose is het dragen van een masker tijdens de zorg van lange duur in de kamer alsook bij familiebezoeken aanbevolen. Het correct gebruik van het masker (waarom en hoe het masker te dragen) moet aan de patiënt uitgelegd worden. Het masker moet neus en mond bedekken en voldoende stevig zijn om te weerstaan aan de door hoesten of niezen veroorzaakte afscheidingen. Een spatresistent masker is te verkiezen (type IR of IIR volgens de Europese norm). Het masker moet vervangen worden wanneer het vochtig wordt of gescheurd is (15,18).
D) Samenvatting indicaties
In tabel 5 worden enkele mogelijke voorbeelden van niet-limitatieve indicaties weergegeven voor een ademhalingsmasker in de gezondheidssector.
Tabel 5: Indicaties ademhalingsmasker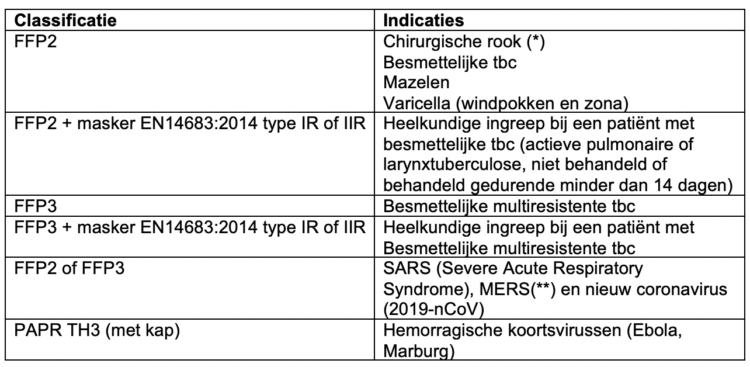
(*) De “National Institute for Occupational Safety and Health” (NIOHS) raadt een ademhalingsmasker aan i.p.v. een chirurgisch masker specifiek in situaties waar de rookafzuiging niet aanwezig is of niet behoorlijk functioneert. De NIOHS raadt een ademhalingsmasker aan dat minstens moet gedragen worden bij ingrepen met een gekende overdraagbare aandoening zoals HPV (19).
(**) De Wereld Gezondheidsorganisatie vermeldt in de aanbevelingen van 2014 enkel een FFP2 of FFP3 (20), terwijl in de update over MERS van 2019 van Sciensano ook sprake is van PAPR maar zonder verdere specificatie (21).
4. Hoe een ademhalingsmasker dragen?
Aangezien er diverse merken en modellen op de markt beschikbaar zijn, moet het masker dan ook opgezet worden conform de richtlijnen van de fabrikant. In geval van aanwezigheid van een neusbeugel zoals bij het wegwerp type, dient deze eerst voorgevormd te worden door licht in het midden te buigen. Het masker moet mond én neus volledig omsluiten. Belangrijk is dat er geen luchtlekken ontstaan. Dit kan men controleren door krachtig uit te ademen of door krachtig in te ademen in geval van een masker met uitademventiel. Indien er lucht ontsnapt ter hoogte van de neusbeugel dan moet men deze hervormen. Lekkage langs de randen kan eventueel opgelost worden door de banden te herschikken of door het masker opnieuw op te zetten.
De morfologie van het aangezicht kan echter erg verschillen van persoon tot persoon waardoor het onwaarschijnlijk is dat één bepaald model voor iedereen kan voldoen. Andere factoren die een invloed uitoefenen op het al dan niet goed aansluiten van een ademhalingsmasker zijn:
• gezichtsbeharing. Wie een aansluitend ademhalingsmasker draagt, moet glad geschoren
zijn ter hoogte van de randen van het masker;
• bril. Zowel een voorgeschreven bril als eenveiligheidsbril beïnvloeden het aansluiten van het
masker en wie een bril draagt, moet die ook opzetten tijdens het afnemen van een fittest.
Fit test
Naast filtratie-efficiëntie en comfort is dus ook de pasvorm (fit) van het masker van belang voor een goede bescherming. Of het masker de juiste pasvorm heeft, wordt aangetoond via een fittest (afdichtingstest). Een dergelijke test kan eventuele randlekkage identificeren en kan helpen om een correcte aansluiting op het gelaat te realiseren. Er zijn zowel kwalitatieve als kwantitatieve methoden om een fittest uit te voeren. Bij de kwalitatieve methode wordt een geur- en smaaktest uitgevoerd en deze is geschikt voor zowel de wegwerpmaskers (enkel smaaktest) als de halfgelaatsmaskers. Bij een kwantitatieve fittest wordt het lekverlies nagegaan door het creëren van een onderdruk en wordt een deeltjesmeting uitgevoerd binnen en buiten het masker. Deze methode is geschikt voor wegwerpmaskers, herbruikbare halfgelaatsmaskers en herbruikbare volgelaatsmaskers (22,23).
III. Referenties
1. British Standards Institution. Medical face masks – Requirements and test methods. 30/04/2014.
2. Van Laer F. Chirurgische maskers. Noso-info, 2005; Vol. IX (2):15-17.
3. Werkgroep Infectiepreventie (WIP). Infectiepreventie bij gebruik van laserapparatuur. Juin 2013.
4. Vroegop JEM. Chirurgische rook maakt meer kapot dan je lief is. Een literatuurstudie naar de schadelijke effecten. Tijdschrift voor Hygiëne en Infectiepreventie, 2002;1:7-9.
5. Werkgroep Infectiepreventie (WIP). Infectiepreventie bij het gebruik van laserinstrumentarium. Juin 1997.
6. Uday Kelkar, Bageshri Gogate, Satish Kurpad et al. How effective are face masks in operation theatre? A time frame analysis and recommendations. Int J Infect Control 2013, v9:i1 doi: 10.3396/ijic.v9i1.003.13.
7. Campagne gesteund door Mölnlycke Health Care. Aanstekelijk.be. Het gebruik van chirurgische maskers: OK in uw OK? Janvier 2010.
8. CCLIN Sud-Ouest – Groupe Hospitalier Pellegrin. Recommandations pour l’utilisation des masques médicaux et des appareils de protection respiratoire dans les établissements de santé, 2006.
9. Woodhead K, Taylor EW, Bannister G et al. Behaviours and rituals in the operating theatre. Journal of Hospital Infection, 2002;51: 241-255.
10. WIP. Preventie van postoperatieve wondinfecties. Révision : mai 2011.
11. Hoge Gezondheidsraad. Aanbevelingen voor de beheersing van de postoperatieve infecties in het operatiekwartier. Mei 2013. HGR nr. 8573.
12. McLure HA, Mannam M, Talboys CA et al. The effect of facial hair and sex on the dispersal of bacteria below a masked subject. Anesthesia, 2000 Feb;55(2):173-176.
13. Wetenschappelijk Instituut Volksgezondheid. Gebruik van ademhalingsbeschermingsmiddelen bij het ingeperkt gebruik van genetisch gemodificeerde organismen en/of pathogenen (Emploi d’appareils de protection respiratoire durant l’utilisation confinée d’organismes génétiquement modifiés et/ou pathogènes),2007
14. Ka Man Wong C, Hon Kei Yip B, Mercer S et al. Effect of Facemasks on Empathy and Relational Continuity. BMC Fam Pract. 2013;14(200).
15. Forgie SE, Reitsma J, Spady D, et al. The “fear factor” for surgical masksand face shields, as perceived by children and their parents. Pediatrics 2009;124:e777-e781.
16. Hoge Gezondheidsraad. Advies nr. 8579. Aanbevelingen betreffende de preventie van tuberculose in zorginstellingen. November 2013.
17. Hoge Gezondheidsraad. Advies nr. 9188. Praktische aanbevelingen ter attentie van gezondheidsautoriteiten betreffende de identificatie en het beheer van vermoede of bevestigde dragers van zeer besmettelijke virussen (van het Ebola- of Marburg-type) in het kader van een uitbraak in West-Afrika. 4 juli 2014.
18. Berríos-Torres SI, Umscheid CA, Bratzler DW et al. Centers for Disease Control and Prevention Guideline for the Prevention of Surgical Site Infection, 2017. JAMA Surg., 2017;152(8):784-791. doi:10.1001/jamasurg.2017.0904.
19. MMWR. Guidelines for Preventing the Transmission of Mycobacterium tuberculosis in Health-Care Settings, 2005;54;No. RR-17.
20. World Health Organisation. Infection prevention and control of epidemic-and pandemic-prone acute respiratory infections in health care, 2014. WHO guidelines, april 2014.
21. Sciensano. Procedure for case management for a suspicion of a middle east respiratory syndrome (MERS) coronavirus infection. Update August 2019.
22. 3M. Zit uw masker goed? Fittest technische fiche. BSG 2015/13.072.
23.Health and Safety Executive. Review of fit test pass criteria for Filtering Facepieces Class 3 (FFP3) Respirators. RR 1029, 2015.
Nieuwigheden
Wetenschappelijke agenda
- maart 2024
-
28/03
BICS Symposium
- april 2024
-
van 8/04 tot 11/04 || in Edinburgh
The Microbiology Society Annual Conference
-
van 23/04 tot 24/04 || in Birmingham
Infection and Prevention Control (IPC)
-
van 27/04 tot 30/04 || in Barcelona
34th European Congress of Clinical Microbiology and infectious diseases
- mei 2024
-
van 16/05 tot 17/05 || in Louvain-La-Neuve
18ème Rencontre Internationale Francophone des Infirmiers et Infirmières (RIF)



